CITA ESTE TRABAJO
Rodríguez Mateu A, Plaza Fernández A, Fernández Carrasco M, Fernández Muñóz LR. Hemorragia digestiva alta secundaria a várices gástricas por hipertensión portal segmentaria tras de pancreatectomía distal tipo Warshaw. RAPD 2026;49(1):24-27. DOI: 10.37352/2026491.3
Introducción
La pancreatectomía distal con preservación esplénica tipo Warshaw es una alternativa quirúrgica ampliamente utilizada para la resección del cuerpo y cola pancreáticos en lesiones benignas o de bajo potencial maligno. Esta técnica se caracteriza por la ligadura de la arteria y vena esplénicas, manteniéndose la viabilidad del bazo mediante la circulación colateral procedente de los vasos gástricos cortos y la arteria gastroepiploica izquierda.
Su principal atractivo radica en la simplicidad técnica, especialmente en abordajes laparoscópicos o robóticos, y en su utilidad cuando la preservación del eje esplénico no es posible por la proximidad tumoral o por adherencias, diferenciándose así de la técnica de Kimura.
Aunque el procedimiento presenta un perfil de seguridad elevado, puede asociarse a complicaciones vasculares específicas derivadas de la interrupción del drenaje esplénico, como el infarto esplénico o la aparición de várices gástricas secundarias a hipertensión portal segmentaria. Aunque estos hallazgos suelen ser subclínicos, en una minoría de pacientes pueden progresar hasta provocar sangrado digestivo alto.
Presentamos el caso de una mujer con antecedente de pancreatectomía distal tipo Warshaw que acude por un episodio de hemorragia digestiva secundaria a várices gástricas.
Caso clínico
Mujer de 38 años con antecedente de pancreatectomía distal tipo Warshaw realizada hace 15 años por fibromatosis mesentérica. Acude actualmente a urgencias tras presentar un episodio de hematemesis acompañado de pérdida transitoria de conciencia. A su llegada se objetiva anemia severa (Hb 7,1 g/dL) y tendencia a la hipotensión, iniciándose transfusión urgente de dos concentrados de hematíes. Como otros datos analíticos de interés destaca una trombocitopenia moderada (45.000/mm3).
La endoscopia inicial revela un voluminoso coágulo ocupando el fundus gástrico sin poder identificar un punto claro de sangrado. Se repite la gastroscopia posteriormente observándose pliegues gástricos marcadamente engrosados y una pequeña zona fibrinada compatible con váriz gástrica que presenta sangrado en babeo durante la exploración por lo que se administra cianoacrilato en la misma quedando estable.
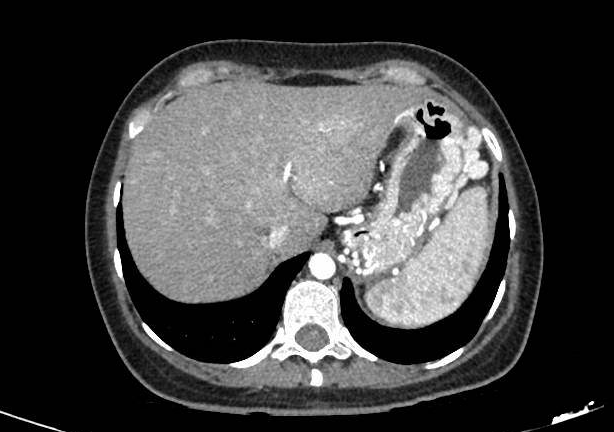
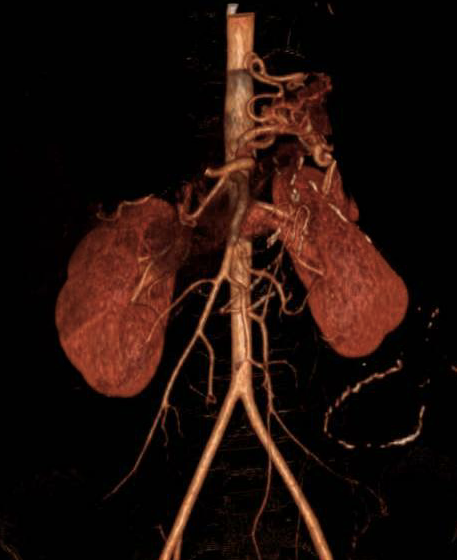
El angio-TC abdominal urgente confirma la presencia de várices de gran tamaño en fundus y región periesplénica, abundante circulación colateral y esplenomegalia, en un contexto de ausencia de vasos esplénicos principales, todo ello compatible con hipertensión portal izquierda secundaria a la cirugía previa (Figuras 1 y 2).
Durante el ingreso, la paciente se mantiene estable y no presenta nuevos episodios hemorrágicos. Completa cinco días de perfusión de somatostatina, se introduce carvedilol a dosis de 6.25mg cada 12 horas como profilaxis secundaria y se administra hierro intravenoso para corrección de la anemia.
Como tratamiento definitivo, tras valoración conjunta con Cirugía General y Radiología Intervencionista se descarta la posibilidad de embolización de la arteria hepática por las características anatómicas postquirúrgicas y el elevado riesgo de isquemia gástrica en caso de acceso por otras ramas. Finalmente, se indica esplenectomía programada realizándose sin incidencias intraoperatorias y con buena evolución posterior sin nuevos episodios de sangrado.
Discusión
La pancreatectomía distal tipo Warshaw permite preservar el bazo mediante la ligadura de los vasos esplénicos principales y el mantenimiento de la perfusión a través de los vasos gástricos cortos y la arteria gastroepiploica izquierda. Aunque se considera una técnica segura y ventajosa en lesiones benignas o de bajo riesgo, esta redistribución forzada del drenaje esplénico puede generar alteraciones hemodinámicas significativas. La más relevante es la hipertensión portal izquierda (sinistral), consecuencia directa de la interrupción u oclusión de la vena esplénica. Este fenómeno provoca congestión esplénica y desarrollo de una red de colaterales venosas que drenan preferentemente hacia los vasos gástricos cortos y la vena gastroepiploica izquierda.
La formación de várices gástricas es una manifestación clásica de esta circulación colateral hipertensiva. Aunque hasta una cuarta parte de los pacientes sometidos a esta técnica pueden desarrollar várices perigástricas radiológicas, la mayoría permanecen asintomáticos. No obstante, en una minoría estas várices pueden progresar a rotura, dando lugar a hemorragia digestiva alta potencialmente grave, más frecuente en pacientes jóvenes con un desarrollo colateral particularmente robusto.
El cuadro clínico suele manifestarse como hematemesis, melena o anemia aguda, pudiendo asociarse a shock en casos severos. La endoscopia urgente constituye la herramienta inicial para identificar la causa del sangrado junto con las técnicas de imagen (angio-TC abdominal y estudio doppler) que son esencial para confirmar la hipertensión portal izquierda, visualizar la circulación colateral y descartar complicaciones como el infarto esplénico.
El manejo agudo sigue los principios generales del tratamiento de la hemorragia varicosa: estabilización hemodinámica, antibióticos profilácticos y fármacos vasoconstrictores del área esplácnica como somatostatina. El tratamiento endoscópico de elección para las várices gástricas es la inyección de cianoacrilato, mientras que la ligadura elástica queda reservada, con mejor eficacia, para várices esofágicas.
En escenarios donde el sangrado es refractario o la anatomía impide procedimientos endoscópicos o radiológicos eficaces, la esplenectomía se convierte en el tratamiento definitivo ya que corrige de forma inmediata el gradiente de presión y reduce el riesgo de resangrado. Además, está indicada en casos asociados a infarto esplénico, hiperesplenismo severo o trombocitopenia significativa.
El manejo óptimo de estos pacientes requiere un enfoque multidisciplinario, integrando gastroenterología, radiología intervencionista y cirugía. La decisión terapéutica debe individualizarse, valorando cuidadosamente la anatomía vascular, la magnitud de las colaterales y las opciones disponibles en el centro. Aunque la incidencia de sangrado clínicamente significativo tras una pancreatectomía tipo Warshaw es baja, la gravedad potencial de este evento justifica un alto índice de sospecha en pacientes con antecedentes de esta técnica que consulten por hemorragia digestiva, incluso muchos años después del procedimiento.

 Descargar número completo
Descargar número completo Download full issue
Download full issue