Caso clínico
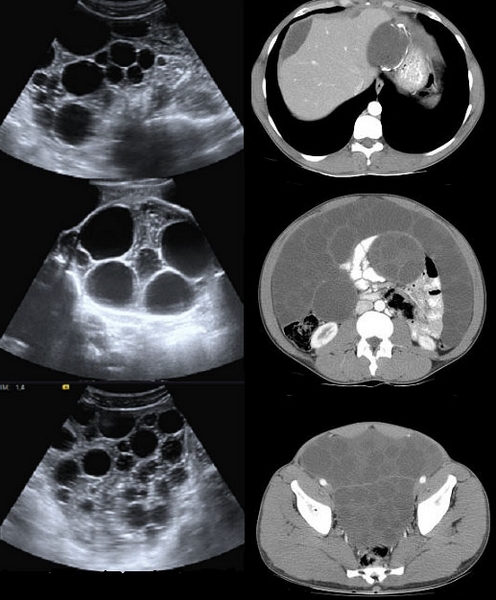
Presentamos el caso de un varón de 27 años, natural de Marruecos, sin antecedentes personales de interés, que consultó en el servicio de urgencias por dolor abdominal y fiebre de 2 días de evolución. En la exploración el abdomen se encontraba distendido de forma generalizada y resultaba doloroso de la palpación difusa. En los datos de laboratorio destacaba una leucocitosis de 12.500 con 83% de neutrófilos. Se realizó ecografía abdominal y y TC abdominopélvico con contraste intravenoso lo cuales mostraron la presencia de múltiples lesiones quísticas septadas, que ocupan la práctica totalidad del abdomen típicas de hidatidosis (Figura 1).
Figura 1
Ecografía abdominal y TC abdominopélvico con contraste oral e intravenoso: Múltiples lesiones quísticas multiloculadas/septadas, de morfología redondeada, algunas de ellas incluidas en otras lesiones de mayor tamaño con morfología “en panal”, la mayor de ellas localizada en mesenterio, de aprox. 90 x 80 mm. Dichas lesiones ocupan la práctica totalidad del abdomen a nivel perihepático, subhepático, mesentérico, en flancos, en retroperitoneo izquierdo, pelvis y ambas regiones inguinales, provocando efecto de masa sobre estructuras abdominales deformando el contorno hepático y colapsando las asas intestinales. Hígado de morfología alterada secundario al efecto de masa referido, apreciando una lesión en región de ligamento gastrohepático que impronta el LHI similar a las descritas, con calcificación periférica. Conclusión: Lesiones multiloculadas típicas de hidatidosis activa (clasificación tipo 2 de la OMS mayoritariamente, alguna tipo 3) y una inactiva (tipo 5) con extensa afectación fundamentalmente peritoneal.
Discusión
Las tenias del género equinococus tienen un ciclo biológico indirecto, con intervención de un huésped definitivo (perro doméstico y cánidos silvestres), y un huésped intermediario, (mamíferos herbívoros, especialmente ganado ovino).
El hombre constituye un huésped intermediario accidental.
Una vez que el parásito consigue atravesar la pared intestinal se distribuye bien por el sistema linfático o el sistema venoso portal pudiendo afectar al hígado hasta en el 75% de los casos, al pulmón en el 15% y otras localizaciones en el 10%[2].
La hidatidosis peritoneal se presenta en el 13% de los casos de enfermedad abdominal, casi siempre secundaria a enfermedad hidatídica hepática, aunque se han descrito casos de afectación primaria. Suele ocurrir secundaria a cirugía hepática, de forma espontánea o por microrroturas asintomáticas de quistes hepáticos[3].
Se debe sospechar hidatidosis en toda persona sintomática o no con presencia de masa quística (única o múltiple) localizada en el abdomen o tórax, o en otra localización y asociado con antecedentes epidemiológicos (lugar de origen, contacto con perros, existencia de otros familiares con hidatidosis).
El cuadro clínico es muy variable y dependerá fundamentalmente del órgano afectado y la velocidad de crecimiento. En el hígado, por sus características estructurales, la resistencia del tejido circundante es mayor, lo que determina que en muchos casos el crecimiento sea lento o casi nulo durante años, por lo que un alto porcentaje de personas permanecen asintomáticas durante toda su vida. En cambio el pulmón al presentar características elásticas, ofrece escasa resistencia al crecimiento del quiste, lo que determina un aumento de tamaño relativamente rápido con la consiguiente aparición de síntomas clínicos en un alto porcentaje de los casos.
Cuando los quistes se rompen, en forma espontánea o secundaria a un traumatismo o cirugía, pueden provocar la siembra y formación de nuevos quistes (hidatidosis secundaria múltiple), también pueden infectarse o provocar reacciones anafilácticas.
Si bien la mayoría de las infecciones se adquieren durante la niñez, el lento crecimiento quístico genera que la mayoría de los pacientes no presenten síntomas durante mucho tiempo y, en ocasiones, la enfermedad se descubra accidentalmente al realizar un estudio de imágenes por otro motivo. En los niños, la presencia de una lesión quística hepática, pulmonar o en otra localización debe hacer sospechar la posibilidad de hidatidosis.
El diagnóstico de la hidatidosis se basa en datos epidemiológicos, manifestaciones clínicas, y fundamentalmente métodos complementarios por imágenes. Las pruebas serológicas pueden ayudar al diagnóstico.
Se considera caso confirmado: todo caso sospechoso con la confirmación diagnóstica por imágenes (ecografía, radiografía, y/o tomografía axial computarizada) y/o diagnóstico serológico mediante ELISA, WB o HAI, o por visualización directa por microscopía de protoescólices o ganchos del cestode, restos de membranas y/o estudio histopatológico de la pieza extraída por cirugía.
La ecografía es el método que más ha aportado al diagnóstico de la hidatidosis abdominal por su bajo costo y accesibilidad. Es útil en el diagnóstico de la hidatidosis humana, tanto en pacientes sintomáticos como asintomáticos. La sensibilidad y especificidad de la ecografía para la detección de portadores de quistes hidatídicos de localización hepática se han estimado en 100% y 96 a 97% respectivamente.
La ecografía también permite establecer el estadío del quiste en base a alteraciones estructurales que caracterizan a los distintos momentos evolutivos del mismo y que son la base de las clasificaciones propuestas; asi mismo se utiliza para el seguimiento evolutivo de las personas tratadas y para guiar la punción durante el método de PAIR (Punción, aspiración, inyección y reaspiración).
La clasificación ecográfica clásica es la propuesta por Gharbi. La OMS ha propuesto una nueva clasificación con algunas variaciones con respecto a la propuesta por Gharbi.
Clasificación de Gharbi
Tipo I: Univesicular, con membrana visible (hiperecogénica) y contenido líquido homogéneo (anecogénico). Con o sin signo del nevado. Son quistes vitales. Debe realizarse diagnóstico diferencial con quistes simples.
Tipo II: Univesicular con desprendimiento de membrana y contenido líquido homogéneo. Expresan sufrimiento parasitario. Usualmente fértiles. Debe realizarse diagnóstico diferencial con el cistoadenoma hepático.
Tipo III: Multivesicular, con imagen típica en panal de abeja o rueda de carro. usualmente fértil; tiende a complicarse (en general se abren a la vía biliar). Debe realizarse diagnóstico diferencial con la enfermedad poliquística.
Tipo IV: Heterogéneo, predominantemente sólido, con o sin calcificaciones parciales. Raramente vitales. En regresión. Debe realizarse diagnóstico diferencial con lesiones sólidas hepáticas (primarias o secundarias).
Tipo V: Lesión sólida, hiperecogénica con sombra acústica posterior. Son los quistes calcificados y son inactivos. Debe realizarse diagnóstico diferencial con hemangiomas.
Clasificación de la OMS
CL: Quiste de características inespecíficas. Unilocular, pared no visible y contenido líquido homogéneo anecogénico. Indistinguible del quiste simple. Se lo considera como un quiste hidatídico de muy temprano diagnóstico y es fértil.
CE1: (corresponde al tipo I de Gharbi)
CE2: (corresponde al tipo III de Gharbi)
CE3: (corresponde al tipo II de Gharbi)
CE4: (corresponde al tipo IV de Gharbi)
CE5: (corresponde al tipo V de Gharbi)
La cirugía fue durante muchos años el único tratamiento en la hidatidosis. Los nuevos conocimientos sobre el Echinococcus granulosus, el diagnóstico temprano y la detección de casos asintomáticos mediante encuestas ecográficas cambió el enfoque terapéutico. La introducción del tratamiento médico con albendazol en pacientes asintomáticos, es el cambio más importante en los últimos años.
La cirugía continúa siendo el tratamiento de elección en los quistes hidatídicos pulmonares, y los quistes hidatídicos sintomáticos hepáticos y de otras localizaciones (complicados o no). La cirugía mínimamente invasiva ha mejorado la recuperación postquirúrgica con técnicas como la laparoscopía, toracoscopía o el PAIR (punción, aspiración, inyección y reaspiración) aunque en casos seleccionados y en centros con experiencia.