Introducción
La Esofagitis dissecans superficialis (EDS) representa un hallazgo endoscópico severo e infrecuente, caracterizado por denudamiento de extensos fragmentos de la mucosa esofágica[1]. Su clínica cursa de forma habitual con disfagia, odinofagia y pirosis retrosternal. La concurrencia de hematemesis, y la emisión de restos de esfacelos con el vómito son más infrecuentes.
Las causas de EDS incluyen: idiopáticas; medicamentosa (bifosfonatos, AINEs, Cloruro potásico); bebidas muy calientes; irritantes químicos; la enfermedad celíaca; colagenosis; y las dermatosis autoinmunes ampolllosas.
Dentro de éste último grupo, el Pénfigo es una rara entidad autoinmune que suele afectar a personas entre la sexta-séptima décadas de la vida y origina ampollas de la piel y la mucosa yugal. Está originado por reacciones autoinmunes mediadas por anticuerpos contras los desmosomas, glicoproteínas transmembrana desmosómicas de los queratinocitos, que ocasionan acantolisis y la formación de ampollas, afectando predominantemente al colágeno tipo XVII[2]. A diferencia de otras entidades autoimunes que afectan a la piel, la afectación de la mucosa es rara en el Penfigoide Ampolloso ( PA)[3], siendo la condición extra-oral excepcional.
Presentamos un caso de una paciente de 64 años con afectación esofágica en forma de disfagia progresiva.
Caso clínico
Mujer de 64 años edad con A.P. de cervicoartrosis, HTA y D.M. bien controladas sin otros antecedentes de interés. Consultó por lesiones ampollas pruriginosas en el dorso de ambas manos por primera vez hacía 5 años. Posteriormente presentó lesiones en el cuero cabelludo, labios y mucosa yugal. Tras ser remitida y valorada por dermatología inicialmente, se catalogó de Pénfigo vulgar y se inició tratamiento con esteroides locales y sistémicos y minociclina clorhidrato. No presentaba otras lesiones de la esfera ORL ni afectación ocular.
Tras varias semanas de tratamiento con buena respuesta inicial, la paciente refirió disfagia progresiva, con odinofagia y un episodio de atragantamiento resuelto espontáneamente junto con vómitos con emisión de restos de esfacelos hemáticos acompañados de intensa epigastralgia, por lo que se solicitó Endoscopia oral con sospecha inicial de algún proceso estenosante o afectación esofagogástrica inducida por esteroides.
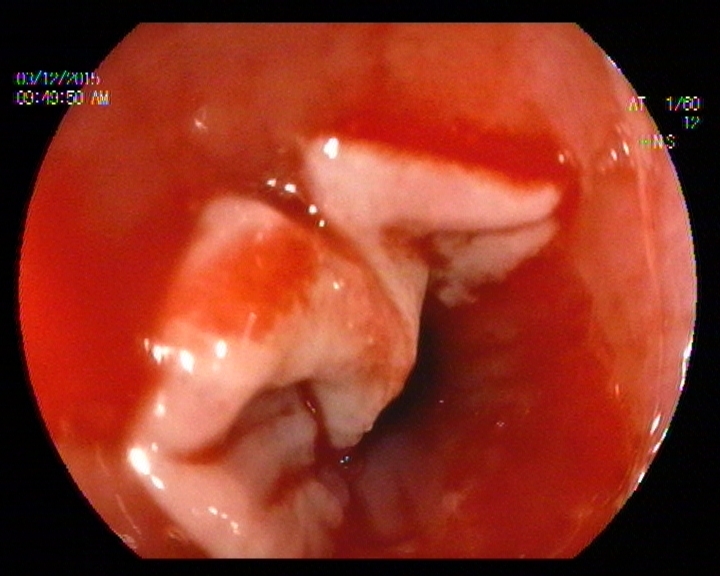
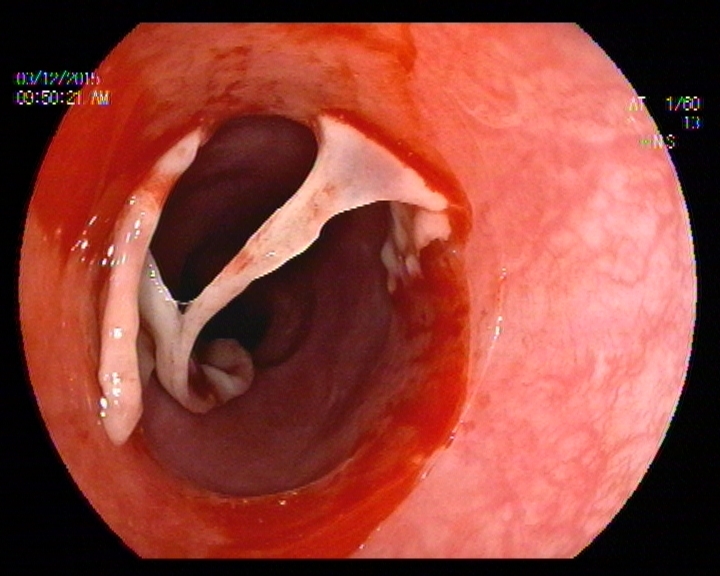
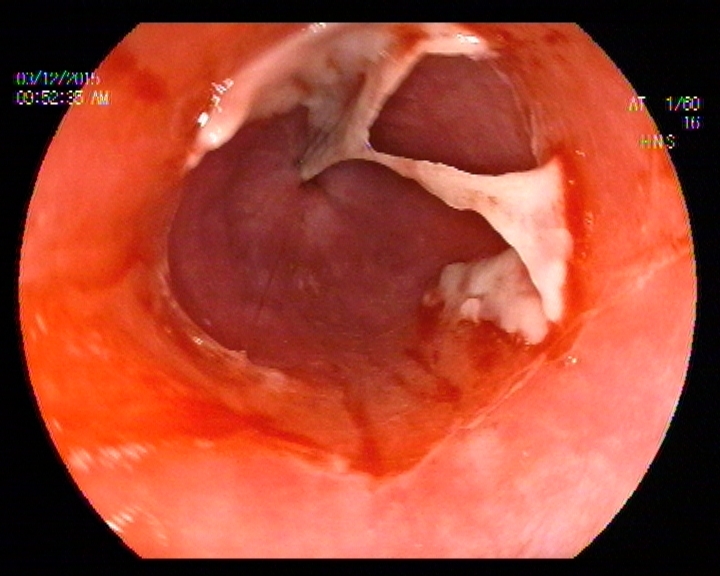
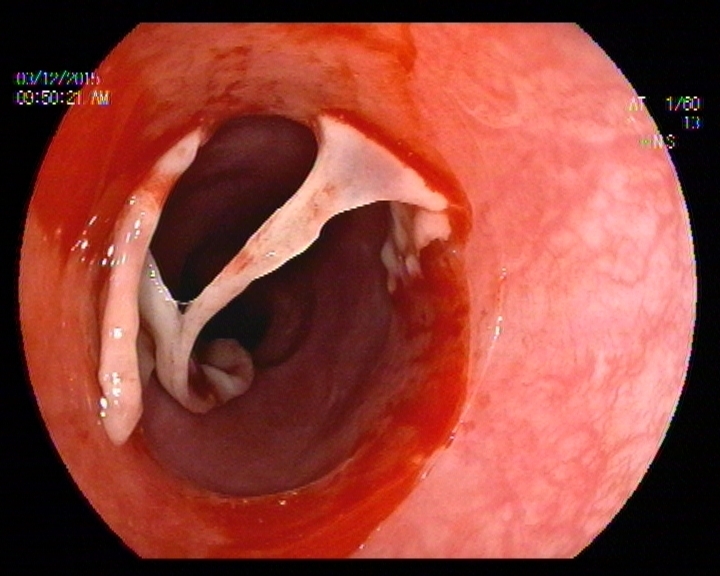
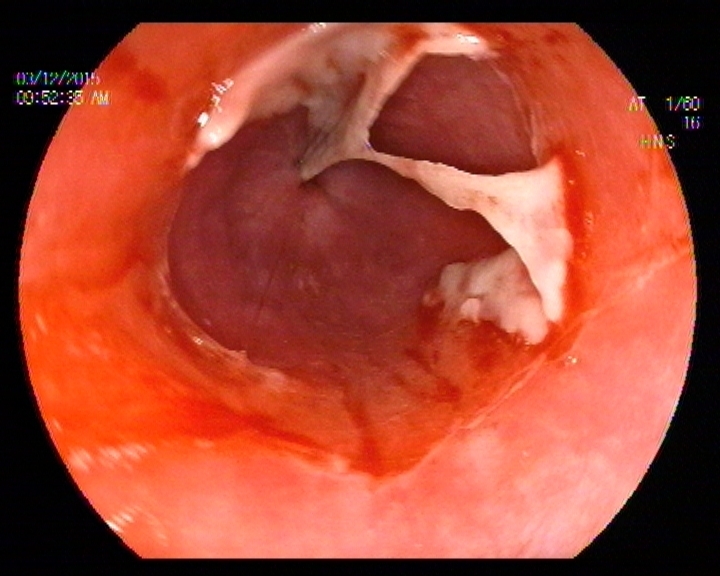
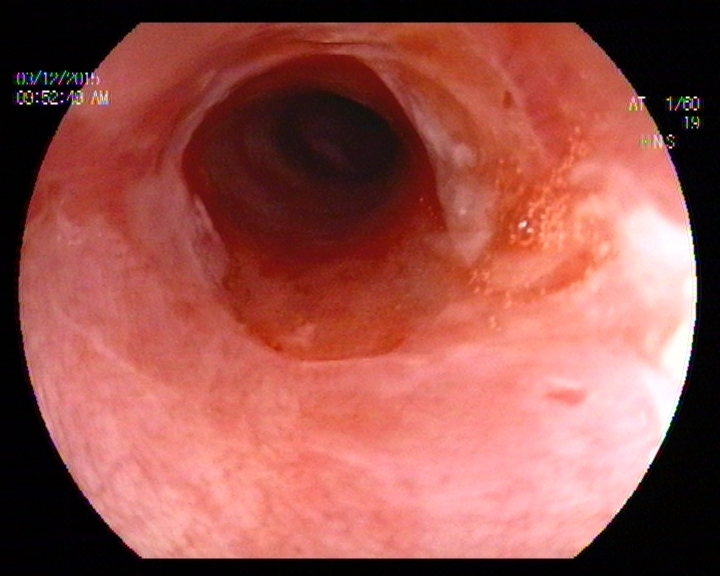
En la Endoscopia, tras acceder bajo visión directa se objetivaron lesiones aftoides lineales en la mucosa revestimiento del labio inferior de 2-3 mm, así como cara lateral interna de la mucosa oral. Tras pasar la boca de Killiam a unos 20 cm arcada dentaria hasta aproximadamente 28 cm se constató la presencia de una mucosa denudada con tractos de fibrina en forma de malla de aspecto recientes que se desprendían con facilidad al roce, con sangrado en babeo espontáneo. La imagen incial era de una flictena desprendida abarcando casi el 100 % de la circunferencia radial y longitud craneocaudal de 5 cm. Tras esta distancia el calibre de la luz se hacía más esténotico, pero permitía el paso del endoscopio, y se procedió cuidadosamente a la toma de muestras para A.P sin complicaciones inmediatas.
La paciente refería que hace unos años había sido dilatada en otro centro (pero no aportaba informes).
El informe histológico tras su procesamiento en parafina se informó como la presencia de una ampolla unilocular submucosa con presencia de moderada cantidad de polimorfonucleares, muchos de ellos eosinófilos, con zona subyacente a ésta de intenso infiltrado inflamatorio perivascular y edema. El fragmento procesado para Inmunofluorescencia mostró depósito lineal para Ig G y C3. No se llevó a cabo técnica de ELISA para detección de anticolágeno XVII y Ac anti BP230. Siendo el diagnóstico anatomopatológico final de penfigoide ampolloso.
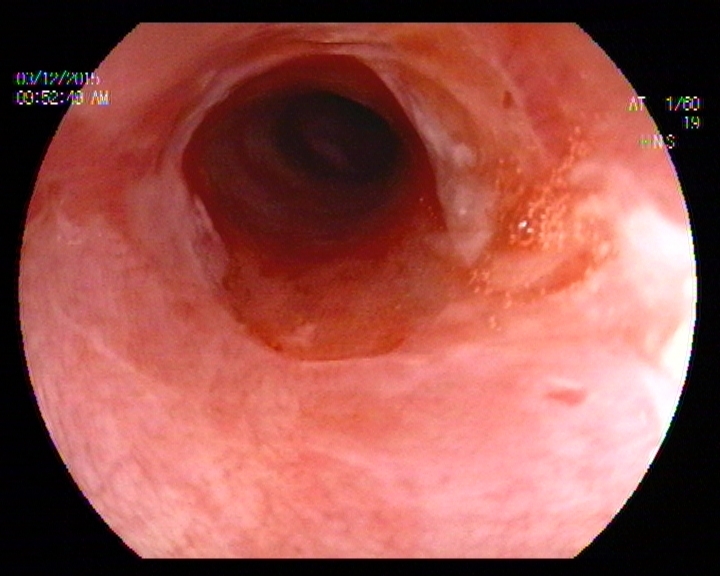
La paciente había sido tratada con esteroides (metilprednisolona 1mg/Kg) al inicio del diagnóstico, con pronta mejoría inicial, y resolución de las lesiones mucosas y de piel. La afectación esofágica inicialmente mejoró discretamente, pero tras varios meses de tratamiento, se exacerbó la clínica en forma de disfagia progresiva, requiriendo posteriormente, la necesidad de dilatación hidrostática en 2 sesiones. Tras lo cual presentó mejoría progresiva relativa, con evolución tórpida pero estable.
Discusión
La afectación del Penfigoide ampolloso esofágica es una rara entidad que suele afectar a mujeres entre la sexta-séptima décadas de la vida con una incidencia de 1/100000 casos anuales, cuando se presenta suele ser en forma de hematemesis/vómitos con esfacelos, y puede ser infradiagnosticada o erróneamente tipificada sin una apropiada evaluación endoscópica.
No hemos encontrado más de 6 casos publicados en la literatura con esta afectación ( asociados al Pénfigo Vulgar , no al Penfigoide ampolloso)[4]-[8]. En nuestro caso se presentó en forma de disfagia progresiva y vómitos con restos de esfacelos/fibrina y la endoscopia mostró lesiones mucosas en orofaringe y la esofagitis disecante exfoliativa de inicio, con posterior evolución a su forma estenótica. Existe otro caso similar en la literatura en el que se intentó dilatación produciendo una disección mucosa iatrogénica[9].
De manera habitual el Penfigoide cicatricial requiere de dilataciones repetidas por empeoramiento progresivo de la clínica y coincidente con la reagudización de la enfermedad de base subyacente (de ahí la importancia del control de la misma y de los secundarismos asociados a la medicación inmunosupresora). Por esto es necesario un alto índice de sospecha, en especial si el esófago es el único órgano afecto, siendo importante guiarse por la clínica. Así mismo, el diagnóstico puede resultar dificultoso, y en ocasiones requiere de biopsias repetidas que han de llevarse a cabo de forma cuidadosa por la fragilidad y la potencial formación del signo de Nikolsky[10] tras las mismas, e insistir en las técnicas imunohistoquímicas/ELISA para la detección de potenciales Inmunocomplejos.
Cuando la afectación es en su forma cicatricial, el tratamiento depende de la forma de presentación y de la severidad de los síntomas. El más extendido es el uso de corticoides sistémicos a dosis de 1 mg de Prednisona/Kg con buenos resultados a corto plazo. Sin embargo, en ocasiones se asocian inmunosupresores como la azatioprina o la ciclofosfamida como ahorradores de esteroides; aunque ésta terapia también pueden tener complicaciones (infecciones, aplasia de Médula Ósea, hemorragias..). Hemos encontrado un caso de penfigoide cicatricial en la literatura con afectación esofágica exclusiva en el que se ha ensayado micofenolato mofetilo a dosis de 2 gr/día (1 gr / 12 horas) con buenos resultados de remisión y cicatrización de las lesiones seis meses después del inicio con dosis de mantenimiento de 500 mg diarios[11].
Si clínicamente existe progresión a disfagia , el abordaje terapéutico ha de ser mediante dilatación endoscópica junto con el mencionado tratamiento inmunosupresor continuado de la enfermedad de base. En el caso presentado, la falta de éste también pudo influir en la evolución tórpida de las lesiones como ya se ha descrito. La dilatación neumática es el procedimiento electivo en la mayoría de los casos ya que minimiza la posibilidad de complicaciones al realizarse bajo visión directa . Aunque se ha sugerido que en casos de afectación alta a nivel del esfínter esofágico superior, parece más prudente el empleo de bujías tipo Savary-Gilliard bajo control fluoroscópico por el riesgo de perforación/disección[9].
En conclusión, el Penfigoide Bulloso Cicatricial es una entidad infrecuente cuya historia natural y pronóstico a largo plazo no están completamente establecidos. Aunque la afectación mucosa esofágica es rara aisladamente en el seno de la enfermedad subyacente, su presencia debe considerarse en el diagnóstico diferencial de la disfagia progresiva. Requiriendo de una pronta evaluación endoscópica cuando los síntomas esofágicos aparecen.