Cuerpo
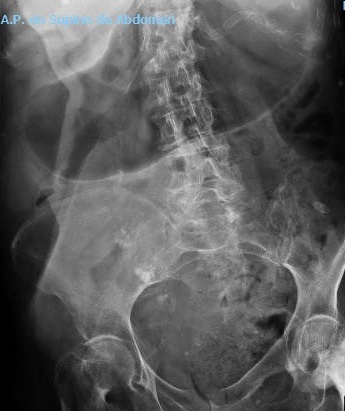
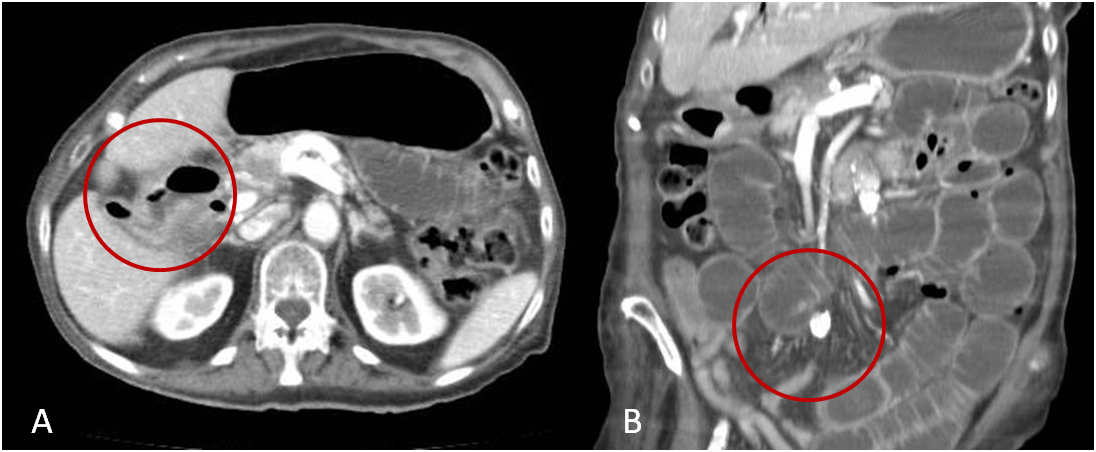
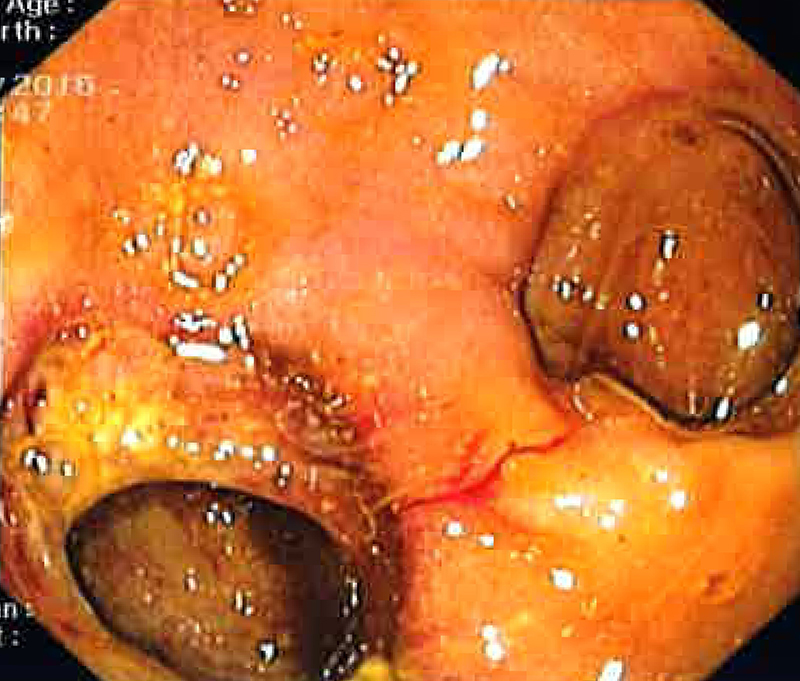
Mujer de 82 años, con antecedentes de una enfermedad de Alzheimer moderado, que ingresa por dolor en hipocondrio derecho y vómitos biliosos de 24 horas de evolución. En la exploración física el abdomen era distendido y doloroso en hemiabdomen superior. La analítica mostró como datos destacables: aspartato transaminasa (AST) 73 UI/ml, alanina transaminasa (ALT) 36 UI/ml, gamma glutamiltransferasa (GGT) 137 UI/ml, fosfatasa alcalina (FA) 166 UI/ml. Se realizó una ecografía abdominal que evidenció la existencia de una vesícula de pared engrosada, ectasia de radicales biliares intrahepáticos y aerobilia en lóbulo hepático izquierdo. La paciente ingresó con la sospecha de un cólico biliar, y horas después presentó deterioro clínico generalizado comenzado con vómitos incoercibles. Una radiografía de abdomen simple reveló una marcada dilatación de la cámara gástrica. Se realizó gastroscopia urgente con el hallazgo de un orificio fistuloso a nivel de bulbo duodenal con salida espontánea de bilis (Figura 1). La tomografía axial computarizada confirmó la existencia de dilatación de asas de intestino delgado con imagen calcificada a nivel ileal, y vesícula colapsada con aire en su interior y trayecto fistuloso con el bulbo duodenal (Figuras 2a y 2b), todo ello compatible con el diagnóstico de ileo biliar secundario a fístula colecistoduodenal.
Figura 2
Tomografía axial computariazada (TAC) ab. 2A. Vesícula colapsada con aire en su interior y trayecto fístuloso colecistoduodenal. 2B. Dilatación de asas de intestino delgado con imagen calcificada a nivel ileal.
Dada la situación basal y comorbilidad de la paciente se desestimó tratamiento quirúrgico, falleciendo pocas horas después.
Discusión
El íleon biliar supone una complicación biliar infrecuente, cuya prevalencia oscila entre el 0.3-0.4%. El ileon terminal es el lugar de impactación más común (50-90%), pero en ocasiones el enclavamiento de la litiasis se produce en tramos más proximales como en yeyuno o en duodeno, causando un cuadro de obstrucción gástrica conocido como síndrome de Bouveret[1].
El síndrome de Bouveret fue descrito por primera vez por Leon Bouveret en el año 1896[2]. La patofisiología consiste en el paso de una litiasis desde la vesícula biliar a la luz duodenal a través de una fístula colecistoduodenal, causando un cuadro de obstrucción gástrica, y que probablemente presentó nuestra paciente, aunque con posterior migración de la litiasis a un nivel más distal ileal.
Se manifiesta con dolor abdominal, náuseas y vómitos, y los hallazgos endoscópicos que lo sugieren son la dilatación de la cámara gástrica con contenido alimenticio como consecuencia de la obstrucción de la salida gástrica[3]. En nuestra paciente el diagnóstico no fue sospechado al ingreso, lo que retraso su reconocimiento y permitió la migración de la litiasis a niveles más distales (ileon); sin embargo, el cuadro de vómitos, la dilatación de la cámara gástrica en la radiografía simple de abdomen, y finalmente la imagen endoscópica de la fístula colecistoduodenal (Figura 3), hicieron compatible la sospecha del síndrome de Bouveret a posteriori. La triada de Rigler (obstrucción del intestino delgado, neumobilia y litiasis ectópica) es patognomónica, pero tan solo está presente en el 30-35%, y es más frecuente detectar la imagen de la litiasis mediante un escaner.
El diagnóstico precoz es imprescindible, ya que un abordaje endoscópico temprano podría permitir la extracción endoscópica del cálculo evitando una cirugía invasiva, más aún los pacientes añosos y pluripatológicos que suelen ser los más afectados[4]. Aunque el abordaje endoscópico se considera de elección (en cualquiera de sus modalidades: extracción directa o combinada con litotricia) su tasa de éxito es tan solo del 9%, y la cirugía supone la alternativa terapéutica en la mayoría de los pacientes para la extracción de la litiasis, el alivio del cuadro de obstrucción intestinal y la reparación de la fístula, con o sin colecistectomía[5], [6]. Sin embargo, conviene insistir en que la mortalidad postoperatoria llega a alcanzar el 30%, mientras que disminuye al 12% con el empleo de técnicas endoscópicas. En nuestra paciente, el diagnóstico tardío del síndrome de Bouveret no permitió la opción de plantear un abordaje endoscópico, y la edad de la paciente hizo desestimar una intervención quirúrgica, sin poder evitar su fallecimiento.
El síndrome de Bouveret es una entidad infrecuente, cuyo diagnóstico debe ser sospechado ante cualquier caso de obstrucción gástrica asociado a colelitiasis. El diagnóstico precoz es fundamental para intentar un manejo endoscópico del proceso, y disminuir la morbimortalidad de este cuadro.