CO-17. ¿ES ÚTIL LA COLEDOCODUODENOSTOMÍA CON COLOCACIÓN DE PRÓTESIS DE APOSICIÓN LUMINAL GUIADA POR ECOENDOSCOPIA COMO TÉCNICA DE DRENAJE BILIAR EN LA OBSTRUCCIÓN POR NEOPLASIA DE CABEZA PANCREÁTICA?
Sánchez Yagüe, A. Unidad de Aparato Digestivo. Complejo Hospital Costa del Sol. Marbella. Málaga
Gómez Espejo, SM. Unidad de Aparato Digestivo. Complejo Hospital Costa del Sol. Marbella. Málaga
Puya Gamarro, M. Unidad de Aparato Digestivo. Complejo Hospital Costa del Sol. Marbella. Málaga
López Muñoz, C. Unidad de Aparato Digestivo. Complejo Hospital Costa del Sol. Marbella. Málaga
González Canóniga, Á. Unidad de Aparato Digestivo. Complejo Hospital Costa del Sol. Marbella. Málaga
Sánchez Cantos, AM. Unidad de Aparato Digestivo. Complejo Hospital Costa del Sol. Marbella. Málaga
Introducción
La endoscopia ofrece una alternativa poco invasiva para el tratamiento paliativo de la obstrucción biliar por neoplasia de cabeza pancreática. Inicialmente se puede plantear una CPRE con colocación de prótesis, sin embargo, esta puede no ser viable por imposibilidad para la canulación o para alcanzar la papila. En estos casos mediante ecoendoscopia se puede realizar un rendez-vous si la papila es alcanzable o acceso y colocación de prótesis biliar por vía anterógrada si no lo es. La realización de una coledocoduodenostomía endoscópica presenta un alto riesgo de fuga biliar dada la duración de la técnica y falta de aposición luminal entre colédoco y duodeno. La utilización de un dispositivo de acceso y liberación de una prótesis metálica cubierta de aposición luminal (PMCAL) en un solo paso disminuye el tiempo de la técnica y el riesgo de fuga biliar asociado.
Material y métodos
Se incluyeron los casos de coledocoduodenostomía con PMCAL por obstrucción biliar secundaria a neoplasia pancreática realizados en nuestro centro en 2016 y 2017. Tras indicación de coledocoduodenostomía por imposibilidad de alcanzar la papila o de canular vía biliar se procedió a realizar drenaje guiado por endoscopia desde bulbo duodenal. Se utilizó un catéter de liberación con punta energizada (Hot AXIOS, Boston Scientific) mediante una técnica de punción a mano alzada. La liberación del extremo distal se hizo bajo control ecográfico y el proximal bajo control ecográfico o endoscópico.
Resultados
Se realizó el procedimiento en diez pacientes (3 hombres, 7 mujeres) en ocho de ellos por imposibilidad para alcanzar la papila por infiltración duodenal y en dos por imposibilidad para canular la vía biliar por CPRE. Se produjeron complicaciones durante la liberación en tres casos, aunque la liberación se completó satisfactoriamente en dos de ellos alcanzando un éxito técnico del 90% (9/10). En un caso no fue posible liberar la prótesis en vía biliar y se derivó a la paciente a drenaje percutáneo. Se insertó una PMCAL de 8x8 mm en todos los casos. Se observaron complicaciones en tres casos, aunque solo en un caso estaban relacionadas con el procedimiento.
Conclusiones
La coledocoduodenostomía con colocación de PMCAL guiada por ecoendoscopia es una técnica útil para el drenaje de la vía biliar en pacientes con obstrucción de vía biliar por neoplasia de cabeza pancreática en los que la CPRE no sea posible. Sin embargo, se trata de una técnica exigente que requiere de experiencia en endoscopia intervencionista para el manejo de las complicaciones inmediatas.
CO-18. UTILIDAD DE LA CALPROTECTINA FECAL PARA ESTABLECER CURACIÓN MUCOSA E HISTOLÓGICA EN PACIENTES CON COLITIS ULCEROSA EN REMISIÓN CLÍNICA
Correia Varela Almeida, A. UGC Intercentros de Aparato Digestivo. Complejo Hospitalario de Especialidades Juan Ramón Jiménez. Huelva
Vázquez Morón, JM. UGC Intercentros de Aparato Digestivo. Complejo Hospitalario de Especialidades Juan Ramón Jiménez. Huelva
Elena, GD. UGC Intercentros de Aparato Digestivo. Complejo Hospitalario de Especialidades Juan Ramón Jiménez. Huelva
Pallarés Manrique, H. UGC Intercentros de Aparato Digestivo. Complejo Hospitalario de Especialidades Juan Ramón Jiménez. Huelva
Talavera Fabuel , A. UGC Intercentros de Aparato Digestivo. Complejo Hospitalario de Especialidades Juan Ramón Jiménez. Huelva
Bejarano García, A. UGC Intercentros de Aparato Digestivo. Complejo Hospitalario de Especialidades Juan Ramón Jiménez. Huelva
Introducción
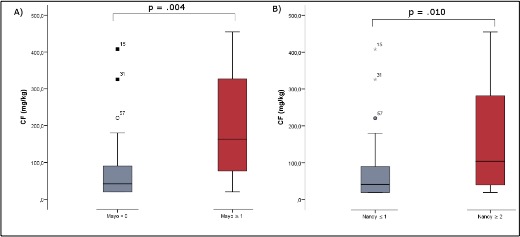
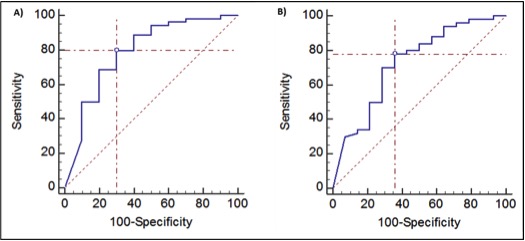
Actualmente la curación mucosa (CM) e histológica (CH) se han transformado en los objetivos del tratamiento de la colitis ulcerosa. Para evidenciar estos objetivos es precisa la realización de una colonoscopia, por eso la aparición de un biomarcador no invasivo, como calproctectina fecal (CF), puede ser útil para evidenciar de CM y CH de forma indirecta pero precisa. Nuestro objetivo es analizar la precisión diagnóstica de la CF para predecir CM y CH en la CU.
Material y métodos
Se trata de un estudio analítico, observacional y de validación de prueba diagnóstica realizado entre los meses de enero 2016 hasta octubre 2017 en en la Unidad de Enfermedad Inflamatoria Intestinal del Hospital Juan Ramón Jiménez (Huelva). Se ha realizado colonoscopia con determinación de índice de Mayo (CM=Mayo 0), actividad histológica mediante índice de Nancy (CH=Nancy 0-1) y calprotectina fecal en pacientes con colitis ulcerosa en remisión clínica.
Tabla 2.
Análisis ROC e índice de Youden de la CF en la predicción de la remisión mucosa y la remisión histológica.
Conclusiones
La calprotectina fecal es un biomarcador clínicamente relevante que ha demostrado capacidad para predecir ambas curación mucosa e histológica en los pacientes con colitis ulcerosa asintomáticos. Niveles de CF menores de 90,3 mg/Kg suponen haber alcanzado un optimo objetivo de tratamiento correspondiendo este nivel a remisión histológica, según nuestro estudio, pudiendo de esta forma evitar la realización de estudios colonoscópicos innecesarios.
CO-19. LA COMPRESIÓN DE LA SONDA M EN ELASTOGRAFÍA DE TRANSICIÓN NO AFECTA A RESULTADO NI CALIDAD DE LAS MEDICIONES OBTENIDAS
Estévez Escobar, M. UGC de Aparato Digestivo. Complejo Hospitalario de Poniente. Ejido, El. Almería
Viñolo Ubiña, C. UGC de Aparato Digestivo. Complejo Hospitalario de Poniente. Ejido, El. Almería
Introducción
La elastografía de transición (ET) es una técnica indirecta para estimar la fibrosis del hígado mediante el análisis de la velocidad de transmisión de un estímulo mecánico a través del parénquima, útil también para identificar a pacientes con hipertensión portal clínicamente significativa, en múltiples tipos de hepatopatía.
A pesar de su excelente reproductibilidad, ha mostrado limitaciones en relación con la hepatopatía de base, como la congestión hepática o la hipertransaminasemia. Pero también ha mostrado limitaciones en cuanto a la metodología de su realización, tales como la interferencia del ayuno, el grosor del panículo adiposo o el espacio intercostal elegido. Solo una publicación estudia y evidencia la posible interferencia de la presión de sonda en el resultado de la elastografía, en concreto sobre “Shear Wave Elastography” y en modelo de hígado ex-vivo.
En el presente estudio, se analizan los resultados y la calidad de las estimaciones con elastografía empleando presión máxima y mínima admitidas por elastógrafo para comparar ambas.
Material y métodos
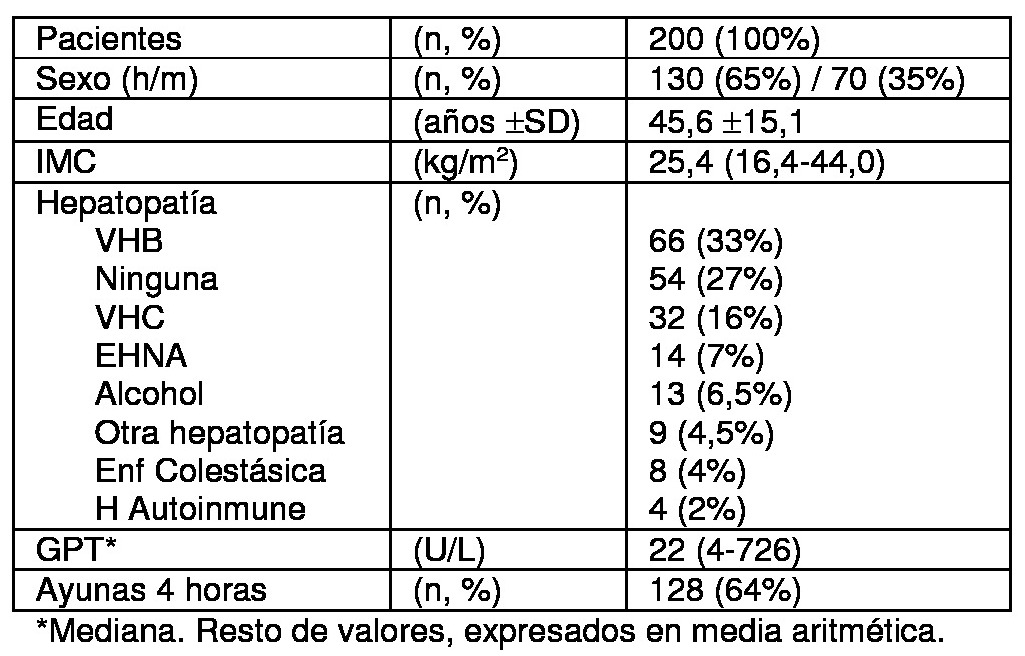
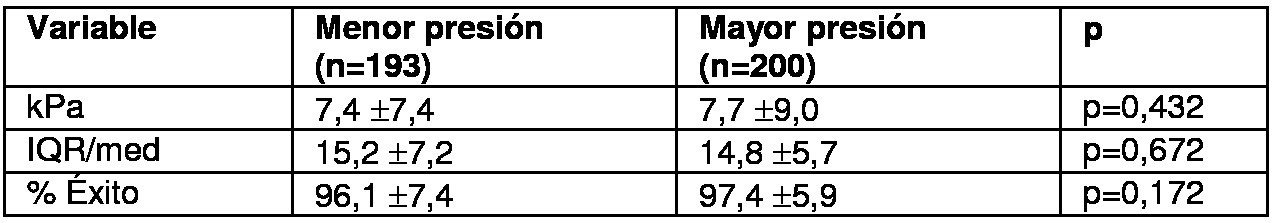
Se realizó ET en 200 pacientes de la consulta de Digestivo, realizando dos procedimientos en cada cual: uno con los disparos en el rango superior de presión permitido por la sonda (P-sup), y otro en el inferior (P-inf). Se empleó FibroScan modelo 402, con sonda M. Se consideraron válidos los estudios con IQR/med menor de 30% y con un índice de éxito de al menos 60%. Se compararon y analizaron los resultados.
Resultados
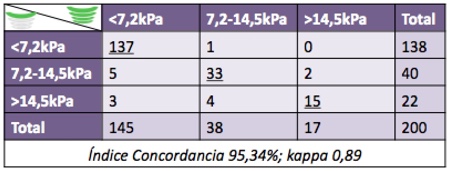
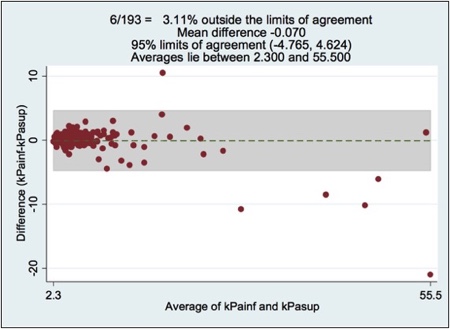
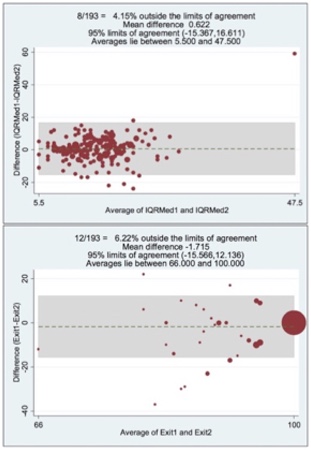
Las características de los pacientes se reflejan en la Tabla 1. Al analizar los resultados, no se obtuvieron diferencias entre las mediciones realizadas con P-sup y P-inf (Tabla 2). Al estratificar los resultados (<7,2k Pa / 7,2-14,5 kPa / >14,5 kPa), se obtuvo un Índice de Concordancia de 95,34% (k=0,89) (Figura 1). Al medir la dispersión de los resultados en cada pareja de ET paciente a paciente, tampoco se obtuvieron diferencias en los kPa, el IQR/med, ni el porcentaje de disparos exitosos (Figuras 2 y 3).
CO-20. MEJORA DE LA FUNCIÓN ENDOTELIAL EN PACIENTES CON VIRUS C TRAS EL TRATAMIENTO CON AAD
Muñoz-Hernández, R. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Ampuero, J. UGC de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Millán, R. UGC de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Gato, S. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Sánchez-Torrijos, Y. UGC de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Gallego-Durán, R. UGC de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Montero-Vallejo, R. UGC de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Maya, D. UGC de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Rico, MC. UGC de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Romero-Gomez, M. UGC de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Introducción
Analizar el impacto de antivirales de acción directa (AAD) sobre el riesgo cardiovascular (RCV) de pacientes con hepatitis C y respuesta viral sostenida (RVS), al año de tratamiento.
Material y métodos
Estudio prospectivo incluyendo pacientes con VHC tratados con AAD (n=151). El RVC se evaluó en 3 niveles a) arterioesclerosis subclínica, mediante índice tobillo brazo (ITB); b) perfil lipídico completo; c) función endotelial, mediante flujimetría láser doppler y marcadores solubles en plasma de adhesión, estrés oxidativo y angiogénesis. Las evaluaciones se realizaron a nivel basal y al año de finalizar el tratamiento.
Resultados
Los pacientes (72,7% varones) tenían 54±10 años, el 40% eran cirróticos, con genotipo 1 el 71%. El 29% de los pacientes presentaba HTA, el 21% DM y el 8% dislipidemia. Seis pacientes fueron no respondedores y dos de ellos recidivaron. Un total de 114 pacientes con RVS finalizaron el estudio. Respecto a los datos antropométricos; el IMC y el perímetro abdominal se mantuvieron estables tras el tratamiento (26,8±3,8 vs. 27±3,9, p=ns), los valores de tensión arterial diastólica y sistólica no se vieron modificadas al alcanzar la RVS. El número de pacientes con ITB patológico (<0,9) disminuyo al año de finalizar el tratamiento (42,2% (n=38) vs. 36,6% (n=33)) aunque esto no alcanzo la significación. El perfil lipídico mostró un aumento significativo de CT (168,8±36,7 vs. 181,5±33,4 mg/dl; p<0,001), LDL (96,9±31,8 vs. 110,5±28,8 mg/dl; p<0,001), ApoB (84,3±26 vs 102,3±28,2 mg/dl; p<0,001) y de PCSK-9 (608,9±180,4 vs. 680,3±250,7 ng/ml; p<0,001). La función endotelial se evaluó mediante la flujimetría láser doppler y no se observaron diferencias significativas en cuanto al área de hiperemia reactiva post-isquemia, pero sí que vimos una disminución significativa de los niveles de VCAM (1.749,7±1.174,2 vs. 1.132,2±919,8 ng/ml; p<0,001) y E-selectina (61,6±21,8 vs. 43,5±3,9 ng/ml; p<0,001), mientras que los niveles de VEGF fueron estables. En cuanto a los parámetros de estrés oxidativo, vimos un aumento de los niveles de anticuerpos anti LDL oxidada al año de finalizar el tratamiento (370,6±206 vs. 464,7±255,1 U/l; p=0,007).
CO-21. USO DE MICROARNS COMO BIOMARCADORES NO INVASIVOS EN ENFERMEDAD HEPÁTICA METABÓLICA POR DEPÓSITO DE GRASA NO ALCOHÓLICA
Montero-Vallejo, R. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Gallego-Durán, R. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Ampuero, J. UGC de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Pastor-Ramírez, H. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Millán, R. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Rico, MC. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Gato, S. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Maya, D. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Liu, CH. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Gil-Gómez, A. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Muñoz-Hernández, R. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Rojas, Á. Laboratorio de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Álvarez-Amor, L. Laboratorio de Endocrinología y Nutrición. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Martín-Bermudo, F. Laboratorio de Endocrinología y Nutrición. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Romero-Gómez, M. UGC de Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío. Sevilla
Introducción
Evaluar el perfil diferencial de microARNs circulantes y exosomales en pacientes de EHGNA diagnosticados mediante biopsia hepática.
Material y métodos
Treinta y dos pacientes de EHGNA biopsiados fueron reclutados en este estudio, 27 (84,4%) con esteatohepatitis no alcohólica (NASH) y 5 con esteatosis simple (15,6%), nuestro grupo control. Se utilizó un array prediseñado que contiene los 84 microARNs más comunes en hígado (Qiagen) con el fin de discriminar el perfil diferencial de microARNs en EHGNA. Los microARNs circulantes fueron aislados de plasma usando el kit miRNeasy serum/plasma (Qiagen) y los microARNs exosomales fueron precipitados previamente en plasma usando ExoQuickTM después de una noche en incubación, y, resuspenderlos en PBS usando miRNeasy mini kit (Qiagen). Los microARNs candidatos seleccionados fueron además analizados por qRT-PCR (LightCycler Roche), usando U6 como gen housekeeping.
Resultados
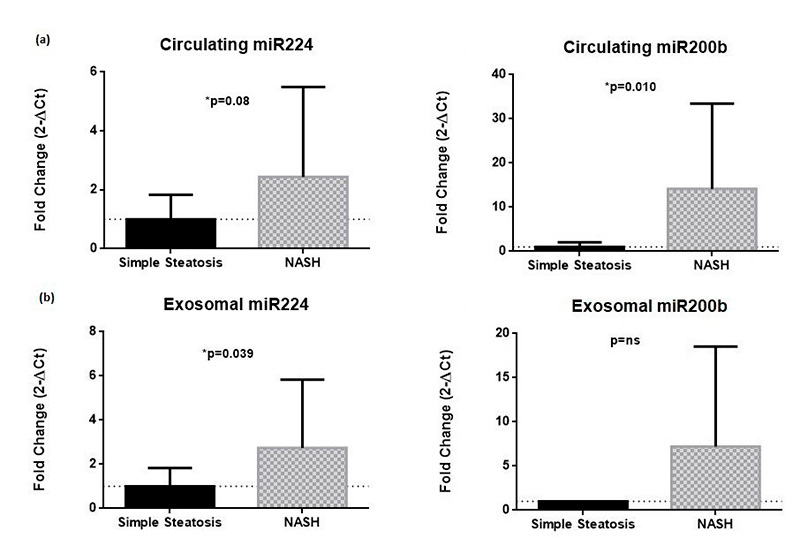
Fue observado un incremento en los microARNs circulantes 224 y 200b (2,44±3,55; p=0,08 y 14,16±19,27; p=0,010, respectivamente, en esteatohepatitis frente a pacientes con esteatosis simple. Además, fue observada la misma tendencia en el perfil exosomal de ambos microARNs en Esteatohepatitis frente a Esteatosis Simple (2,75±3,09; p=0,039;7,20±11,31; p=ns, respectivamente).
Las correlaciones fueron realizadas entre microARNs libres y exosomales en los mismos pacientes con el fin de detectar sus niveles de expresión en las diferentes situaciones. Ambos mostraron correlaciones estadísticamente significativas (miR-224: r=0,644; p=0,005 y miR-200b: r=0,729; p=0,005).
Conclusiones
El microARN 224 y el microARN 200b muestran una clara tendencia tanto de forma circulante como en exosomas, encontrándose incrementados en esteatohepatitis vs. esteatosis simple. Además, podrían tener un gran potencial como biomarcadores no invasivos de transición entre las diferentes etapas o estadíos de esta enfermedad.
CO-22. ENFERMEDAD ASOCIADA A CLOSTRIDIUM DIFFICILE EN EL ÁMBITO HOSPITALARIO
García García, AM. UGC de Aparato Digestivo. Complejo Hospitalario de Especialidades Virgen de la Victoria. Málaga
García Ferreira, AJ. UGC de Aparato Digestivo. Complejo Hospitalario de Especialidades Virgen de la Victoria. Málaga
Cobos Rodríguez, J. UGC de Aparato Digestivo. Complejo Hospitalario de Especialidades Virgen de la Victoria. Málaga
García Cortés, M. UGC de Aparato Digestivo. Complejo Hospitalario de Especialidades Virgen de la Victoria. Málaga
Ortega Alonso, A. UGC de Aparato Digestivo. Complejo Hospitalario de Especialidades Virgen de la Victoria. Málaga
García Barrionuevo, A. UGC de Microbiología. Complejo Hospitalario de Especialidades Virgen de la Victoria. Málaga
Andrade Bellido, RJ. UGC de Aparato Digestivo. Complejo Hospitalario de Especialidades Virgen de la Victoria. Málaga
Introducción
La infección por Clostridium difficile (CD) es una causa importante de morbimortalidad, especialmente entre los pacientes hospitalizados. Se reporta la incidencia de esta infección en nuestro medio durante el año 2017 analizando diferentes variables.
Material y métodos
Análisis retrospectivo de todos los casos de toxina CD positiva en 2017 en el área sanitaria del Hospital Virgen de la Victoria de Málaga. Se aplicó Inmunocromatografía Certest Biotec (GDH/Tox A/ Tox B) y, en casos dudosos (solo GDH+ o solo una toxina +), PCR GenXPert (Cepheid).
Resultados
De un total de 272 solicitudes llegadas a microbiología se analizaron 258, resultando positivos el 10% (26/258). El 69% (18/26) de los casos fueron mujeres. La edad media fue 60,07 años. El 92% (24/26) precisaron ingreso o prolongación del mismo. El 61% (16/26) tomaba inhibidores de la bomba de protones (IBP) y en el 65% (17/26) de los casos se identificó toma previa de ATBs, betaláctamicos en el 82% de los casos (14/17). Tres pacientes estaban diagnosticados de enfermedad inflamatoria intestinal. El 61% (16/26) de las infecciones fueron nosocomiales. En el 92% (24/26) el diagnóstico se realizó mediante inmucromatografía, teniendo que determinar PCR en el 8%. Se realizó colonoscopia en el 23% (6/26) de los casos, siendo el hallazgo más frecuente una colitis inespecífica. El valor de PCR media fue 89,23 mg/L y el de neutrofilos absolutos 9454,4 x10^9/L. El tratamiento instaurado fue: vancomicina oral 53,8% (14/26), metronidazol oral 34,6% (9/26), ambos en un caso, fidaxomicina en dos pacientes con recidiva y no hubo constancia de tratamiento en dos pacientes. La duración media del mismo fue 9,37 días. Hubo dos exitus, ambos sin relación aparente con la infección. Cinco pacientes presentaron recidiva clínica (una paciente presentó tres recidivas).
Conclusiones
La enfermedad asociada a CD (EACD) supone un problema de salud importante, especialmente en el ámbito hospitalario. La prevalencia de toma de IBP (61%) fue superior a la de la población española (8,5%), lo cual apoya los estudios que indican un mayor riesgo de EACD. Los ATB más frecuentemente implicados en nuestro medio fueron los Betalactamicos. El índice de recidivas fue importante, por lo que se debe estar alerta sobre la reaparición de síntomas en estos pacientes. Por último, se recomienda extremar las medidas de prevención como el aislamiento de contacto durante la hospitalización.
CO-23. ANÁLISIS RETROSPECTIVO DE 27 CASOS (2015-2017) DE FÍSTULA BILIAR POSTQUIRÚRGICA TRATADA ENDOSCÓPICAMENTE EN UN HOSPITAL DE TERCER NIVEL
Tenorio González, E. UGC de Aparato Digestivo. Complejo Hospitalario Regional de Málaga. Málaga
Vázquez Pedreño, L. UGC de Aparato Digestivo. Complejo Hospitalario Regional de Málaga. Málaga
Marín García, D. UGC de Aparato Digestivo. Complejo Hospitalario Regional de Málaga. Málaga
Flores Moreno, H. UGC de Aparato Digestivo. Complejo Hospitalario Regional de Málaga. Málaga
Berlanga Cañete, S. UGC de Aparato Digestivo. Complejo Hospitalario Regional de Málaga. Málaga
Bravo Aranda, AM. UGC de Aparato Digestivo. Complejo Hospitalario Regional de Málaga. Málaga
Ocaña Ledesma, A. UGC de Aparato Digestivo. Complejo Hospitalario Regional de Málaga. Málaga
Jiménez Pérez, M. UGC de Aparato Digestivo. Complejo Hospitalario Regional de Málaga. Málaga
Introducción
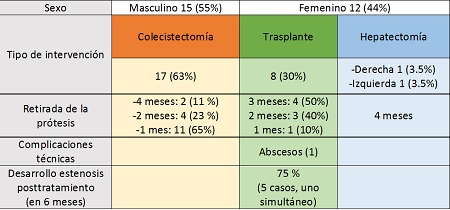
Las fístulas biliares postoperatorias se desarrollan habitualmente en los primeros 7 días tras intervención. Se deben habitualmente a variantes anatómicas que dificultan su identificación y correcta disección intraquirúrgica y, en el trasplante hepático, a fenómenos de tensión e isquemia a nivel de sutura anastomótica.
Se deben sospechar en ausencia de mejoría clínica en postoperatorio (aumento del dolor, fiebre o incluso sepsis grave), o ante un empeoramiento analítico de pruebas de función hepática. Puede manifestarse además mediante la salida de bilis por drenaje percutáneo, si existe.
Nuestro objetivo es recoger y analizar la experiencia en un hospital de referencia y con un alto volumen de CPRE (>700 p/año) durante un período de tres años, comprendidos entre 2015-2017.
Material y métodos
La existencia de fuga biliar repercutió clínicamente en la mayoría de pacientes y, en todos los casos, en plazo máximo de un mes tras la cirugía.
La CPRE se realizó bajo sedación consciente: mediante guía hidrofílica 0,035 F (Boston Scientific) se procedió a canulación biliar selectiva, realizándose posteriormente esfinterotomía con acceso a árbol biliar. Tras colangiografía, se colocó prótesis biliar plástica 7 F. La resolución de la fuga biliar se logró en todos los pacientes. Sólo un caso presentó complicación atribuible al procedimiento.
Se programó CPRE de revisión en un plazo variable, como mínimo al mes de la colocación del stent, procediéndose a la retirada del mismo tras descartar mediante colangiografía de control extravasación de contraste y demostrando así la resolución de la fístula, además de descartar la presencia de coledocolitiasis residual.
Conclusiones
A la luz de los excelentes resultados técnicos y clínicos en el tratamiento de las fístulas biliares postquirúrgicas, la CPRE debe considerarse el gold standard frente al tratamiento percutáneo o quirúrgico, si posible.
En el trasplante hepático, es preciso destacar que, y debido principalmente al posterior desarrollo de estenosis, constituyen la mayor causa de morbilidad postrasplante, pudiendo derivar en retrasplante si no se consigue la resolución endoscópica completa.
CO-24. ANÁLISIS PROSPECTIVO DEL PRONÓSTICO DE PACIENTES CON HEMORRAGIA DIGESTIVA ALTA SEGÚN LA FUENTE DE SANGRADO
Jiménez-Rosales, R. Servicio de Aparato Digestivo. Complejo Hospitalario Regional Virgen de Las Nieves. Granada
Ortega-Suazo, EJ. Servicio de Aparato Digestivo. Complejo Hospitalario Regional Virgen de Las Nieves. Granada
Vadillo-Calles, F. Servicio de Aparato Digestivo. Complejo Hospitalario Regional Virgen de Las Nieves. Granada
Martínez-Cara, JG. Servicio de Aparato Digestivo. Complejo Hospitalario Regional Virgen de Las Nieves. Granada
Redondo-Cerezo, E. Servicio de Aparato Digestivo. Complejo Hospitalario Regional Virgen de Las Nieves. Granada
Introducción
La hemorragia digestiva alta (HDA) se define como aquella que tiene su origen proximal al ligamento de Treitz y se divide en origen varicoso y no varicoso, siendo la causa más frecuente en este último grupo la úlcera péptica.
El objetivo de nuestro estudio es valorar las diferencias entre los pacientes con HDA no varicosa y varicosa (varices gástricas y esofágicas) y la utilidad de los distintas escalas pronósticas (AIMS65, Rockall y Glasgow-Blatchford (GBS)) para predecir la evolución.
Material y métodos
Presentamos un estudio de cohortes prospectivo que recoge a todos aquellos pacientes con HDA tratados en el Hospital Universitario Virgen de las Nieves. Se recogieron datos clínicos, bioquímicos, intervenciones y resultados: mortalidad aguda y diferida y eventos cardiovasculares (CV) y hemorrágicos diferidos (6 meses). Se calcularon los índices AIMS65, Rockall y GBS. Se utilizó SPSS para realizar el análisis estadístico. El análisis univariante se realizo mediante test x2 o T Student según lo indicado. Se calculó el area bajo la curva (AUROc) para cada escala pronóstica y evolución.
Resultados
Se incluyeron 529 pacientes, 103 HDA varices (19,5%) y 426 (80,5%) no varices. Los pacientes con HDA varicosa presentaron mayor hábito tabáquico (32% vs.17,1%; p=0,001), hábito alcohólico (39,8% vs.16,1%; p<0,001), presentación con hematemesis (87,4% vs. 44,2%, p<0,001), necesidad de tratamiento endoscópico (64,1% vs. 34,5%, p<0,001), tasa de resangrado (24,8% vs. 15,2%, p=0,023), estancia hospitalaria (11,75 vs. 8,29 días, p=0,015), mortalidad aguda (17,5% vs. 7,7%, p=0,003), mortalidad diferida (18,8% vs. 10,1%, p=0,022), eventos hemorrágicos diferidos (26,5% vs. 17,2%, p=0,049). En este grupo de pacientes fue menos frecuente el consumo de AINEs (11,7% vs. 25,6%, p=0,003), antiagregantes (15,5% vs. 25,8%, p=0,028) y anticoagulantes (4,9% vs. 19,5%, p<0,001). Además, presentaron menos comorbilidades asociadas (51,5 % vs. 64,1%, p=0,018); menor edad (60,90 vs 65,03, p=0,011) y cifras de albúmina (2,9 vs. 3,23, p<0,001).
Por el contrario, no se encontraron diferencias en el sexo, eventos cardiovasculares diferidos, cifras de creatinina, hemoglobina o INR al ingreso y necesidad de trasfusión.
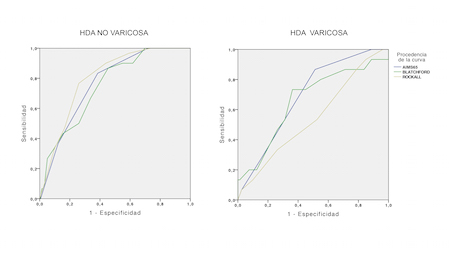
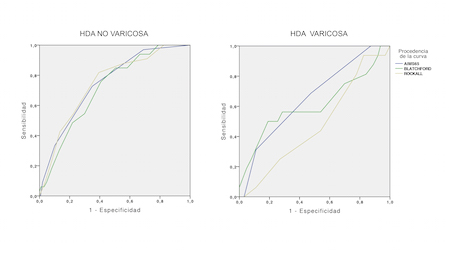
Los pacientes con HDA de origen varicoso tuvieron mayor puntuación en las distintas escalas pronósticas (AIMS65, Rockall y GBS) de modo significativo. Dichas escalas mostraron mejor capacidad predictiva de mortalidad aguda (AUROc: GBS 0,766 vs. 0,659; AIMS65 0,766 vs. 0,690; Rockall 0,799 vs. 0,546) y diferida para los pacientes con HDA no varicosa (AUROc: GBS 0,713 vs. 0,610; AIMS65 0,743 vs. 0,657; Rockall 0,745 vs. 0,475) (Figuras 1 y 2).
Conclusiones
Como podemos observar, los pacientes con HDA de origen varicoso y no varicoso son completamente distintos; presentando los pacientes del primer grupo un peor curso clínico con mayor necesidad de tratamiento endoscópico, mayor estancia hospitalaria, tasa de resangrado, mortalidad aguda y diferida.
Los pacientes con sangrado por varices presentaron mayor puntuación en las escalas pronósticas, sin embargo, la capacidad predictora de mortalidad aguda y diferida de todas ellas fue más pobre en estos pacientes (menor área bajo la curva), siendo la que mejor funciona y por lo tanto la que deberíamos emplear AIMS65.

 Descargar número completo
Descargar número completo Download full issue
Download full issue