CITA ESTE TRABAJO
Puya Gamarro M, Arias-Romano AJ, Abitei C, Rodríguez González F, Sánchez-Cantos AM. Tumor de Vanek, una entidad infrecuente, con una forma de presentación inusual. Estudio de un caso. RAPD Online. 2019;42(3):95-98.
Introducción
Los pólipos fibroides inflamatorios (PFI) son lesiones benignas, poco frecuentes, de origen mesenquimal.
La presentación clínica depende de la localización. Los PFI gástricos y colónicos suelen ser hallazgos incidentales, mientras que las lesiones del intestino delgado, pueden manifestarse con intususcepción[1]. Más rara es la presentación con síntomas obstructivos, como es el caso de nuestra paciente. Macroscópicamente, la mayoría son pólipos sésiles, menores de 5 cm. Suelen ser lesiones submucosas, que con frecuencia, se extienden a la mucosa.
Es importante distinguir los PFI de otras lesiones inflamatorias del sistema gastrointestinal[2].
Caso clínico
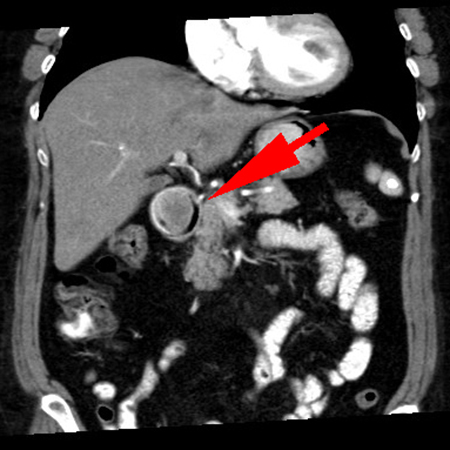
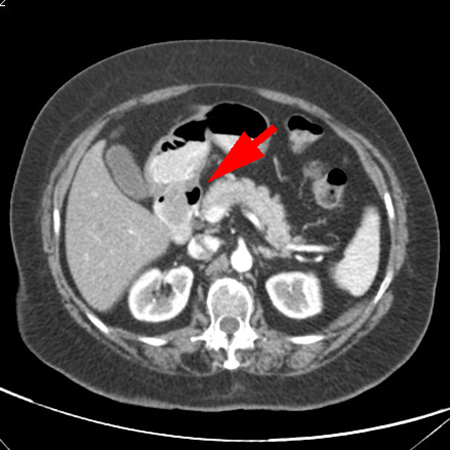
Paciente de 72 años que consultó por vómitos intermitentes y saciedad precoz de larga evolución, con reciente empeoramiento de la sintomatología, presentando vómitos a diario. En el examen físico, la paciente presentaba palidez con signos de deshidratación cutáneo-mucosa. A la palpación, el abdomen era levemente doloroso, sin signos de reacción peritoneal ni masa palpable. Analíticamente, destacaba anemia ferropénica. Solicitamos endoscopia digestiva alta, en la que observamos una lesión pediculada de 3x5 cm en antro pilórico, que prolapsaba hacia el bulbo duodenal. En la ecoendoscopia, la lesión era hipoecoica, homogénea y dependía de la tercera capa. Se tomaron muestras que fueron inespecíficas. Se completó el estudio con TC de abdomen que mostró una lesión hipodensa con leve realce periférico (Figuras 1 y 2).
Figura 2
TC de abdomen-corte axial: se observa la cabeza del pólipo ocupando la práctica totalidad del bulbo duodenal.
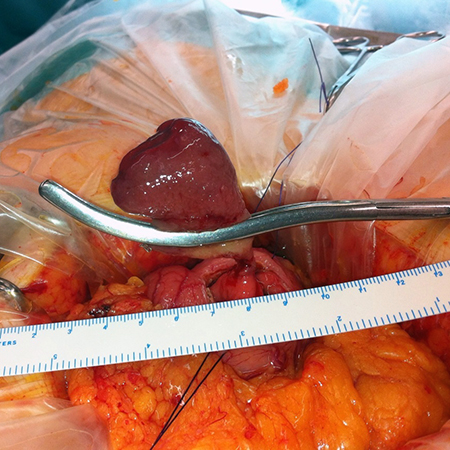
Dado que no fue posible confirmar el diagnóstico, y que los vómitos eran persistentes, se intervino a la paciente, realizándose una resección transgástrica de la lesión por vía abierta (Figura 3), dejando un margen macroscópicamente libre. El postoperatorio se desarrolló sin incidencias.
Figura 3
Imagen intraoperatoria: observamos la cabeza del pólipo a través de una incisión transgástrica.
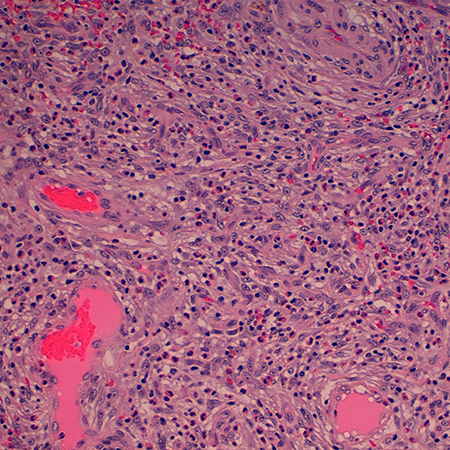
El estudio anatomopatológico mostró proliferación de células fusiformes dispuestas concéntricamente alrededor de capilares engrosados, con la apariencia típica en piel de cebolla e infiltrado de eosinófilos. En la inmunohistoquímica, expresaba positividad para CD34 y vimentina (Figura 4); hallazgos compatibles con pólipo fibroide inflamatorio o tumor de Vanek. Tras la cirugía, la paciente experimentó la resolución completa del cuadro, encontrándose asintomática actualmente.
Discusión
El pólipo fibroide inflamatorio (PFI) es una neoplasia rara, benigna y solitaria, descrita por Vanek en 1949 como un "granuloma gástrico submucoso con eosinofilia"[3]. En ese primer informe de seis lesiones gástricas, Vanek llamó la atención sobre la naturaleza inflamatoria de las lesiones y su origen submucoso. Se han sugerido varios nombres para los PFI, incluyendo granuloma eosinofílico, fibroma submucoso, hemangiopericitoma, pseudotumor inflamatorio y fibroma. Sin embargo, el término PFI propuesto por primera vez por Helwig y Ranier en 1953 para pólipos gástricos ha ganado aceptación para lesiones similares en todo el tracto gastrointestinal[4].
Su incidencia es extremadamente baja (0,1%), suele presentarse entre la sexta y séptima décadas de la vida, con una mayor frecuencia en el sexo femenino[5], datos coincidentes con nuestra paciente.
Los PFI pueden desarrollarse en diferentes localizaciones a lo largo del tracto gastrointestinal, siendo la más frecuente el antro gástrico (66-75%), seguido del intestino delgado (18-20%), región colorrectal (4-7%), vesícula biliar (1%), esófago (1%) , duodeno (1%) y apéndice (<1%)[4].
La etiopatogenia sigue siendo desconocida[1]. La mayoría de autores coinciden, en que se trata de fenómeno reactivo benigno, similar a una reacción granulomatosa que se produce en respuesta a un agente irritante desconocido[6]. Se han propuesto diferentes hipótesis: posible papel de la infección por Helicobacter pylori, factores físicos, metabólicos, parásitos o reacciones de hipersensibilidad, entre otros, pero la patogenia sigue sin estar clara[7].
Son generalmente asintomáticos. De no serlo, las manifestaciones clínicas dependen de la ubicación y el tamaño del tumor. El dolor abdominal es el síntoma principal en pacientes con lesiones en el estómago[1]. Otros síntomas incluyen intususcepción, náuseas, vómitos, estreñimiento, anemia por deficiencia de hierro, y menos frecuentemente, hemorragia digestiva, obstrucción intestinal u obstrucción del vaciado gástrico[8], como presentaba la paciente del caso que describimos.
Endoscópicamente, suelen ser pólipos sésiles o pediculados con superficie lisa, exudados y manchas blancas[8]. El correcto diagnóstico preoperatorio suele ser difícil y tardío, debido a la rareza de los PFI y a la variedad y no especificidad de los síntomas, según su ubicación y tamaño[6].
Los hallazgos histopatológicos característicos son la apariencia en piel de cebolla (más frecuente en lesiones gástricas que intestinales), debido a que las células fusiformes similares a fibroblastos se disponen de forma concéntrica alrededor de los capilares engrosados[2]. En 2013, Liu et al., describieron dos hallazgos alternativos que son, un patrón de crecimiento fascicular corto e infiltración por células inflamatorias, especialmente eosinófilos, con hialinización prominente[5]. La presencia de células gigantes multinucleadas también debe generar sospechas para un diagnóstico de PFI, aunque no es un hallazgo constante. Inmunohistoquímicamente, las células fusiformes son positivas a CD34 (negativo en el 14% de los casos, aproximadamente) y vimentina, pero negativas a CD117, S100 y ALK1, lo que nos permite diferenciarlos de los tumores del estroma gastrointestinal (GIST), tumores neurogénicos y tumores miofibroblásticos respectivamente[2],[9].
Wille et al.[6] sugirieron la posibilidad de que los PFI pudieran ser la cara opuesta, no neoplásica, de los GIST verdaderos que surgen de la misma célula madre perivascular primitiva, la cual, parece ser específica del tracto gastrointestinal.
El diagnóstico diferencial incluye los GIST, tumores miofibroblásticos, leiomiomas, schwannomas, perineurinomas, neurofibromas y otros tumores benignos de la vaina nerviosa. Inmunohistoquímica y genéticamente, los PFI se superponen con los GIST y con frecuencia son CD34 inmunoreactivos y presentan mutaciones en el gen PDGFR-A. La presencia de displasia epitelial y adenocarcinoma, raramente se han descrito en la mucosa asociada[5].
La laparotomía exploradora se recomienda con frecuencia como tratamiento. Algunos autores, consideran útil la disección submucosa endoscópica para el tratamiento de tumores pequeños. Sin embargo, si el tumor es grande o no se puede excluir una lesión maligna, se debe considerar la cirugía laparoscópica o la cirugía convencional abierta. Tras la resección completa, los PFI, generalmente, no recidivan ni metastatizan, lo que hace innecesaria cualquier otra terapia adyuvante[8].
En nuestro caso, realizamos una resección transgástrica debido al tamaño de la lesión que condicionó síntomas obstructivos. No tuvimos la posibilidad de caracterizar mejor la lesión preoperatoriamente, por lo que, la resección quirúrgica se realizó con márgenes amplios, para resolver el cuadro clínico y tipificar la lesión, de la que no pudimos excluir malignidad inicialmente.
Por lo tanto, el PFI debe considerarse en el diagnóstico diferencial de los vómitos, a pesar de su baja incidencia, ya que se trata de una entidad benigna, que requiere resección sin criterios de resección oncológica, en caso de dudas diagnósticas o necesidad de alivio sintomático, sin criterios de resección oncológica. El cuadro clínico se puede resolver endoscópica o quirúrgicamente, en función de la situación del paciente, la caracterización, el tamaño y la accesibilidad. Éste es un caso raro, no sólo por tratarse una entidad infrecuente, sino por su forma de presentación inusual con clínica de obstrucción del vaciado gástrico.

 Descargar número completo
Descargar número completo Download full issue
Download full issue