CO-11. RENTABILIDAD DE LA ECOENDOSCOPIA ± PAAF EN EL ESTUDIO DE LESIONES SUBEPITELIALES MENORES O IGUALES A 20MM
Barranco Castro D, Muñoz García-Borruel M, Rodríguez Téllez M, Romero Castro R, Garrido Serrano A, Jiménez García VA, Caunedo Álvarez Á
UGC Aparato Digestivo. Complejo Hospitalario Regional Virgen Macarena, Sevilla.
Palabras clave: ecoendoscopia, paaf, lesiones subepiteliales.
Introducción
La mayoría de las lesiones subepiteliales (LSE) de pequeño tamaño son benignas, sin embargo las malignas pueden ser endoscópicamente similares, por lo que la ecoendoscopia juega un papel importante para la caracterización de este tipo de lesiones. La PAAF es la técnica más usada para obtener tejido de LSE localizadas en la capa submucosa o muscular, con una precisión diagnóstica variable, que aumenta en lesiones grandes y en localización gástrica.
El objetivo de este estudio es evaluar el rendimiento diagnóstico de la ecoendoscopia±PAAF en el estudio de las LSE ≤20mm.
Material y métodos
Estudio retrospectivo y unicéntrico que incluye todas las ecoendoscopias realizadas entre octubre 2011 y marzo 2020 solicitadas para estudio de LSE tras hallazgo incidental en gastroscopia previa. Se analizaron variables demográficas (edad, sexo), hallazgos ultrasonográficos, aspectos técnicos de la PAAF y seguimiento 1-3 años. Se calculó la precisión diagnóstica de la ecoendoscopia±PAAF para detectar lesiones malignas ≤20mm.
Resultados
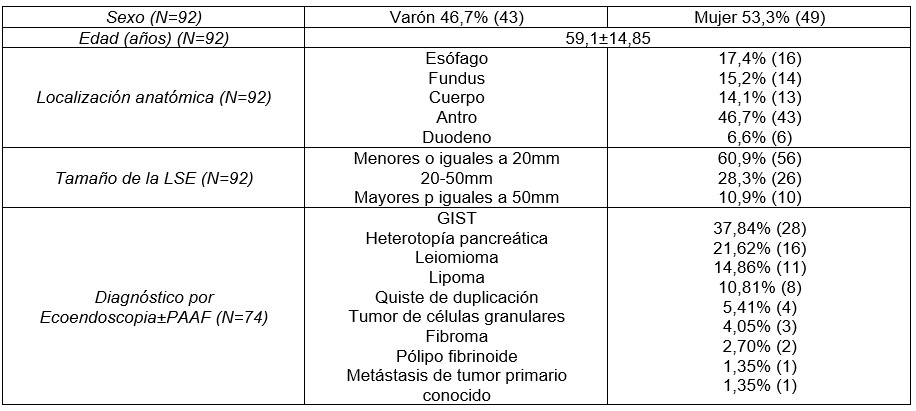
Se registraron 92 ecoendoscopias en pacientes con una edad media de 59,1±14,85 años, siendo un 53,3% mujeres y un 46,7% varones. La localización más frecuente fue la gástrica (77,1%, ver tabla). Todas las exploraciones fueron realizadas bajo sedación profunda con propofol y utilizando ecoendoscopio lineal. Se realizaron 21 PAAF. No se registraron complicaciones.
El 60,9% (56) de las LSE tenían un tamaño ≤20mm, siendo el 67,9% hipoecogénicas. El 30,4% se localizaba en la segunda capa, el 55,4% en submucosa y el 14,3% en la muscular propia.
Se realizó PAAF al 14,3% de las lesiones, con agujas de 22G (37,5%) y 25G (62,5%). Ocho LSE fueron sugestivas de malignidad (4 de tumor del estroma gastrointestinal (GIST), 3 tumores granulares y 1 metástasis de tumor seroso papilar de ovario conocido). Se realizó resección quirúrgica en 3 de ellas, con pieza quirúrgica compatible con GIST y 2 leiomiomas, y mucosectomía de 1 tumor de células granulares, confirmándose el diagnóstico. En la cuarta lesión sugestiva de GIST se decidió seguimiento endoscópico, sin cambios en el tamaño a los 3 años de seguimiento.
Se calculó la validez diagnóstica de ecoendoscopia±PAAF, considerando como gold standard la histología (resección quirúrgica/endoscópica/biopsia sobre biopsia/unroofing).
En nuestro medio la ecoendoscopia±PAAF presenta una sensibilidad para el diagnóstico de malignidad en LSE ≤20mm del 100%, con una especificidad del 78%, VPP 50% y VPN 100%.
CO-12. ANÁLISIS DE FACTORES QUE AFECTAN LA SEGURIDAD DIAGNÓSTICA DE LA ELASTOGRAFÍA POR RESONANCIA MAGNÉTICA (ERM) EN PACIENTES CON MAFLD.
Jiaxu L1, Castell J2, Fernández I3, Montero R1, D´Ingianna P1, Gómez E3, Ampuero J1, Romero Gómez M1
1UGC Aparato Digestivo. Hospitales Universitarios Virgen Macarena - Virgen del Rocío, Sevilla. 2UGC Radiodiagnóstico. Hospitales Universitarios Virgen Macarena - Virgen del Rocío, Sevilla. 3Grupo Fisica Interdisciplinar. Universidad de Sevilla, Sevilla.
Palabras clave: elastografía, fibrosis, hierro.
Introducción
Analizar los factores que afectan la concordancia de los resultados de ERM con los estadios de fibrosis hepática en la biopsia.
Material y métodos
Se incluyen 38 pacientes con Enfermedad Hepática Metabólica (EHmet) sometidos a biopsia hepática y estudio mediante ERM. Los pacientes se clasificaron según la concordancia entre los estadios de fibrosis y los resultados de RME. En 27 pacientes la concordancia fue perfecta mientras en 11 casos se encontraron discrepancias. Comparamos el efecto de datos clínicos (índice de masa corporal, perfil hepático, metabólico y renal), radiológicos (R2*, T2*, diámetro vena cava inferior, diámetro del bazo, grosor del panículo adiposo, circunferencia abdominal e histológicos (esteatosis, esteatohepatitis y fibrosis). Los datos se analizaron mediante exacto de Fisher, Chi-cuadrado, t-student, U-Mann-Whitney, Spearman y Regresión Logística binaria.
Resultados
Dentro de los datos radiológicos, el valor de R2* estaba significativamente elevado en el grupo no concordante (60,95± 19,14 vs. 47.06± 9.34; p<0.05). Por otro lado, el análisis de regresión logística binaria demostró que el valor de R2*(β=6.764,p=0.009)y el diámetro del Bazo β=5.713;p=0.017)son factores independientes que influyen en la seguridad diagnóstica de la RME.
Conclusiones
El valor R2*, como marcador subrogado de concentración intrahepática de hierro, afecta de forma independiente a la seguridad diagnóstica de la elastografía por resonancia magnética junto al diámetro del bazo. La elastografía hepática debería corregirse por la sobrecarga hepática de hierro.
CO-13. MANIFESTACIONES HEPÁTICAS EN COVID-19 Y LA INFLUENCIA DE ENFERMEDADES HEPÁTICAS PREEXISTENTES EN EL CURSO DE LA INFECCIÓN
Vías Parrado C, Cadena Delgado ML, Del Pino Bellido P, Guerra Veloz MF, Cordero Ruiz P, Bellido Muñoz F, Caunedo Álvarez Á, Carmona Soria I
UGC Aparato Digestivo. Complejo Hospitalario Regional Virgen Macarena, Sevilla.
Palabras clave: sars-cov2, enfermedad hepática crónica, fibrosis avanzada.
Introducción
Algunas comorbilidades se han asociado con un impacto negativo en la gravedad del curso de COVID-19. Los pacientes con enfermedad hepática crónica (EHC) avanzada pueden tener un mayor riesgo de evolución grave debido a la disfunción inmunológica asociada a la cirrosis. El objetivo de nuestro estudio fue determinar la prevalencia de EHC en pacientes con COVID-19 y analizar el curso de la infección en comparación con pacientes sin enfermedad hepática.
Material y métodos
Se trata de un estudio unicéntrico retrospectivo en el que se incluyeron a todos los pacientes con reacciones en cadena de la polimerasa (PCR) del SARS-Cov2 positivas del 23 de marzo al 30 de abril de 2020. Los datos clínicos y bioquímicos de los pacientes con y sin EHC y COVID-19 se recopilaron mediante historias clínicas.
Resultados
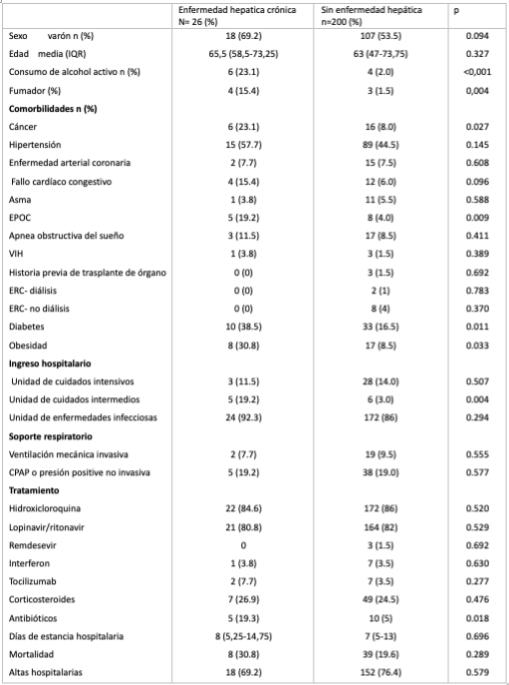
Se incluyeron 447 pacientes con PCR positiva para SARS-Cov2, el 6,3% tenía EHC. El 69,7% de los pacientes con EHC eran varones, con una mediana de edad de 65,5 años. El 75% tenía fibrosis hepática no avanzada, la mayoría de ellos enfermedad del hígado graso no alcohólico (EHGNA).
La tasa de ingresos hospitalarios (92,9% vs 47,7% p <0,001), las comorbilidades (diabetes 38,5 vs 16,5% p = 0,011; obesidad 30,8 vs 8,5% p = 0,033; cáncer 23,1 vs 5% p = 0,027 y EPOC 19,2 vs 9% p = 0,009) y el tratamiento con antibióticos concomitantes (19,3 vs 5%; p = 0,018) fueron mayores en pacientes con EHC que en aquellos sin EHC.
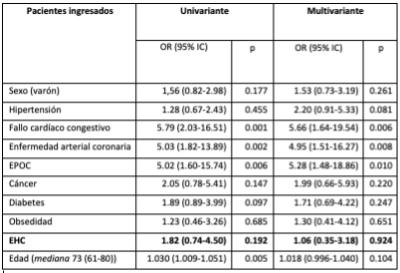
La tasa de mortalidad hospitalaria fue similar en ambos grupos (30,8 vs 19,6% p = 0,289). La presencia de EHC no se asoció con la mortalidad (OR = 1,06; IC 95% = 0,35-3,18; p = 0,924), sin embargo, en el análisis univariante, el sexo (masculino), la presencia de obesidad y el tratamiento concomitante con antibióticos se asociaron como factor de riesgo para la mortalidad en pacientes con EHC y COVID-19.
CO-14. MICROELIMINACIÓN DE VHC: FACTORES PREDICTORES DE NO DERIVACIÓN O INASISTENCIA A LAS CONSULTAS DE PACIENTES CON HEPATITIS C CRÓNICA
Del Pino Bellido P, Guerra Veloz MF, Cordero Ruiz P, Bellido Muñoz F, Carmona Soria I
UGC Aparato Digestivo. Complejo Hospitalario Regional Virgen Macarena, Sevilla.
Palabras clave: hepatitis c, microeliminación, factores predictores.
Introducción
Para la erradicación de la hepatitis C crónica es necesario superar barreras en la cascada de manejo, entre las que destacan deficiencias en el screening y el diagnóstico de confirmación y dificultades en el acceso al tratamiento.
Objetivos:
- Identificar factores relacionados con la no derivación de pacientes con serología VHC positiva.
- Identificar factores asociados a la pérdida de seguimiento o inasistencia de los pacientes que son derivados a consulta especializada.
Material y métodos
Estudio unicéntrico observacional y retrospectivo, en el que se incluyeron todas las serologías VHC positivas entre enero 2013 y mayo 2018 en el área sanitaria Virgen Macarena previo a la implementación del diagnóstico en un solo paso. Recopilamos variables demográficas, vía de contagio, comportamiento de riesgo (alcohol activo, drogas activas), comorbilidades y datos analíticos de función hepática.
Se identificaron pacientes no derivados y pacientes que una vez derivado no acudieron o perdieron seguimiento en consultas.
Resultados
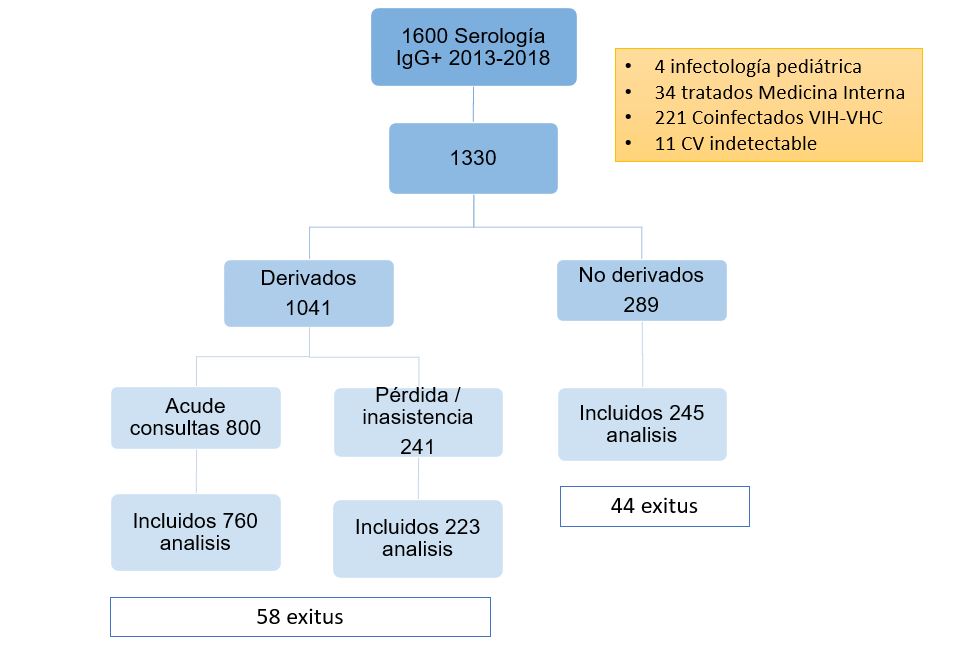
Se identificaron 1600 pacientes con serología VHC positiva, de los cuales se analizaron 1228 (figura 1).
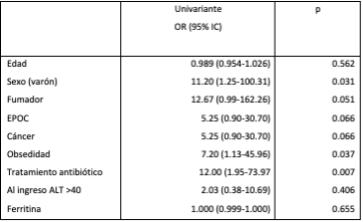
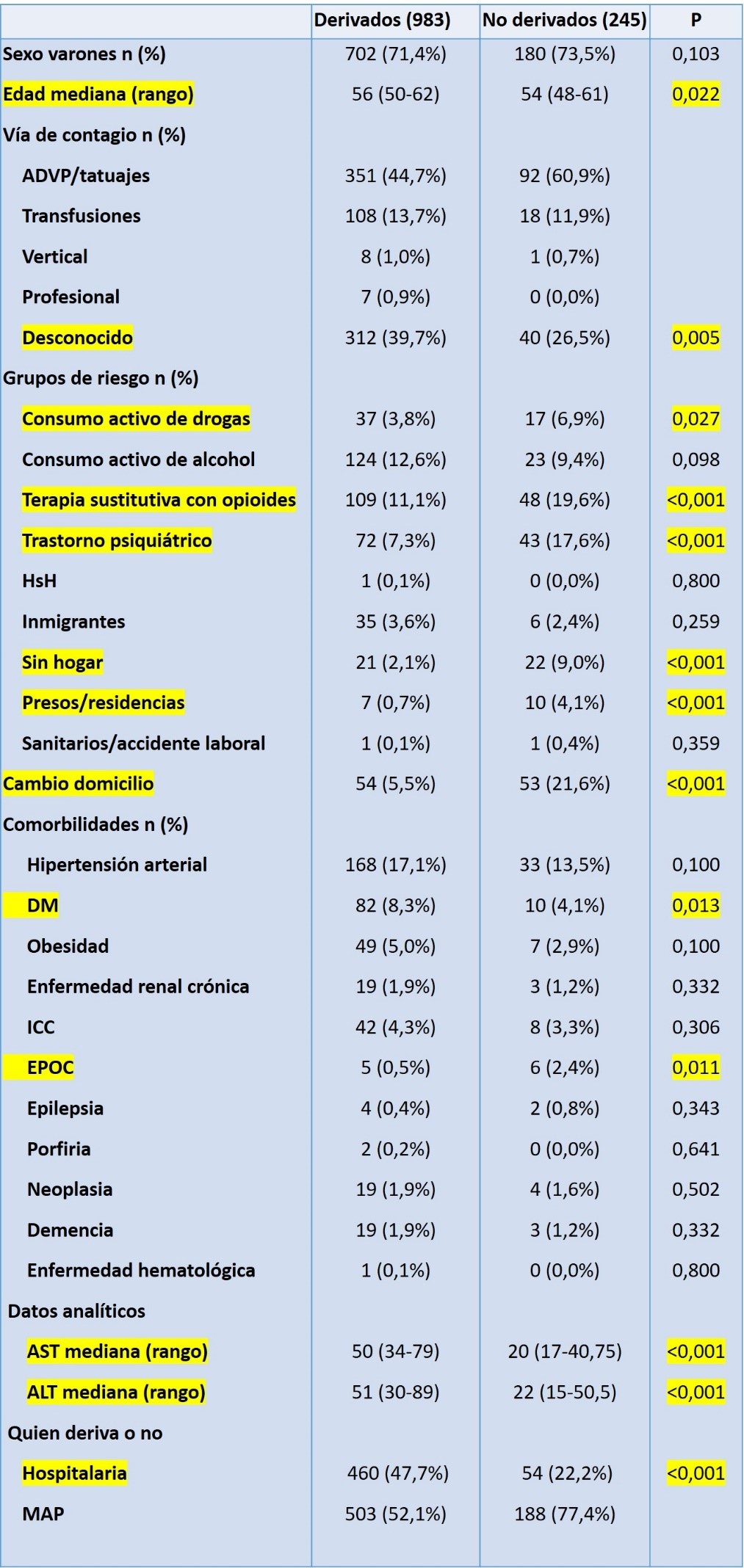
Pacientes no derivados (tabla 1): 77.4% de pacientes diagnosticados en AP y 22.2% de consultas hospitalarias no fueron derivados (p<0.001). Se asociaron a menor derivación: presos o ingresados en residencia (OR 8,30 (1,10-62,85), p=0,04), EPOC (OR 10,58 (1,92-58,34), p=0,07), valores de AST normal (OR 2,24 (1,16-4,36), p=0,034) o serología solicitada por MAP (OR 2,97 (1,42-6,24), p=0,004).
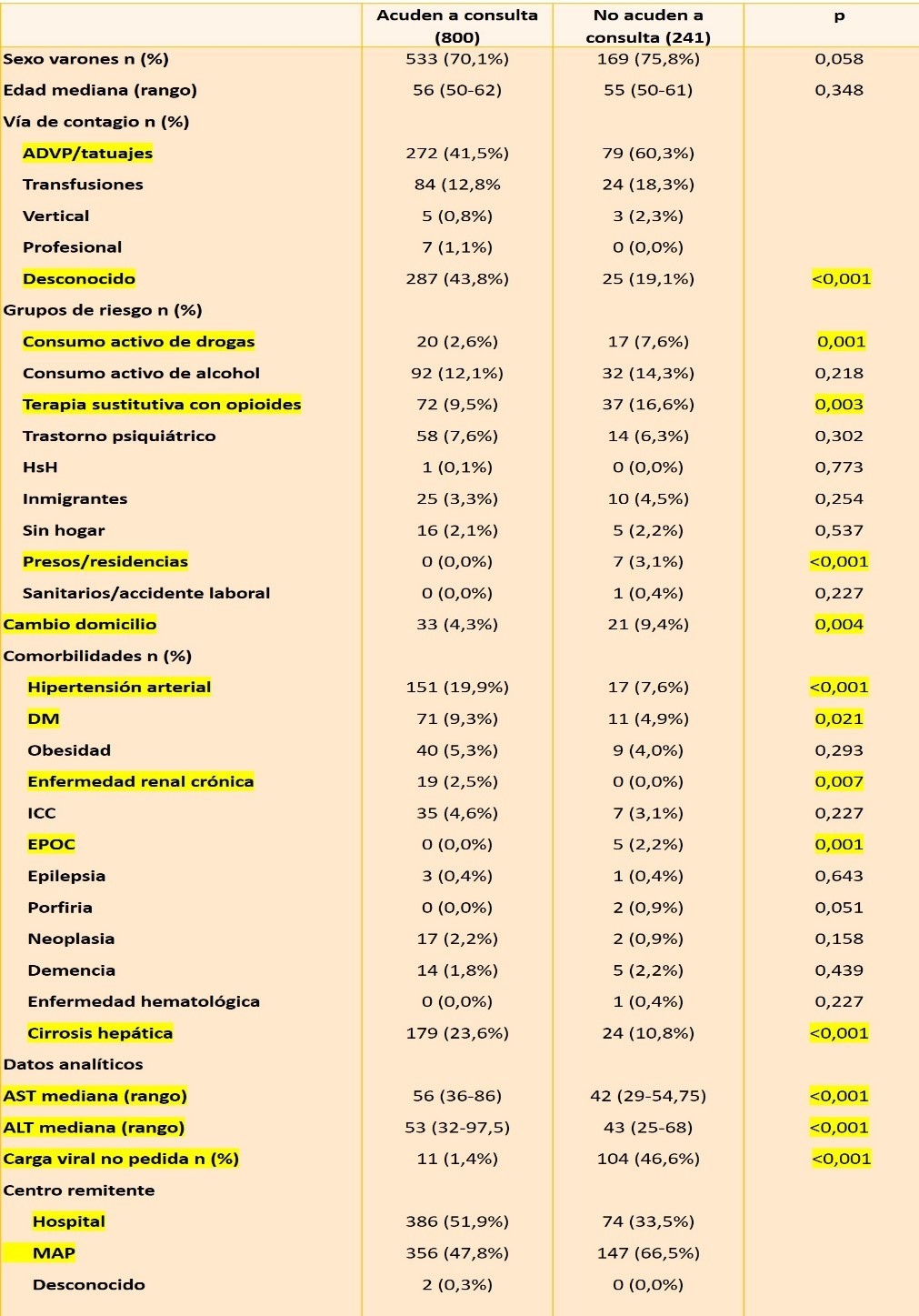
Pacientes con inasistencia o pérdida de seguimiento en consultas (tabla 2): Tienden a perder más el seguimiento aquellos pacientes derivados desde AP que desde consultas hospitalarias (66.5 vs 33.5% p<0.001). Fueron factores predictores de no asistencia: terapia sustitutiva con opioides (OR 2,11 (1,06-4,22), p=0,034), no ser hipertenso (OR 1,98 (1,04-3,79), p=0,039) y serología solicitada por MAP (OR 1,67 (1,00-2,79), p=0,049). Desconocer la vía de contagio fue factor predictor de asistencia a consulta (OR 0,45 (0,24-0,87 p=0.018). Los ADVP en tratamiento sustitutivo con opioides acudían menos a consulta que aquellos ADVP que no realizaban este tratamiento (81,4% vs 68,3%, p=0,006).
Figura 1
Diagrama de flujo en el que se muestran los pacientes incluidos en el estudio y los motivos de exclusión.
Conclusiones
• Un alto porcentaje de las serologías VHC positivas no llegan a ser derivadas.
• El riesgo de no ser derivado y de pérdida de seguimiento es mayor en pacientes pertenecientes a grupos sociales de riesgo.
• No se derivan o pierden el seguimiento serologías pedidas desde atención primaria y con valores de transaminasas normales.
• Es necesaria la formación en Atención Primaria, para la búsqueda proactiva de estos pacientes basados en factores de riesgo, estableciendo equipos multidisciplinares y vías de derivación directa de diagnóstico y tratamiento.
CO-15. IMPLANTACIÓN Y MANEJO DEL USTEKINUMAB EN EL ALGORITMO DE TRATAMIENTO CON FÁRMACOS BIOLÓGICOS EN LA ENFERMEDAD DE CROHN
Cobos Rodríguez J, García García AM, Gil Ayuso J, Alcaín Martínez G
UGC Aparato Digestivo. Complejo Hospitalario de Especialidades Virgen de la Victoria, Málaga.
Palabras clave: ustekinumab, enfermedad de crohn, anti-tnf.
Introducción
Desde el año 2000 hasta 2015, los únicos fármacos biológicos aprobados en Europa para el tratamiento de la enfermedad de Crohn (EC) moderada activa eran aquellos dirigidos contra el factor de necrosis tumoral alfa (anti TNFα). El avance de conocimiento en la fisiopatología de esta enfermedad ha permitido identificar moléculas con distintas dianas terapéuticas como el ustekinumab (UST). Ustekinumab es un anticuerpo monoclonal humano que bloquea la subunidad p40 de las interleucinas 12 y 23, induciendo una respuesta clínica mantenida en el tiempo en pacientes con enfermedad de Crohn moderada y con fallo previo a anti-TNF.
Material y métodos
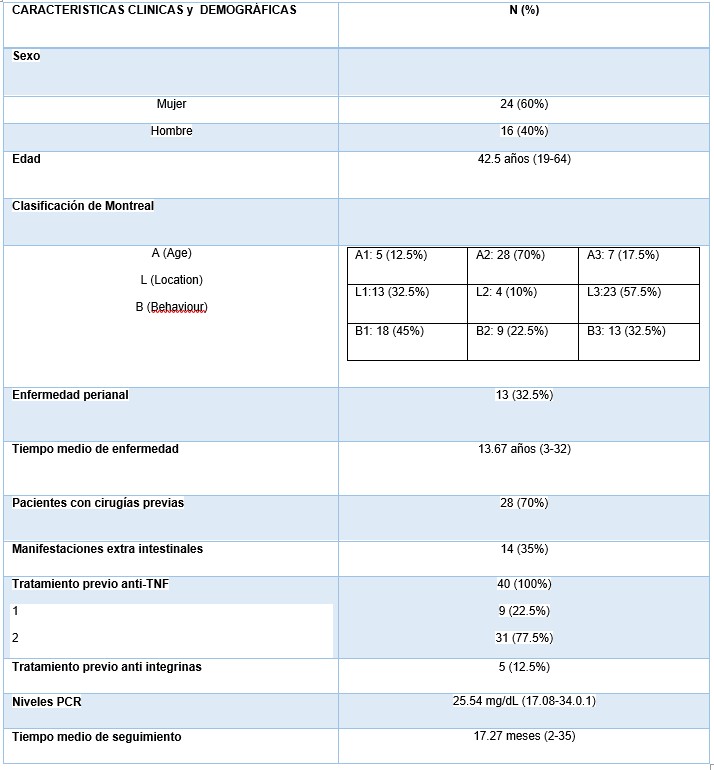
Estudio retrospectivo, observacional y descriptivo acerca de la evolución de los pacientes con EC que recibieron tratamiento con UST en nuestro centro entre diciembre de 2016 y mayo de 2019. Se recogieron datos demográficos, clínicos, evolutivos y relacionados con UST (Tabla 1y 2). Se analizó la respuesta clínica a la semana 16 y al final de seguimiento de cada paciente
Resultados
Se incluyeron 40 pacientes, veinticuatro (60%) eran mujeres con una edad media de 42.5 años. El 100% de la muestra había estado en tratamiento previo con anti-TNF y además 5 (12.5%) con Vedolizumab.
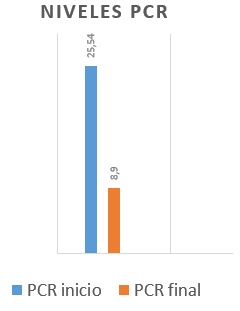
La indicación principal para comenzar UST fue el fallo previo a anti-TNF en 24 (60%), RAM en 11 (27.5%) y fallo a Vedolizumab en 5 (12.5%). Veintiséis pacientes (65%) iniciaron UST junto a corticoides y con un nivel medio de PCR de 25.54 mg/dL.
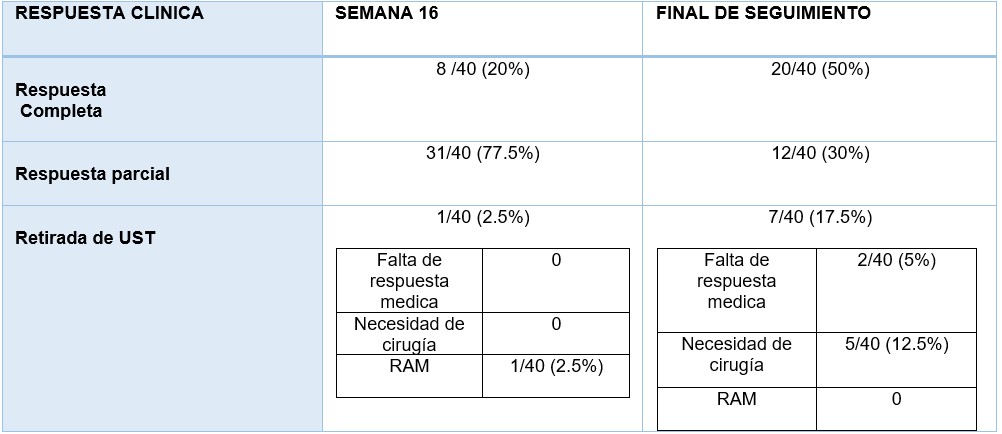
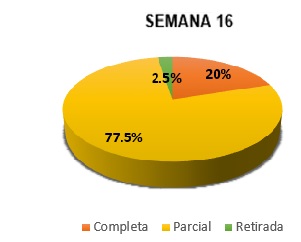
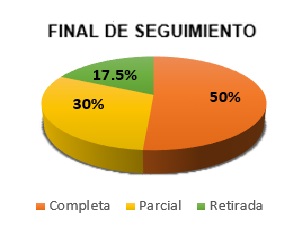
En la semana 16, 8 pacientes (20%) habían alcanzado respuesta completa, 31 (77.5%) respuesta parcial y en 1 paciente (2.5%) se retiró por disnea. Al final del seguimiento de cada paciente, 20 (50%) obtuvieron respuesta completa, 12 (30%) respuesta parcial y en 7 (17.5%) se produjo la retirada (Figuras 1 y 2)
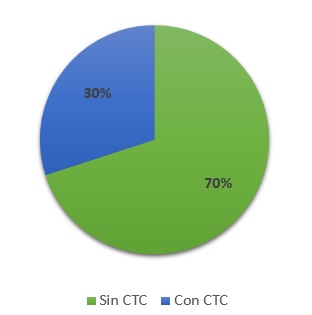
Veintiocho (70%) se encuentran libres de corticoides (Figura 3). El nivel de PCR al final del seguimiento fue 8.90 mg/dL (Figura 4)
Conclusiones
El tratamiento con UST en pacientes con EC que habían fracasado a terapias biológicas fue útil para inducir respuesta clínica en más del 50%.
La complejidad de los pacientes en los que estamos iniciando el tratamiento dificulta alcanzar mayores tasas de respuesta y en ocasiones precisan intensificaciones del tratamiento.
Durante el tratamiento con UST se ha observado una baja tasa de reacciones adversas.
Ustekinumab parece ofrecer una alternativa segura y eficaz para pacientes con EC refractaria compleja

 Descargar número completo
Descargar número completo Download full issue
Download full issue