CITA ESTE TRABAJO
Serrano Falcón B, Suárez Crespo JF. Manometría anorrectal de alta resolución (MAR-AR): Utilidad en la práctica clínica. RAPD Online. 2023;46(6):586-595. DOI: 10.37352/2023466.1.
Introducción
Los trastornos anorrectales representan un motivo de consulta frecuente, siendo en su mayoría de origen neuromuscular (disinergia defecatoria, incontinencia fecal, síndrome elevador del ano), secundarios a alteraciones estructurales (hemorroides, fisura, úlcera rectal solitaria y prolapso rectal) o a alteraciones del suelo pélvico.
La historia clínica y exploración física son imprescindibles para orientar el diagnóstico, aunque insuficientes para establecer conclusiones de cara a tratamiento, para lo que se precisa de pruebas diagnósticas para valorar la función anorrectal[1]. La manometría anorrectal (MAR), incluyendo el test de sensibilidad rectal y el test de expulsión del balón (TEB), utilizado para valorar disinergia defecatoria, representan las pruebas funcionales más utilizadas para el estudio de la función anorrectal[3].
Tabla 1
Mecanismo de acción y nombre de los fármacos en actual investigación para VHB.
Manometría anorrectal: utilidad general
La MAR permite el estudio de la función anorrectal a nivel motor, tanto en situación de reposo como ante estímulos fisiológicos concretos (retención, tos, maniobra defecatoria y distensión rectal). Si se dispone de balón distensible, la manometría aporta información sobre la sensibilidad rectal y reflejos desencadenados con aumento de volumen rectal, como el reflejo rectoanal inhibitorio, aunque es el baróstato rectal la prueba diagnóstica de elección para el estudio de la sensibilidad y complianza rectal.
La MAR aporta información sobre el mecanismo fisiopatológico subyacente en casos de estreñimiento crónico, incontinencia fecal y/o dolor anal crónico sin respuesta a tratamientos habituales, y en casos pre/postcirugía anorrectal, como en casos de reconstrucción de tránsito tras ileostomías o colostomías o previo a una esfinterotomía[2],[3].
Además, la MAR permite realizar terapia de rehabilitación mediante mecanismos de retroalimentación o Biofeedback anorrectal, por lo que tiene utilidad tanto diagnóstica como terapéutica.
Evolución de la manometría anorrectal. Manometría anorrectal de alta resolución y de alta definición
La manometría anorrectal de alta resolución (MAR-AR), disponible desde 2008, ofrece una información más precisa del canal anal que la manometría convencional, al disponer de un mayor número de sensores de presión, que además son circunferenciales en el caso de la manometría en estado sólido, más próximos entre sí y situados también en el interior de un balón que se posiciona a nivel rectal. Esto permite obtener una visualización témporo-espacial del ano-recto en 2 dimensiones, sin necesidad de desplazar la sonda. La manometría de alta definición (MAR-AD), introducida en 2009 y utilizada ya en algunos centros, logra una reconstrucción en 3 dimensiones al disponer de hasta 260 sensores circunferenciales. Sin embargo, la rigidez y grosor de la sonda (10,75 mm frente a 4,2 mm de MAR-AR) hacen plantear la necesidad de mejoras técnicas que acompañen a la precisión diagnóstica[2].
Los avances técnicos en manometría anorrectal han sido notables en los últimos 20 años, si bien al ser comparado con la manometría esofágica, el número de publicaciones y la utilidad clínica es notablemente menor[4]. Este aspecto puede ser debido a la falta de estandarización de la técnica, que impide el desarrollo de una investigación de calidad. La gran heterogeneidad en los valores de normalidad por la utilización de diferentes sondas, con sensores posicionados a distintos niveles y diferente grosor, de varias marcas comerciales[5], así como a la ausencia de un protocolo unificado de trabajo han provocado que cada centro haya desarrollado una práctica diferente. El primer documento de consenso fue publicado en 1999 por la Asociación Americana de Gastroenterología[6], y años más tarde se publicaron los mínimos para una manometría de calidad[7],[8]. Casi dos décadas después, en el año 2017 y con la MAR-AR instaurada en muchos centros, una encuesta revelaba que, de los 107 centros participantes, sólo 2 centros desarrollaban el estudio de la misma manera, lo que confirmaba la gran heterogeneidad en las formas de trabajo y la necesidad de estandarizar el proceso[9]. Mientras tanto, miembros de la Asociación Española de Neurogastroenterología y Motilidad, conscientes de la situación, publicaban una revisión exhaustiva sobre la manometría anorrectal de alta resolución que permitía una mejor comprensión de la situación en ese momento[2] y cuya lectura es muy recomendable.
El protocolo de Londres, elaborado por el Grupo de Trabajo Internacional de Fisiología Anorrectal (IAPWG sus siglas en inglés)[10] establece las fases del estudio y plantea una primera clasificación de los trastornos anorrrectales en base a varios parámetros de medida, que lejos de ser perfecta, pretende crear un punto de partida hacia la estandarización de la técnica.
Interpretación de resultados en base al protocolo de Londres
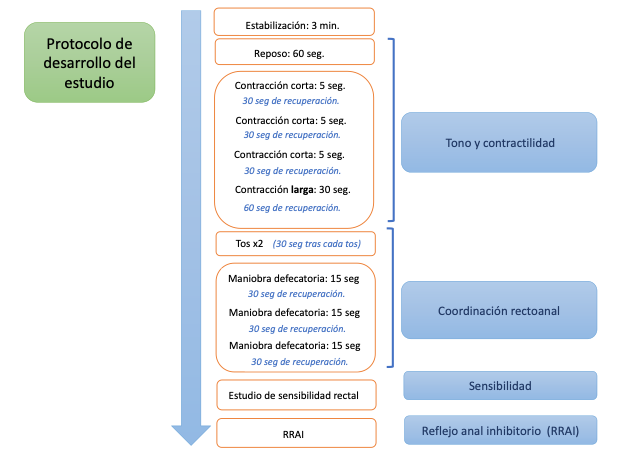
El protocolo de Londres establece la forma en la que se debe realizar el estudio de función anorrectal con MAR, ilustrado en la Figura 1 [10]. La duración aproximada de la MAR, incluido estudio de sensibilidad rectal y TEB es de unos 20 minutos, sin incluir la valoración clínica previa que es imprescindible para la interpretación de resultados.
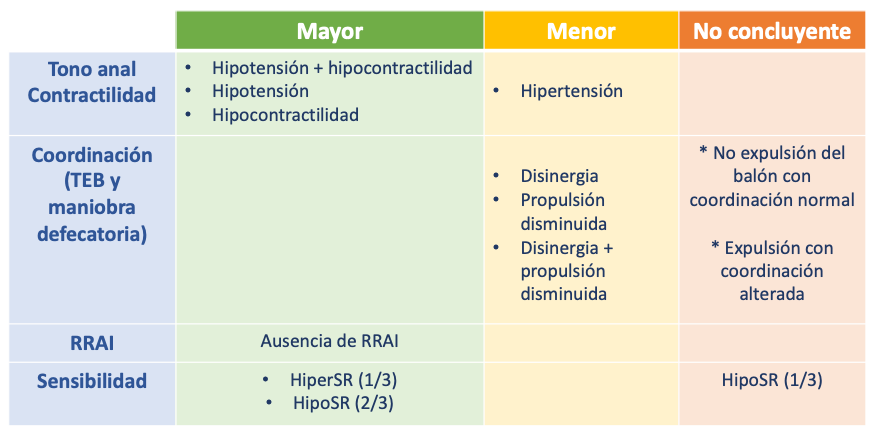
A continuación, se expondrá el desarrollo del estudio con los parámetros de medida obtenidos en cada fase, que conducen a identificar hallazgos mayores, menores y no concluyentes, según la clasificación de Londres (esquematizada en la Figura 2 ). No es objetivo de la revisión especificar los valores de normalidad para cada parámetro, dada su gran variabilidad entre los diferentes equipos empleados, y que pueden ser consultados en otras publicaciones[2].
Figura 2
Esquema de la Clasificación de Londres (TEB: Test de expulsión del balón; RRAI: Reflejo rectoanal inhibitorio; HiperSR: hipersensibilidad rectal; HipoSR: hiposensibilidad rectal).
- Periodo de estabilización de 3 minutos, evita valorar como presión de reposo el efecto de contracción tras la introducción de la sonda.
- Presión de reposo durante 60 segundos (presión media máxima de reposo): permite valorar el tono del canal anal, determinado fundamentalmente por el esfínter anal interno (EAI), pero también por el esfínter anal externo (EAE) y plexo hemorroidal[11]. Valorarlo durante 60 segundos permite identificar la actividad cíclica de ondas lentas y ultralentas (0,5-2 ciclos por minuto), de interés en casos de proctalgia crónica[12].
a) Hipotensión de canal anal: La presión de reposo de canal anal disminuida debe hacer pensar en afectación del EAI, hemorroidectomía o esclerodermia, como causas principales, y se considera un trastorno mayor según la clasificación de Londres.
b) Hipertensión de canal anal: La presión de reposo de canal anal aumentada se debe habitualmente a una falta de relajación durante la prueba o a proceso irritativo local, como fisura anal, por lo que es imprescindible una minuciosa exploracón física para interpretación de resultados. Casos menos frecuentes incluyen miopatías familiares que cursan con ondas lentas de elevada amplitud[12]. Se considera un trastorno menor en la clasificación de Londres.
Cabe destacar que la presión de reposo no es uniforme a lo largo del canal anal, y aunque los sistemas de MAR-AR y MAR-AD valoran la presión del canal anal en toda su longitud, sólo la presión máxima en cada instante se tiene en cuenta para el análisis en la mayoría de equipos, lo que hace plantear la necesidad de nuevos parámetros de medida que tengan en cuenta la posible asimetría presiva del canal anal[13]. La longitud del canal anal no se tiene en cuenta en la clasificación de Londres; canales anales cortos se asocian a incontinencia fecal[14] y puede ser de utilidad en la valoración fisiopatológica del trastorno anorrectal.
Por otro lado, según el catéter utilizado, la presión de reposo puede considerarse con respecto a la presión intrarrectal o atmosférica, idealmente debe utilizarse ésta última al estar menos sometida a sesgos o artefactos, aunque no hay clara evidencia al respecto[2].
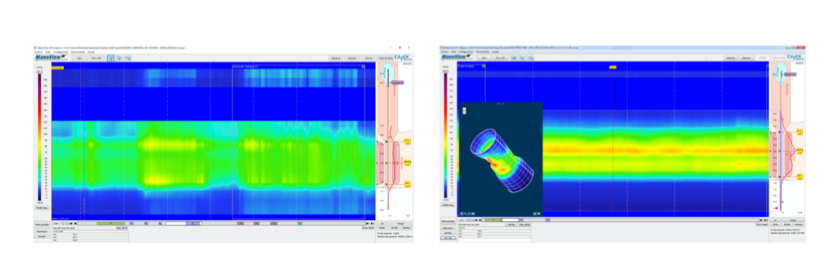
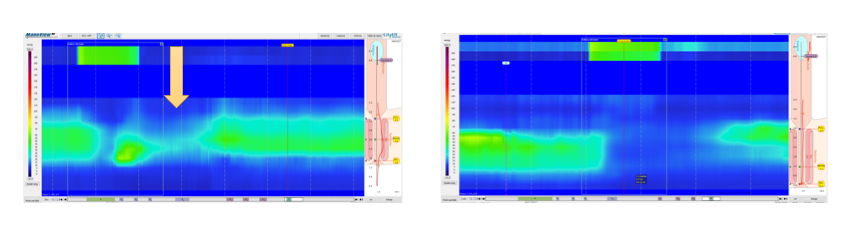
La MAR-AR muestra una imagen de doble banda presiva en algunos estudios durante la presión de reposo (Figura 3). La banda superior corresponde con el músculo puborrectal y la inferior con los esfínteres anal interno y externo (EAI, EAE). Esta imagen es más evidente con la MAR-AD, que tiene como característica la capacidad de diferenciar el músculo puborrectal, lo que permite mejorar el diagnóstico de lesiones a este nivel o de trastosnos funcionales como el síndrome del elevador del ano[15].
Figura 3
Presión de reposo de canal anal con imagen de doble banda presiva en MAR-AR (imagen de la izquierda) y MAR-AD (imagen de la derecha).
- Contracción voluntaria, valora la capacidad de continencia o contractilidad. Se valora al realizar tres intentos de 5 segundos separados por periodos de recuperación de 30 segundos, seguido de una contracción larga de 30 segundos, que tiene como objetivo valorar la fatiga muscular, de relevancia clínica en casos de incontinencia de urgencia.
a) Hipocontractilidad: Una contracción voluntaria disminuida puede deberse a una falta de colaboración durante la exploración, y una vez descartada esta opción, a una lesión en EAE (situación más común en daño obstétrico) o lesión neurológica[13]. Se considera un trastorno mayor en la clasificación de Londres.
b) Duración de la contracción voluntaria disminuida: El criterio más aceptado para medir este parámetro es valorar el intervalo durante el cual el paciente puede mantener la presión de contracción hasta que el incremento presivo obtenido cae por debajo del 50%. Si la duración es corta sugiere fatiga o lesión del músculo estriado[2]. Una duración inferior a 10 segundos se ha relacionado con incontinencia de urgencia para heces líquidas[16], y aunque es de utilidad en la práctica clínica, no se ha considerado para la clasificación de Londres.
De igual modo que con la presión de reposo, a pesar de que la MAR-AR y AD mide la presión a lo largo de todo el canal, sólo el punto de presión máxima es tenido en cuenta para el análisis, por lo que se pierde información valiosa que este tipo de sonda puede ofrecer. Un nuevo parámetro de medida, la "integral contráctil" tiene en cuenta el incremento de presión media, la longitud del esfínter y la duración de la contracción, con buenos resultados en la sensibilidad para detectar hipocontractilidad al compararse con otras medidas habituales[17].
- Reflejo de la tos: permite valorar la integridad del arco reflejo sacro. Un reflejo de la tos ausente asociado a hipocontractilidad orienta a una posible cauda equina o neuropatía pudenda[18]. Aunque forma parte del protocolo de estudio recomendado por IAPWG, la ausencia de reflejo de la tos no se ha considerado dentro de la clasificación de Londres. Además, otros aspectos del reflejo de la tos, como su duración, morfología o tono del canal anal tras la aparición del reflejo pueden aportar información relevante sobre la fisiopatología del trastorno. Aunque ha sido poco estudiado, datos recientes orientan a una morfología de la contracción producida durante la tos diferente entre sanos y mujeres con incontinencia fecal, siendo la imagen más habitual entre los sujetos asintomáticos en forma de "lágrima"[19]. Se necesitan estudios en otros escenarios clínicos que permitan una mejor interpretación de este reflejo.
- Maniobra defecatoria: En los intentos de defecación se valora la coordinación recto-anal al animar al paciente a expulsar la sonda y defecar. Durante una maniobra defecatoria normal se produce un incremento presivo a nivel rectal coordinado con la relajación de los esfínteres anales y la musculatura del suelo pélvico. Los parámetros de medida utilizados en la MAR-AR incluyen el gradiente rectoanal, el porcentaje de relajación anal y el índice defecatorio[2]. Cabe destacar que el gradiente de presión rectoanal, muy utilizado en manometría convencional, es de menor utilidad en la MAR-AR, pues con frecuencia resulta negativo (alterado) en sujetos sanos, se ve afectado por la posición en la que se realiza estudio y por el inflado del balón, por lo que de forma aislada no parece un parámetro adecuado con los nuevos equipos.
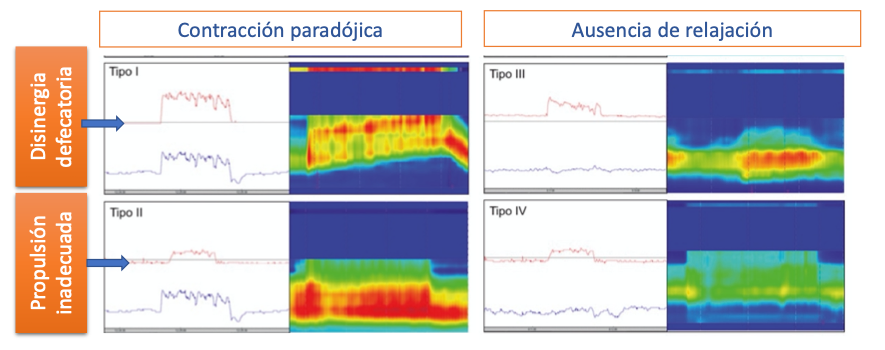
En base a estos parámetros se ha clasificado a los trastornos de la defecación en 4 subtipos, esquematizado en la Figura 4.
Figura 4
Clasificación de los trastornos de la defecación según MAR-AR en base al principal mecanismo alterando (fuerza propulsiva inadecuada predomina en los tipos II y IV y alteración en la relajación del canal anal en los tipos I y II). Se identifica un trazado manométrico de MAR convencional, representada en rojo la presión rectal y en azul la presión anal, y un trazado manométrico de MAR-AR para cada subtipo[2].
*Tipo I: Fuerza propulsiva (presión rectal) normal, pero con incremento presivo paradójico a nivel anal.
*Tipo II: Fuerza propulsiva inadecuada y contracción paradójica a nivel anal.
*Tipo III: Fuerza propulsiva insuficiente.
*Tipo IV: Fuerza propulsiva insuficiente y ausencia de relajación a nivel anal.
Debido al elevado número de maniobras defecatorias alteradas en sujetos sanos con la MAR-AR, la confirmación diagnóstica de trastorno de la defecación requiere de otra prueba complementaria alterada. La clasificación de Londres valora los hallazgos manométricos asociados al resultado del TEB. En caso de TEB alterado (no expulsión) y descoordinación en la maniobra defecatoria se considera un trastorno menor, y en caso de discordancia entre TEB y maniobra defecatoria, un hallazgo no concluyente.
La clasificación de Roma IV ya orientaba a la necesidad de presentar al menos dos test diagnósticos alterados para diagnosticar de trastorno de la defecación; estos test diagnósticos pueden ser la MAR, TEB y/o defecografía[20].
- Estudio de sensibilidad rectal: Se evalúa de forma sencilla con la distensión rectal con balón, si bien el método de elección para su valoración es el baróstato rectal, menos disponible en la mayoría de centros de nuestro entorno. Se registra el mínimo volumen requerido para desencadenar: a) la primera sensación; b) sensación de urgencia; c) máximo volumen tolerado.
a) Hipersensibilidad rectal: La sensibilidad rectal aumentada se ha asociado con incontinencia de urgencia, proceso irritativo en ampolla rectal y Síndrome de Intestino Irritable[18]. Se considera un trastorno mayor en la clasificación de Londres el tener uno de los tres valores alterados para hipersensibilidad.
b) Hiposensibilidad rectal: La sensibilidad rectal disminuida se asocia con incontinencia fecal pasiva y estreñimiento crónico [2],[18]. Se Considera un trastorno mayor en la clasificación si se dan al menos dos valores alterados para hipersensibilidad y no concluyente si hay alterado tan sólo uno.
- Reflejo recto anal inhibitorio (RRAI): Es un reflejo intrínseco que se desencadena en respuesta a la distensión rectal rápida; permite valorar la integridad del plexo mientérico. Su presencia y duración depende del volumen intrarrectal, complianza del recto y velocidad de distensión. Con la MAR-AR se ha visto que es máximo en las partes superiores y medias del canal anal, con predominio del EAI[21] Datos procedentes de estudios con MAR convencional concluyen que un RRAI se considera normal con una relajación de EAI >25% de la presión basal del canal anal[22], pero se necesitan estudios en MAR-AR sobre este reflejo.
La ausencia de RRAI se considera un trastorno mayor en la clasificación de Londres y debe hacer pensar en enfermedad de Hirschprung, neuropatía mientérica, enfermedad de Chagas, resección anterior baja y miotomía circular[7]. Por otro lado, puede existir un aumento presivo del EAE que simule una ausencia de RRAI[21]. Antes de confirmar la ausencia de RRAI se debe considerar un posible megarrecto y/o hiposensibilidad rectal, situaciones en las que el volumen habitual es insuficiente para desencadenar el reflejo. En estos casos el barostato rectal es de elección para aclarar el diagnóstico[18].
Por otra parte, si el RRAI está presente se recomienda valorar sus características, duración y recuperación posterior, algo no considerado en la clasificación de Londres y que puede aportar información para valorar la base fisiopatológica del trastorno. Por ejemplo, en el caso de pacientes diabéticos se han descrito alteraciones en el RRAI, así como hipotonía de canal anal e hipocontractilidad, según se ilustra en la figura 5[23].
Figura 5
Imágenes manométricas de dos registros diferentes. El de la izquierda muestra un RRAI presenta con volumen habitual, pero con una relajación posterior que puede justificar la incontinencia de urgencia a gases referida por la paciente. La imagen de la derecha corresponde a una mujer con diabetes, en la que se aprecia un RRAI presente, pero con una relajación mayor a la habitual, que justifica la incontinencia pasiva para heces Bristol 3 que presenta la paciente.
Aspectos relevantes no incluidos en la clasificación de Londres
La falta de evidencia científica de calidad ha hecho que la clasificación de Londres esté basada principalmente en recomendaciones de expertos, y que algunos aspectos prácticos, que a menudo valoramos en la práctica clínica por su aportación en la fisiopatología anorrectal y que van ganando protagonismo con la MAR-AR y MAR-AD, no hayan sido incluidos. Aunque algunos de ellos ya han sido expuestos a lo largo del tema, a continuación se especifican los principales (a criterio de los autores).
- Longitud del canal anal.
- Asimetría presiva del canal anal.
- Relajaciones transitorias, dada su posible implicación en incontinencia anal.
- Duración de la contracción voluntaria, relacionada con fatiga muscular y por tanto con casos de incontinencia de urgencia.
- Reflejo de la tos: Aunque está incluido en el protocolo de Londres, su presencia o ausencia no se tiene en cuenta en la clasificación, tampoco su duración o morfología.
- Reflejo anal inhibitorio y sus características: La ausencia de RRAI es un criterio mayor en la clasificación, pero no se tiene en cuenta la duración, morfología y recuperación posterior.
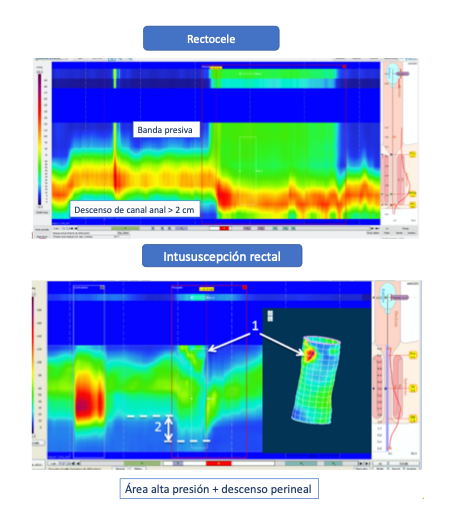
- Hallazgos compatibles con defecto anatómico: Aunque la MAR-AR y la MAR-AD no sustituyen a día de hoy a la defecografía ni a la ecoendoscopia para valorar defectos anatómicos, algunos datos manométricos y la exploración física ayudan a su diagnóstico. Así, la imagen de banda presiva por encima del canal anal unido a un descenso del mismo durante la maniobra defecatoria orienta hacia un posible rectocele[24], figura 6. La imagen de una zona de alta presión a nivel proximal unido a un descenso de suelo pélvico hace pensar en una intususcepción rectal[25].
Figura 6
Defectos anatómicos valorados por MAR-AD. Imagen superior compatible con rectocele e imagen inferior con intususcepción rectal[25].
El conocimiento de la fisiopatología anorrectal es fundamental para una adecuada interpretación de resultados y correlación clínica. Debemos conocer las limitaciones de la clasificación de Londres y tener en cuenta algunos aspectos no incluidos en ella a la hora de hacer informes y orientar posibles tratamientos.
Situación actual y futuro de la MAR-AR y MAR -AD
La MAR-AR supone el método actual de elección para el estudio de función anorrectal en las indicaciones ya mencionadas. El reemplazar los equipos de MAR convencional por equipos de alta resolución en estado sólido permite, a día de hoy: 1) dar el paso hacia una estandarización de la técnica y promover la investigación; 2) obtener registros de mayor calidad, con información más precisa del canal anal de forma longitudinal y circunferencial; 3) enseñar la técnica de una forma más visual y didáctica; 4) compartir los registros de los estudios con centros expertos para una valoración conjunta.
A pesar de las notables ventajas, la MAR-AR y MAR-AD presentan algunas limitaciones en las características de los catéteres y balones, en el software empleado en su análisis, en los parámetros de medida empleados para el mismo y en la interpretación de resultados. A continuación de especifican algunos de ellos (a criterio de los autores):
- Sensibilidad rectal y RRAI: Algunos dispositivos, a pesar de su gran avance tecnológico, precisan de una colocación manual del balón, lo que genera posibles fugas y fallos. Además, el llenado del balón se realiza manualmente, por lo que la velocidad de distensión puede tener gran variabilidad, lo que repercute en los resultados del estudio de sensibilidad y aparición del RRAI.
- La valoración de la maniobra defecatoria de una manera más fisiológica sería lo deseable. Realizarlo en posición sentada y con balón inflado podría optimizar la valoración fisiopatológica, para lo que sería preciso una adaptación técnica de las sondas, que a día de hoy no pueden sujetarse en sedestación[26]. Por otro lado, el avance tecnológico en MAR no ha supuesto un claro avance en el diagnóstico de los trastornos funcionales de la defecación[27], pues se precisa aún de una segunda prueba complementaria para confirmar el diagnóstico. Según resultados de un estudio reciente, el diagnóstico de trastorno de la defecación podría confirmarse en caso de un gradiente rectoanal patológico con MAR-AR, asociado a un TEB alterado, al correlacionarse con una alta tasa de defecografías patológicas. Se propone entonces la realización de viodeodefecografías para casos puntuales en los que exista duda diagnóstica[28]. La sonda de MAR-AD, por su grosor y rigidez tiene un papel muy limitado al valorar la maniobra defecatoria mediante los parámetros de medida habitualmente utilizados, lo que debe ser tenido en cuenta para la cauta interpretación de resultados[29].
- Parámetros de medida: El notable avance en las sondas no ha ido acompañado en investigación de nuevos parámetros de medida, y la mayoría de los utilizados proceden de los de MAR convencional.
- La MAR-AD, presente en pocos centros de nuestro entorno, ofrece su principal ventaja en la valoración de las diferentes estructuras que componen el ano-recto, por lo que es esperanzador su uso en la valoración de asimetrías presivas y diagnóstico de defectos anatómicos como la intususcepción o rectal prolapso rectal, si bien a día de hoy no es una alternativa real a otros métodos diagnósticos como la ecoendoscopia o resonancia magnética. Además del coste económico, el grosor y rigidez de la sonda suponen una limitación para su uso.
El futuro de la MAR-AR es principalmente el paso hacia las mejoras tecnológicas y estandarización de la técnica también en el análisis e interpretación de resultados.
Conclusiones
La MAR-AR representa la técnica de elección actual para el estudio de la función anorrectal. El futuro inmediato de la MAR pasa por homogeneizar herramientas y equipos de trabajo, así como estandarizar protocolos de estudio, lo que permitirá establecer valores de normalidad y nuevos parámetros de medida que saquen el máximo partido al gran desarrollo tecnológico de las nuevas sondas. El protocolo y clasificación de Londres suponen un punto de partida para lograr estos objetivos. La MAR-AD permite una mejor valoración del músculo puborrectal y del suelo pélvico, sin que pueda sustituir a día de hoy a otras técnicas diagnósticas como la ecografía o resonancia magnética. Es preciso continuar con trabajos de investigación para optimizar parámetros de medida, lograr mejoras tecnológicas y establecer así factores predictores de respuesta a las terapias actuales y futuras.

 Descargar número completo
Descargar número completo Download full issue
Download full issue