CITA ESTE TRABAJO
Fernández García F, Toro Ortíz JP, Pinazo Bandera JM, Asady Ben GR. Embarazo y Enfermedad Inflamatoria Intestinal: impacto de la gestación en un centro de tercer nivel. RAPD 2024;47(2):55-68. DOI: 10.37352/2024472.1
* Nota de actualización (24 de mayo de 2024): Este artículo ha sido actualizado para corregir un error con la citación del registro de pacientes.
Abreviaturas
GETECCU: Grupo Español de Trabajo de la Enfermedad de Crohn y la Colitis Ulcerosa, Anti-TNF: inhibidores del factor de necrosis tumoral alfa, CU: colitis ulcerosa, EC: enfermedad de Crohn, EII: enfermedad inflamatoria intestinal, HBI: índice de actividad de Harvey-Bradshaw para la Enfermedad de Crohn, TWI: índice de actividad de Truelove-Witts modificado para la Colitis Ulcerosa, ECCO: European Crohn´s and Colitis Organization.
Introducción
La Enfermedad Inflamatoria Intestinal (EII) es el nombre genérico que engloba a un grupo de enfermedades caracterizadas por una inflamación crónica, intermitente e incontrolada de la mucosa intestinal[1]. El término "EII" incluye dos entidades principales, la enfermedad de Crohn (EC) y la colitis ulcerosa (CU), constituyendo ambas un problema sanitario de primer orden, con una prevalencia superior al 0,5% de la población en los países industrializados[2] y una incidencia creciente en los países de reciente industrialización[3].
La etiología específica de la EII es desconocida, sin embargo, conocemos que tanto la patogénesis como la evolución clínica se ve influenciada por muchos factores, caracterizados de forma amplia como factores de susceptibilidad genética, la microflora intestinal, el estilo de vida, factores ambientales y el sistema inmune de los pacientes. En concreto, en el momento actual se cree que la enfermedad se desarrolla en sujetos genéticamente susceptibles, por una desregulación de la homeostasis entre la microflora comensal y/o otros elementos ambientales con la capacidad de modificar la respuesta inmune del paciente, la cual presenta un desequilibrio hacia la perpetuación del proceso inflamatorio[4].
La EII suele afectar a jóvenes con máxima incidencia entre los 25 y 35 años. Puede manifestarse con diferentes síntomas clínicos, incluso por hallazgos analíticos o de forma incidental con una prueba de imagen. Aunque la EC y la CU presentan características comunes, se distinguen por aspectos fisiopatológicos y manifestaciones clínicas diferentes. La EC se caracteriza por una inflamación transmural y discontinua que puede afectar a cualquier ubicación del tracto gastrointestinal, principalmente al íleon terminal y la región perianal. Por otro lado, en la CU las lesiones inflamatorias se limitan típicamente a la mucosa y afectan al colon, comenzando en el recto y con la posibilidad de extenderse al resto del intestino grueso. Además, estas enfermedades pueden afectar a otros órganos a distancia, dando lugar a manifestaciones extraintestinales cutáneas, articulares, oftalmológicas, hepáticas, etc[5].
En las mujeres, esto ocurre durante los años de mayor capacidad reproductiva. Las implicaciones de la enfermedad y los medicamentos que se usan para tratarla son consideraciones importantes para el gastroenterólogo, el especialista en medicina materno fetal y el ginecobstetra general que evalúan y llevan el control de las pacientes antes, durante y después del embarazo. Al igual que otras condiciones autoinmunes como el lupus eritematoso sistémico o la esclerosis múltiple, las mujeres con EII tienen índices más altos de ausencia de hijos por elección propia y tienen menores tasas de natalidad que la población general[6], siendo esta tendencia el resultado de desinformación con respecto a la fertilidad, la seguridad de los medicamentos para ellas y para el feto, y la factibilidad de heredar la enfermedad[7].
Las mujeres con EII en su conjunto tienen los mismos índices de fertilidad que las mujeres en el grupo de control de la misma edad; sin embargo, subgrupos específicos tendrán un deterioro en la fertilidad[8]. La enfermedad activa aumenta el índice de infertilidad como resultado de la inflamación que afecta las trompas de Falopio o los ovarios, la dispareunia secundaria a la enfermedad perianal, la disminución de la libido o la depresión[9]. En las mujeres con enfermedad inactiva, la infertilidad se triplica después de la cirugía pélvica, en relación con adherencias postquirúrgicas que implican a las trompas de Falopio principalmente[10], mientras que los procedimientos que sólo implican la cavidad abdominal y no invaden la pelvis, incluyendo la anastomosis ileorrectal, no parecen perjudicar la fertilidad[11].
Por otro lado, las pacientes con EII parecen tener un mayor riesgo de complicaciones en el embarazo que la población general. Varios estudios han analizado el impacto de la EII en los resultados del parto. Según sus resultados, los partos prematuros, los recién nacidos pequeños para la edad gestacional, el bajo peso al nacer y los abortos espontáneos (mortinatos) son más frecuentes en las pacientes con EII que en la población general[12]. Los estudios que relacionan la actividad de la enfermedad durante el embarazo con los resultados del parto muestran que la enfermedad activa y la gravedad de la enfermedad se asocian a peores resultados del parto en las pacientes con EII[13]. Por el contrario, el uso de medicamentos relacionados con la EII durante el embarazo no parece conllevar un riesgo excesivo de complicaciones de forma general, excepto en el caso del metotrexato, tofacitinib, upadacitinib, filgotinib y ozanimod, y si atendemos al riesgo de infección durante los primeros meses de vida, recientes trabajos han puesto de manifiesto que la combinación de Anti-TNF y tiopurinas sí aumenta el riesgo de las mismas[14],[15],[16][17],[18].
Se dispone de menos datos sobre los resultados a largo plazo de los niños nacidos de mujeres con EII. Un estudio publicado en 2016 en el que se investigó si los hijos de mujeres que padecían EII durante el embarazo corrían un mayor riesgo de morbilidad pediátrica a largo plazo no reveló ningún efecto perjudicial de la EII materna sobre la salud infantil[19].
Toda esta evidencia apoya que el embarazo es un evento de suma importancia en la vida de las pacientes con EII, representando un gran impacto en el curso clínico de la enfermedad. La importancia de la actividad de la enfermedad, y por ende del tratamiento que reciben estas pacientes, puede determinar el curso del embarazo y la salud del feto. Ante la mayor evidencia año tras año de la seguridad del uso de fármacos durante el embarazo y de la menor presencia de brotes y complicaciones fetales, decidimos llevar a cabo este trabajo.
Partiendo de esta hipótesis, nos fijamos como objetivo primario evaluar el impacto de la adherencia, o ausencia de la misma, al plan terapéutico para el control de la enfermedad durante el embarazo propuesto por su médico referente. Las pacientes participantes fueron aquellas incluidas en el registro del Hospital Universitario Virgen de la Victoria y que dieron a luz hasta marzo de 2023. Como objetivos secundarios planteamos evaluar la relación entre el abandono de tratamiento y la aparición de brote de actividad de la enfermedad, así como analizar el desarrollo de la gestación (duración) en estas pacientes, el tipo de parto y el peso del feto al nacer.
Material y métodos
Población estudiada y diseño
Se realizó un estudio observacional retrospectivo unicéntrico de pacientes mayores de 18 años diagnosticadas de EII [Enfermedad de Crohn (EC) o colitis ulcerosa (CU)] mediante criterios clínicos, radiológicos, endoscópicos o histológicos que realizaran seguimiento en el Hospital Virgen de la Victoria de Málaga y que se encontraban incluidas entre los periodos enero 2021 y marzo 2023 en el registro propio de pacientes embarazadas, previa firma de consentimiento informado en consulta monográfica de EII durante la gestación.
De todas aquellas pacientes incluidas en el registro, se excluyeron las participantes que perdieran seguimiento durante el embarazo y aquellas que no hubiesen finalizado la gestación antes del 1 de marzo de 2023.
Este proyecto se ejecutó siguiendo las directrices de la Declaración de Helsinki (Fortaleza 2013) y de las Normas de Buenas Prácticas Clínicas. Los datos de carácter personal se trataron según el REGLAMENTO (UE) 2016/679 DEL PARLAMENTO EUROPEO Y DEL CONSEJO de 27 de abril de 2016, relativo a la protección de las personas físicas en lo que respecta al tratamiento de datos personales y a la libre circulación de estos datos. Las pacientes no fueron identificados por el nombre en el documento y únicamente los investigadores del estudio tuvieron acceso a sus datos.
No se precisaron consentimientos informados de las pacientes, ya que únicamente se llevó a cabo la revisión de las historias clínicas digitales.
Variables estudiadas
Se recogieron las siguientes variables: Edad, hábito tabáquico, relacionadas con la EII (Tipo de EII, Clasificación de Montreal [Anexo 1], actividad de la enfermedad al inicio del embarazo [Anexo 2], cirugía intestinal previa, años desde el diagnóstico de la enfermedad hasta la concepción), características relacionadas con el tratamiento antes y durante el embarazo (Tipo de tratamiento previo al inicio del embarazo, presencia de brotes durante el embarazo, tratamiento en los brotes, números de abandonos del tratamiento y trimestre de abandono. Se aceptó como brote un empeoramiento de los síntomas respecto a su situación basal, y que tras descartar otras posibles causas, se achacaron a su EII) y variables relacionadas con el embarazo y concepción (abortos previos, evolución del embarazo y semanas de gestación del mismo, finalización del parto por cesárea y peso del recién nacido).
Grupos de adherencia al tratamiento
Se definió grupo adherente a aquel cuyas pacientes consensuaron el plan terapéutico con su médico referente, incluyendo tanto pacientes que no suspendieron el tratamiento durante todo el embarazo como aquellas que lo suspendieron de forma programada en el tercer trimestre.
Por otro lado, se definió grupo no adherente al tratamiento aquel cuyas pacientes, bien no llegaron a consensuar el plan terapéutico, rechazando iniciar o modificar algún tratamiento, o bien abandonaron el consejo médico durante el embarazo, suspendiendo voluntariamente el tratamiento antes del tercer trimestre.
Estudio estadístico
Las variables cuantitativas se mostraron como media y rango. Las cualitativas como valor numérico y porcentaje. Las variables cuantitativas fueron comparadas con la prueba T y las variables cualitativas fueron contrastadas con la prueba de chi-cuadrado. Se consideró un resultado estadísticamente significativo cuando el valor de p fue <0.05.
El análisis estadístico se llevó a cabo con el soporte de IBM-SPSS statistics versión 29 (SPSS INc., Chicago, USA).
Resultados
De las 39 pacientes valoradas inicialmente para inclusión, 7 fueron excluidas (4 por no haber dado a luz en marzo 2023 y 3 por pérdida del seguimiento), quedando en el análisis definitivo 32 pacientes (Figura 1).
Variables demográficas y tabaquismo
La edad media fue 31,1 años (23-40), siendo fumadoras un total de 5 pacientes (15,6%) (Tabla 1).
Variables relacionadas con la enfermedad de base
Las variables sobre las características de la enfermedad de base se muestran en la tabla 1.
Tabla 1
Casos reportados en la literatura sobre hiponatremia sintomática relacionada con preparaciones intestinales.
Dieciocho pacientes estaban diagnosticadas de EC (56,3%) y 14 de CU (43,7 %). El tiempo medio desde el diagnóstico hasta la concepción de 8,1 años (1-22).
Los pacientes con EC se agruparon según la Clasificación de Montreal, como se describe a continuación: Según la edad (A): 2 (11,1%) correspondían a A1, 16 (88,9%) correspondían a A2 y ninguno a A3. Según la localización (L): 9 (50%) eran L1, 1 (5,5%) eran L2 y 8 (44,5) eran L3. Según el comportamiento (B): 12 (66,7%) presentaban fenotipo B1, 1 (5,5) B2 y 5 (27,8%) correspondían a B3.
Las pacientes con CU presentaban las siguientes características según la Clasificación de Montreal. Según la extensión (E): 5 (35,7%) pacientes eran E1, 5 (35,7%) correspondían a E2 y 4 (28,6%) E3. Según la severidad al diagnóstico recogida en la historia (S): 6 (42,8%) eran S0, 6 (42,8%) correspondían a S1 y 2 (14,4%) a S2.
Atendiendo a la actividad de la enfermedad al inicio del embarazo, para las pacientes con EC se utilizó el índice de Harvey-Bradshaw, con los siguientes resultados: 13 (72,2%) se encontraban en remisión y 5 (27,8%) presentaban actividad moderada. Para las pacientes con CU se empleó el índice de Truelove-Witts modificado, con los hallazgos que se muestran a continuación: 11 (78,6%) en remisión y 3 (21,4%) con actividad leve.
Del total de pacientes, 2 (6,2%) padecían o habían padecido enfermedad perianal (2 EC), mientras que 7 (21,9%) pacientes habían precisado cirugía relacionada con la EII en algún momento.
Variables relacionadas con el tratamiento frente a EII
Las variables sobre las características del tratamiento frente a la EII se recogen en la tabla 2.
Tabla 2
Características relacionadas con el tratamiento antes y durante el embarazo.
Atendiendo al tratamiento que recibían las pacientes previo al embarazo, se distribuía de la siguiente forma: 2 (6,2%) no recibían tratamiento, 12 (37,5%) tomaban aminosalicilatos, 5 (15,6%) recibían tiopurinas, 1 (3,1%) tomaba la combinación corticoides + tiopurinas, 2 (6,2%) la combinación aminosalicilatos + tiopurinas, 3 (9,4%) la triple terapia aminosalicilatos, tiopurinas y AntiTNF, 1 (3,1%) tiopurinas + AntiTNF, 1 (3,1%) AntiTNF aislado y 5 (15,6%) se encontraban en terapia con Ustekinumab.
En cuanto al abandono del tratamiento, un total de 15 (46,9%) pacientes abandonaron el tratamiento, de las cuales 4 (12,5%) lo hicieron de forma consensuada con su médico de referencia en el tercer trimestre. Por otro lado, 11 (34,4%) pacientes abandonaron el tratamiento sin consenso con su facultativo, de los cuales 9 (28,1%) fueron en el 1º trimestre y 2 (6,2%) en el segundo trimestre.
De todas las pacientes recogidas en el estudio, 12 (37,5%) sufrieron brotes durante el embarazo. El tratamiento recibido para hacer frente a los brotes se distribuyó de la siguiente forma: 3 (9,4%) pacientes rechazaron recibir tratamiento, 4 (12,5%) recibieron corticoides de acción local, 1 (3,1%) precisó tanto corticoides de acción local como sistémicos, 1 (3,1)% aminosalicilatos y 3 (9,4%) precisaron aminosalicilatos y corticoides de acción local.
Variables relacionadas con el embarazo
Las variables sobre las características del embarazo se recogen en la tabla 3.
Tabla 3
Características relacionadas con el tratamiento antes y durante el embarazo.
De las 32 pacientes incluidas, 13 (40,6%) habían presentado al menos un aborto previamente. Atendiendo a la evolución del embarazo, 26 (81,2%) llevaron el embarazo a término, mientras que 6 (18,8%) sufrieron un aborto. De estos, 1 (3,1%) fue en el primer trimestre, 4 (12,5%) ocurrieron en el segundo trimestre y 1 (3,1%) tuvo lugar en el tercer trimestre.
La duración de la gestación al parto presentó una media de 37,3 semanas (30-41), siendo en 14 (43,7%) ocasiones el parto mediante cesárea.
La media de peso al nacer de los neonatos fue de 2919 gramos (2070-3820).
Análisis inferencial
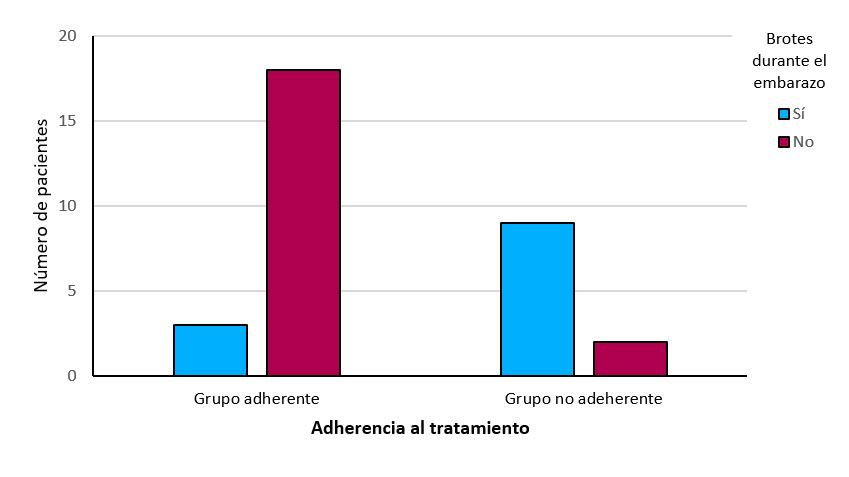
Los resultados de la comparación de las variables demográficas, relacionadas con el tratamiento y con el embarazo entre el grupo adherente y no adherente al plan terapéutico, se muestran en la tabla 4. Se encontró significación estadística (p<0,01) en la variable brotes durante el embarazo: 3 (14,3%) pacientes del grupo adherente presentaron brotes durante el embarazo frente a los 9 (81,8%) del grupo no adherente (Figura 2).
Tabla 4
Análisis inferencial de las variables respecto al grupo de adherencia.
Al comparar la variable peso del feto al nacer en ambos grupos, se obtuvo una media de 3073 gramos (2080-3820) en el grupo adherente frente a 2500 gramos (2070-3090) del grupo no adherente, alcanzando estas diferencias la significación estadística (p = 0,025).
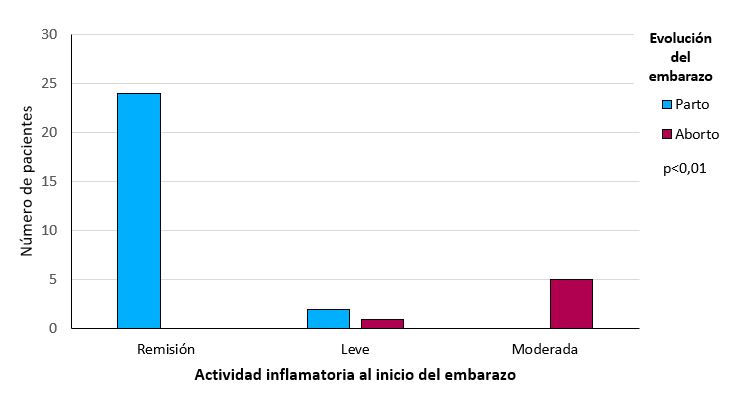
Al comparar las variables actividad inflamatoria al inicio del embarazo y evolución del embarazo se obtuvo que sufrieron aborto: ninguna (0%) de las pacientes en remisión, 1 (3,1%) del grupo de actividad leve y 5 (15,6%) con actividad moderada, alcanzando estas diferencias la significación estadística (p<0,01) (Figura 3).
Por otro lado, al comparar el tipo de tratamiento previo al embarazo en relación con la adherencia o no al plan terapéutico, no se alcanzó la significación estadística (p=0,631) (Figura 4).
Discusión
En el estudio publicado por Aboubakr et al[20]. donde se recogió la opinión de 116 pacientes con EII y deseo genésico, la seguridad de los tratamientos frente a la enfermedad y el efecto de la EII sobre la fertilidad y el embarazo se identificaron como las principales preocupaciones de las participantes. Si bien no existen datos que indiquen peores cifras de fertilidad y abortos en pacientes con EC respecto a CU en situaciones similares, una revisión sistemática llevada a cabo por Walldorf et al[21]. puso de manifiesto que las pacientes con EC dejan de tener hijos de forma voluntaria con mayor frecuencia que las pacientes con CU, siendo el menor conocimiento acerca de la enfermedad el principal factor limitante en la mayor parte de los casos[22].
Por esta razón, el consejo preconcepcional a las pacientes con EII en edad fértil es de suma importancia para asegurar un correcto conocimiento sobre la enfermedad, las opciones de tratamiento y las implicaciones sobre el embarazo, como quedó reflejado en el trabajo de Mountifield et al[23].
En nuestro estudio, la importancia del consejo preconcepcional y la adherencia al plan terapéutico se pone de manifiesto por la mayor tasa de brotes durante el embarazo en el grupo no adherente respecto al adherente (81,8% vs 14,3%), alcanzando estas diferencias la significación estadística (p<0,01). Estos datos van en línea con los publicados en el metanálisis de Abhyankar et al[24], donde se evaluaron a más de 1600 pacientes diagnosticadas de CU y EC, evidenciándose que un irregular seguimiento terapéutico y la presencia de enfermedad activa previa a la concepción incrementa el riesgo de brotes durante el embarazo. Este último hecho también mostró diferencias en nuestro estudio, sin alcanzar la significación estadística (p=0,151). Sospechamos que la potencia del estudio no fue suficiente para alcanzarla.
Las consecuencias de la actividad inflamatoria intestinal durante el embarazo quedan expuestas en el trabajo de Ban et al[25] donde se incluyeron a más de 9000 pacientes con EII y se compararon con más de 2 millones de pacientes sin EII. Los datos arrojan menor tasa de recién nacidos vivos (46.2/1000 personas-año vs 49.3/1000 personas-año), menores tasas de fertilidad ajustadas durante los brotes (0.7 vs 0.93) o tras cirugía (0.84 vs 0.93). Estos datos se ven reflejados en nuestro estudio, donde el grupo no adherente presenta mayor frecuencia de abortos respecto al adherente (36,4% vs 9.5%), quedando estas diferencias cerca de la significación estadística (p=0,065). No encontramos diferencias significativas respecto al trimestre del aborto entre los dos grupos comparativos (p= 0,269).
Además, al comparar la actividad inflamatoria con la evolución del embarazo, evidenciamos que las pacientes con actividad leve y sobre todo moderada, presentaban mayor incidencia de abortos, mientras que las pacientes en remisión estaban libres de ellos, siendo estas diferencias significativas (p<0.01) (Figura 3).
Poniendo el foco en el tipo de parto, la frecuencia de cesáreas en nuestro estudio mostró diferencias entre los grupos adherente (38,1%) y no adherente (54,5%) al plan terapéutico , sin alcanzar la significación estadística (p=0,373), siendo de forma global más frecuente en pacientes con EII respecto a la población general, como quedó patente en un estudio poblacional coreano, donde las pacientes con EII presentaban una frecuencia del 46,5% frente al 38,8% de la población general[26] (OR: 1,43; 95% IC: 1.17-1.75).
Las diferencias entre los grupos a estudio también se muestran comparando las semanas de gestación al parto y el peso del feto al nacer. Por un lado, el grupo adherente presentaba una media de 38 semanas de gestación al parto (rango 30-41) mientras que el no adherente presentaba una media de 35,4 (31-40), siendo estas diferencias cercanas a la significación estadística (p=0,08) y en línea con los datos ofrecidos en el metaanálisis publicado por O´Toole et al.[27], donde las pacientes con EII y actividad durante el embarazo presentaban con más frecuencia partos pretérmino (OR: 1,85, 95%: 1,67-20,5). La tasa de cesáreas en nuestro centro entre 2010 y 2020 fue del 27,7%, evidenciándose un marcado incremento en las pacientes con EII respecto a la población general, siendo más marcado en el grupo no adherente al tratamiento.
En nuestro estudio, los recién nacidos de las madres pertenecientes al grupo adherente presentaban un peso medio de 3073 gramos (2080-3820) al nacer frente a los 2500 gramos (2070-3090) de los recién nacidos del grupo no adherente, alcanzando estas diferencias la significación estadística (p<0,05) y siendo concordantes con lo descrito en el metanálisis publicado por Alyshah et al[28], donde las pacientes con EII y enfermedad activa daban a luz hijos con bajo peso con mayor frecuencia que las pacientes sin actividad o sin EII (OR: 1,39; 95%: 1,05-1,83).
El tipo de tratamiento de las pacientes en el momento de la concepción, y su continuación durante el embarazo, no muestra diferencias entre los grupos adherente y no adherente al plan terapéutico (p= 0,631), ni parece estar relacionado con peores resultados concepcionales como hoy en día muestra la evidencia más reciente. Las tiopurinas, clásicamente denostadas y retiradas del plan terapéutico, han demostrado ser seguras durante la gestación, como puso de manifiesto el estudio publicado por Casanova et al.[29] donde se analizaron de forma retrospectiva 187 embarazadas expuestas a tiopurinas comparándolas con un grupo de 318 pacientes no expuestas, sin encontrar un aumento de riesgo de complicaciones en el embarazo ni en el recién nacido.
Los aminosalicilatos, incluyendo mesalazina y sulfasalazina, muestran un perfil de seguridad muy alto y es amplia la evidencia que apoya mantenerlos durante todo el embarazo[30].
De igual forma, la revisión y metaanálisis llevada a cabo por Nielsen et al.[31] analizando 48 estudios y más de 6900 pacientes, concluyó que los fármacos AntiTNF (Adalimumab, Infliximab, Certolizumab y Golimumab), Anti-integrinas (Vedolizumab) y Anti-Interleukinas 12/23 (Ustekinumab), usados en el embarazo, no aumentaban los eventos adversos durante el mismo ni en el recién nacido comparados con la población general.
El uso de corticoides (budesonida, prednisona, prednisolona) durante el embarazo se enmarca dentro del control del brote de la enfermedad, recomendándose su uso el tiempo justo para controlar la actividad inflamatoria. Resultados del estudio PIANO[32], que analizó más de 1400 embarazos, muestran que la descendencia de las madres expuestas a corticoides presentaban con más frecuencia partos pretérmino, bajo peso al nacer o más ingreso en cuidados intensivos respecto a los hijos de las madres no expuestas.
El empleo de antibióticos en la EII suele estar limitado al tratamiento de la enfermedad perianal, pouchitis o sepsis abdominal, siendo los más utilizados el cripofloxacino y el metronidazol. El uso de metronidazol es seguro durante el embarazo, según se desprende de la revisión publicada por Sheehy et al[33]. Por contra, ciprofloxacino se asocia a anormalidades musculoesqueléticas en animales, recomendándose evitar su utilización en el primer trimestre de embarazo a pesar de los datos de un reciente metaanálisis[34], que mostró consistentes datos acerca de la seguridad de su uso en embarazo.
Los fármacos a evitar durante el embarazo son aquellos que han demostrado poder teratogénico o aquellos en los que aún no se tienen suficientes datos de seguridad en humanos, estando contraindicados por la guía de práctica clínica de la ECCO durante el embarazo y la lactancia: Metotrexato, Tofacitinib, Upadacitinib, Filgotinib y Ozanimod.
Queremos resaltar el tamaño muestral y el carácter retrospectivo del estudio como principales limitaciones del mismo.
Conclusiones
En nuestro estudio hemos encontrado diferencias entre los grupos en cuanto a la presencia de los brotes y el peso del feto al nacer, poniendo de manifiesto la importancia que sobre la gestación tiene la actividad inflamatoria. Esta importancia se ve reforzada por la mayor incidencia de abortos en pacientes con actividad inflamatoria leve-moderada respecto a las pacientes en remisión, donde no se registró ninguna interrupción del embarazo.
Por todo esto, tanto los datos obtenidos en nuestro estudio como los ofrecidos por la literatura apoyan que no es tan importante el tipo de tratamiento que la paciente esté recibiendo antes del embarazo, sino que dicho tratamiento controle satisfactoriamente la actividad de la enfermedad. Para ello, el consejo preconcepcional y el establecimiento de un plan terapéutico consensuado con la paciente debe ser un objetivo primordial.
Es nuestro papel como médicos que tratan a pacientes con EII en edad gestacional, concienciar de la importancia del control de la enfermedad, la adherencia al tratamiento y el seguimiento estrecho durante la gestación.
* Nota de actualización (24 de mayo de 2024): Este artículo ha sido actualizado para corregir un error con la citación del registro de pacientes.
Anexo I
Anexo 1
Clasificación de Montreal para la Enfermedad de Crohn y colitis ulcerosa.
Anexo II
Anexo 2
Índices de actividad para la Enfermedad de Crohn (Harvey-Bradshaw).
Anexo 2
Índices de actividad para la Colitis Ulcerosa (Truelove-Witts modificado).

 Descargar número completo
Descargar número completo Download full issue
Download full issue