CITA ESTE TRABAJO
Rodríguez Mateu A, Fernández Carrasco M, Plaza Fernández A, Sánchez García O. Diarrea crónica en paciente vih: afectación gastrointestinal por histoplasma capsulatum. RAPD 2025;48(3):121-123. DOI: 10.37352/2025483.5
Introducción
La histoplasmosis es una micosis sistémica granulomatosa causada por la infección del hongo Histoplasma capsulatum. Se trata de una infección endémica en regiones tropicales, con especial incidencia en pacientes inmunodeprimidos, particularmente aquellos con infección por el virus de la inmunodeficiencia humana (VIH) en estadios avanzados[1].
La afectación gastrointestinal exclusiva es infrecuente y, en ausencia de tratamiento, conlleva una elevada mortalidad. Su presentación suele ser subaguda, con sintomatología inespecífica, destacando la diarrea crónica y el síndrome constitucional[2]. La localización más común es el área ileocecal, donde puede manifestarse en tres patrones endoscópicos: estenótico, ulcerativo y edematoso.
Dada la rareza de esta entidad en nuestro medio, y con el objetivo de subrayar la importancia del diagnóstico diferencial en pacientes inmunocomprometidos con diarrea crónica, presentamos el caso de un varón con infección por VIH no diagnosticada previamente, que debutó con duodenitis e ileocolitis granulomatosa por Histoplasma capsulatum.
Caso clínico
Varón de 26 años, natural de Colombia, sin antecedentes alérgicos conocidos, recientemente diagnosticado de infección por VIH estadio C3, en inicio de tratamiento antirretroviral. Consultó por dolor abdominal difuso, predominantemente en flanco derecho, de 4 meses de evolución, asociado a diarrea semilíquida (4-5 deposiciones diarias), astenia, fiebre no cuantificada, hiporexia y pérdida ponderal de 20 kg.
Entre sus antecedentes personales destacaban sífilis de duración indeterminada y hepatitis B oculta. No presentaba inmunización frente a hepatitis A, hepatitis C, SARS-CoV-2, neumococo ni virus del papiloma humano.
La exploración física reveló caquexia (IMC: 14,5 kg/m²), sin hallazgos relevantes a la auscultación cardiorrespiratoria. El abdomen era doloroso a la palpación en flanco derecho, sin signos de irritación peritoneal, masas ni visceromegalias.
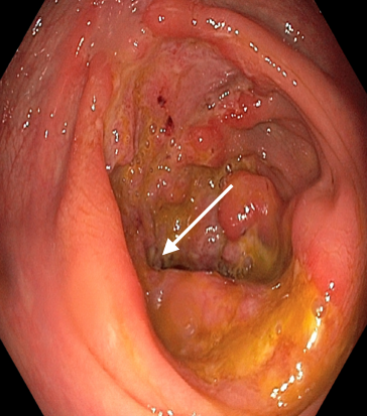
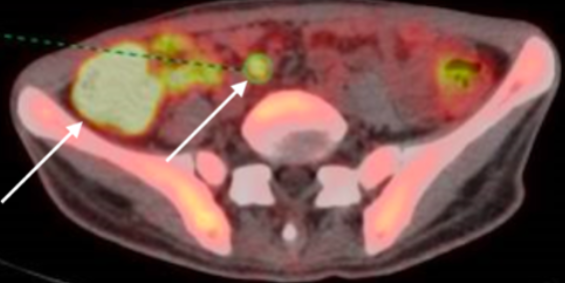
Las pruebas complementarias evidenciaron bicitopenia (Hb 8,8 g/dL; leucocitos 4.800/mm³), linfopenia CD4+ de 50/mm³, carga viral de 26.000 copias/mL y proteína C reactiva de 7,8 mg/L. La colonoscopia mostró úlceras profundas en ciego, colon ascendente y válvula ileocecal (Figura 1), hallazgos confirmados por TC abdominopélvico con contraste, que reveló engrosamiento de colon derecho e íleon terminal, así como adenopatías locorregionales y periduodenales. El PET-TC evidenció hipermetabolismo en duodeno, ciego y colon derecho (Figura 2).
Figura 1
Múltiples úlceras cecales y válvula ileocecal deformada (flecha) evidenciadas en colonoscopia.
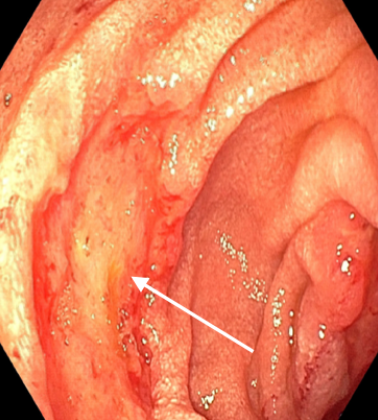
Ante la sospecha de afectación duodenal, se realizó gastroscopia, observándose mucosa eritematosa e inflamada en la segunda porción duodenal, con úlceras cubiertas de fibrina (Figura 3). Las biopsias confirmaron la presencia de Histoplasma capsulatum mediante tinción de Grocott positiva.
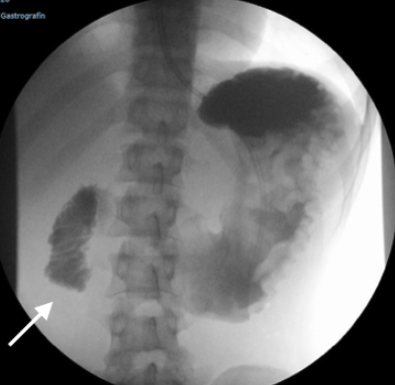
Se instauró tratamiento antifúngico de inducción con anfotericina B liposomal intravenosa (4 mg/kg/día) durante 14 días, seguido de itraconazol oral (200 mg/8 h por 3 días y posteriormente 200 mg/12 h durante al menos 12 meses). Sin embargo, al mes de iniciado el tratamiento, el paciente presentó dolor abdominal posprandial con vómitos y sin nueva diarrea. El tránsito gastrointestinal mostró interrupción del paso a nivel de la rodilla duodenal, compatible con obstrucción por fibrosis postinflamatoria (Figura 4), por lo que se realizó derivación gastroyeyunal con resección de duodeno e íleon y anastomosis entero-entérica.
La evolución postoperatoria fue favorable, sin complicaciones inmediatas ni diferidas. Actualmente, el paciente permanece asintomático y en seguimiento ambulatorio, sin evidencia de recidiva.
Discusión
La afectación gastrointestinal por Histoplasma capsulatum constituye una forma atípica de presentación de esta micosis endémica, especialmente en pacientes inmunocomprometidos provenientes de zonas endémicas como América Central y del Sur, el sudeste asiático y ciertas áreas de África[1]. La clínica inespecífica, sumada a hallazgos endoscópicos que pueden mimetizar otras colitis infecciosas o inflamatorias, dificulta su diagnóstico inicial.
El diagnóstico diferencial debe incluir fundamentalmente la tuberculosis intestinal, por su alta prevalencia en esta población, así como la enfermedad inflamatoria intestinal[2]. La confirmación diagnóstica requiere la identificación del hongo en muestras de tejido mediante técnicas histológicas y cultivo[3].
Aunque se trata de una entidad infrecuente en Europa, su inclusión en el algoritmo diagnóstico es esencial en pacientes inmunodeprimidos con diarrea crónica y antecedentes epidemiológicos compatibles. El pronóstico, sin tratamiento, es grave, pero con la terapia antifúngica adecuada, la evolución suele ser favorable[4].
Este caso destaca la necesidad de un abordaje multidisciplinar —gastroenterología, microbiología, cirugía— dada la potencial variabilidad del cuadro clínico y las complicaciones derivadas, como la estenosis intestinal postinflamatoria. La individualización del tratamiento es clave, adaptándolo a la extensión de la enfermedad y las comorbilidades del paciente.

 Descargar número completo
Descargar número completo Download full issue
Download full issue