CORRESPONDENCIA
F.J. Gallego-Rojo
C/Narciso Yepes nº 18.
Urb. Nueva Aguadulce. Aguadulce, Almería.
fgallegorojo@hotmail.com
Introducción
La colangiopancreatografía retrógrada endoscópica (CPRE) es una técnica diagnóstica y sobre todo terapéutica de gran utilidad en el manejo de las enfermedades biliopancreáticas. Se trata posiblemente del procedimiento más complejo de la endoscopia digestiva[1]. No obstante, desde su inicio ha estado estigmatizada por la presencia de complicaciones (sobre todo la pancreatitis aguda, y en menor medida la colangitis, hemorragia postesfinterotomía y la perforación retroperitoneal)[2], [3]. Con el desarrollo de técnicas como la ultrasonografía endoscópica (USE) y la colangiopancreatografía por resonancia magnética (CPRM), con tasas de complicaciones prácticamente nulas, ha quedado relegada a fines exclusivamente terapéuticos. Además, la implantación de la cirugía laparoscópica en el tratamiento de la colelitiasis y coledocolitiasis con un porcentaje de complicaciones bajo, obliga a disminuir las relacionadas con la CPRE[4]. En el momento actual, es necesario hacer un uso racional de todas las herramientas disponibles no invasivas que ayuden al diagnóstico de las enfermedades de las vías biliares y el páncreas. Establecer una clara valoración individualizada de cada paciente e indicación conociendo la relación riesgo-beneficio de la CPRE es fundamental. La realización de una buena técnica, la experiencia del endoscopista y la identificación precoz junto al correcto manejo de las complicaciones son cruciales en este sentido[5].
Frecuencia y clasificación de las complicaciones de la cpre
La incidencia global de complicaciones relacionadas con la CPRE es variable según las series, oscilando entre un 4-16 %, con una mortalidad del 0-1.5 %[6]-[8]. La tasa de complicaciones mayores es del 4-5 %[7]. Esta variabilidad es debida a la falta de uniformidad de criterios de la definición de las complicaciones y el pequeño tamaño muestral de muchos estudios[1], [3], [6]. No obstante, tal y como expone García Cano[9], el porcentaje real de complicaciones quizás sea mayor del que aparece en la mayoría de los estudios. Por ejemplo, según Baillie y colaboradores, en un estudio prospectivo por medio de una encuesta telefónica realizada en su centro en los 30 días siguientes a la realización de la técnica, la tasa de complicaciones post CPRE llegó al 50 %. La pancreatitis aguda leve expresada como una ligera epigastralgia fue la complicación descubierta con más frecuencia[10]. Otro aspecto importante en este sentido, es la filosofía para imputarse complicaciones. Es llamativo observar como aquellos estudios que analizan fármacos para reducir la pancreatitis aguda post-CPRE, encuentran una tasa de esta complicación en la serie control mayor a los estudios[11].
Desde el año 1991 existen unos criterios de consenso para definir las complicaciones típicas de la CPRE que ayuden a una identificación y manejo correcto[12]. Tabla 1.
Tabla 1
Definición de consenso y severidad de las complicaciones típicas de la CPRE.
La frecuencia de las diferentes complicaciones descritas en los trabajos y metanálisis con mayor número de pacientes incluidos se expone en la tabla 2[3], [6]-[8].
Tabla 2
Complicaciones detalladas de algunas series de CPRE.
| Características del estudio | Freeman, 1996; Multicéntrico, solo esfinterotomías [6] | Loperfido, 1998; un solo centro [7] | Masci, 2001; multicéntrico [8] | García-Cano, 2003; un solo centro [9] | Christensen, 2004; un solo centro [15] |
| Número | 2347 | 2769 | 2444 | 507 | 1177 |
| Severidad estudiada | Todas | Moderada-grave | Moderada-grave | Todas | Todas |
| Porcentaje global complicaciones | 9.8 % | 4 % | 4.95 % | 10.85 % | 15.9 % |
| Pancreatitis | 5.4 % | 1.3 % | 1.8 % | 5.5 % | 3.8 % |
| Hemorragia | 2 % | 0.76 % | 1.13 % | 1.6 % | 0.9 % |
| Perforación | 0.34 % | 0.58 % | 0.57 % | 1.4 % | 1.1 % |
| Colangitis | 1 % | 0.87 % | 0.57 % | 1.6 % | 5 % |
| Colecistitis | 0.5 % | 0.1 % | 0.2 % | ||
| Mortalidad | 0.4 % | 0.4 % | 0.12 % | 0.79 % | 1 % |
Una clasificación práctica de las complicaciones de la CPRE es diferenciarlas en aquellas directamente relacionadas con la técnica y las indirectas. Las complicaciones directas a su vez se pueden subdividir en precoces (suelen ser también las típicas) como la pancreatitis aguda, la colangitis/colecistitis, la hemorragia postesfinterotomía y la perforación duodenal y tardías con una presentación menos frecuente (estenosis papilar postesfinterotomía, recidiva de coledocolitiasis y colangitis, complicaciones derivadas de la colocación de prótesis biliares y pancreáticas como son las migraciones y roturas en el interior de los conductos biliopancreáticos).
Las complicaciones indirectas ocurren en órganos alejados del lugar donde se realiza la técnica y son fundamentalmente de tipo cardiopulmonar[13]. En muchas ocasiones están relacionadas con los métodos de sedación empleados y el estado patológico previo del paciente.
Factores generales de riesgo de complicaciones en la CPRE
Se definen tres grupos de factores de riesgo de complicaciones típicas de la CPRE: relacionados con el paciente, con el endoscopista y con la técnica[14]. En la tabla 3 se resumen dichos factores.
Tabla 3
Factores descritos que pueden relacionarse con un mayor riesgo
de complicaciones en la CPRE.
Factores relacionados con el paciente:
Lo más importante es establecer una buena indicación. Los pacientes con mayores riesgos son aquellos que generalmente menos se beneficiarán de una CPRE (o dicho de otra forma, los que menos la necesitan)[16]. Como se ha dicho anteriormente, hay que eludir las CPRE con objetivos exclusivamente diagnósticos y usar métodos menos peligrosos como la USE y la CPRM. En esta misma línea, pacientes del sexo femenino, menores de 60 años con mínima dilatación de la vía biliar o pancreática y dolor abdominal sin ictericia o colestasis bioquímica, tienen un riesgo de complicaciones (fundamentalmente pancreatitis aguda) mayor. Un grupo especial son los pacientes con sospecha de disfunción del esfínter de Oddi (DEO) cuyas tasas de pancreatitis pueden ser superiores al 25 %[17].
Los pacientes muy enfermos (colangitis graves) y comorbilidades importantes (insuficiencia cardiaca, respiratoria, renal, etc.), inmunodeprimidos y portadores de coagulopatías también tienen una mayor tasa de complicaciones[18]. La presencia de divertículos en el área papilar y otras alteraciones anatómicas (por ejemplo cirugía Billroth II y cirugía de la obesidad) pueden tener también mayor número de complicaciones por las dificultades técnicas asociadas[19].
Factores relacionados con el endoscopista:
Aunque no está establecido completamente, hay muchos estudios que afirman una mayor tasa de éxito y menor porcentaje de complicaciones en aquellos endoscopistas que realizan mas de 50 papilotomías al año o más de una papilotomía a la semana[20]. No obstante, estas diferencias no parecen apreciarse en la tasa de complicaciones graves y mortalidad global.
Factores relacionados con la técnica:
En algunos estudios la CPRE terapéutica (relacionadas con la esfinterotomía sobre todo) tiene tasas de complicaciones mayor que la diagnóstica (9.8% vs. 5.3%)[7]. No obstante en otros trabajos las complicaciones más graves pueden llegar a ser ligeramente mayor en la CPRE diagnóstica (0.7% vs. 0.3 %)[14].
Otros factores de riesgo descritos son la esfinterotomía pancreática (pancreatitis aguda 7%), el uso del precorte (mayor riesgo de pancreatitis, perforación retroperitoneal y hemorragia), la esfinteroplastia con balón sin papilotomía y las colocaciones de prótesis biliares y pancreáticas (colangitis, migración y rotura intraductal)[14].
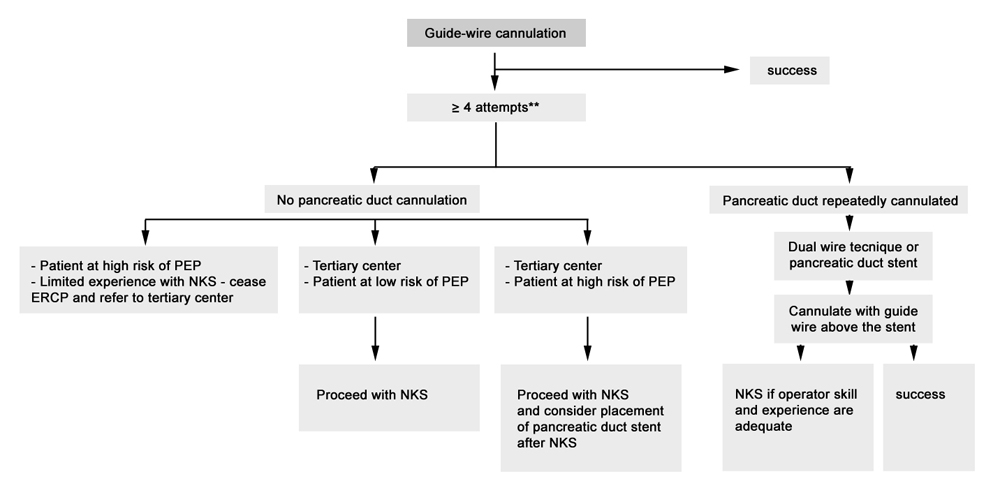
En una excelente actualización sobre la canulación biliar publicada recientemente en la revista Endoscopy se expone un algoritmo de decisión que refleja la importancia de estos 3 grupos de factores de riesgo descritos (Figura 1)[21].
Figura 1
Algoritmo de actuación propuesto durante la canulación biliar. ERCP, colangiopancreatografía retrógrada endoscópica. NKS, esfinterotomía de precorte con esfinterotomo de aguja. PEP, pancreatitis post-CPRE. **El número de intentos variará según el riesgo individualizado del paciente de pancreatitis post-CPRE (PEP) y la experiencia del endoscopista[20]
Pancreatitis aguda
Definición de Pancreatitis Aguda:
Dolor abdominal con elevación de la amilasa por encima de tres veces el valor normal en las 24 horas posteriores al procedimiento, y que requiere de al menos dos días de estancia hospitalaria. De este modo, aunque la elevación transitoria de las enzimas pancreáticas se produce de forma frecuente tras la realización de una CPRE (75% de los casos), dicha elevación no siempre está relacionada con la aparición de una pancreatitis. De igual forma, un grupo significativo de pacientes presentan dolor abdominal sin elevación de la amilasa después del procedimiento. Ninguna de las dos situaciones son por sí mismas diagnósticas de pancreatitis aguda. Se trata de la complicación más frecuente de la CPRE, ocurriendo en un 1,3-7,2% de las series.
Con el objetivo de unificar criterios a la hora de definir y clasificar la pancreatitis aguda post-CPRE se realizó una conferencia de consenso en 1991 gradando dicha complicación en base a los días de hospitalización y a las intervenciones requeridas: pancreatitis leve: requiere ingreso hospitalario durante 2-3 días. Moderada: hospitalización de 4-10 días. Severas (20%): requieren más de diez días de estancia hospitalaria. Desarrollo de necrosis, pseudoquistes o abscesos, precisando drenaje percutáneo o desbridamiento quirúrgico o resultando en muerte[14].
El mecanismo fisiopatológico de la pancreatitis aguda no es conocido de forma exacta, si bien parece ser multifactorial (químico, mecánico, hidrostático, enzimático, microbiológico, térmico). El edema de la papila de Vater producido por la manipulación durante los intentos de canulación desencadena una obstrucción al flujo de salida del jugo pancreático, produciéndose la activación de enzimas proteolíticas intracelulares, la autodigestión del tejido pancreática y la activación de la cascada inflamatoria.
Existen una serie de factores de riesgo en relación a la pancreatitis aguda post-CPRE (Tabla 4). La edad menor de 60 años, la canulación difícil, la opacificación con contraste y el número de inyecciones de contraste en el conducto pancreático, la sospecha de DEO y los antecedentes de pancreatitis post-CPRE son los factores que más se repiten en el análisis multivariante de los diferentes estudios.
Tabla 4
Factores de riesgo para pancreatitis post-CPRE en análisis multivariante.
| Loperfido y cols (1998) [7] | Masci y cols (2001) [8] | Freeman y cols (2001) [22] | Vandervoort y cols (2002) [23] | Christensen y cols (2004) [15] | Cheng y cols (2006) [24] |
| Edad < 70 años | Edad < 60 años | Sospecha DEO* | Citología CP | Edad < 40 años | Edad < 60 años |
| No dilatación conducto biliar | Precorte | Canulación difícil | Canulación difícil | Dilatación conducto biliar | Dilatación conducto biliar |
| Opacificación conducto pancreático | Fallo en extracción de coledocolitiasis | Opacificación conducto pancreático | Dolor durante CPRE | Colocación stent biliar | Nº de inyecciones de contraste del CP |
| Sexo femenino | Sospecha DEO | ||||
| Pancreatitis post-CPRE previa | Pancreatitis post-CPRE previa | Pancreatitis post-CPRE previa | |||
| Dilatación biliar de papila sin esfinterotomía | Presencia de pancreatitis crónica | Esfinterotomía de la papila menor | |||
| Esfinterotomía pancreática | |||||
| Bilirrubina normal | |||||
| Ausencia de pancreatitis crónica |
Métodos para reducir la pancreatitis aguda post-CPRE:
Se han ensayado múltiples estrategias con el fin de prevenir la pancreatitis post-CPRE, sobre todo en aquellas exploraciones que a priori presentan factores de riesgo para su desarrollo.
Selección de pacientes:
Una adecuada selección de los candidatos a realizar una CPRE es probablemente el factor más determinante a la hora de reducir la tasa de pancreatitis aguda. Actualmente disponemos de técnicas de diagnóstico para la patología biliopancreática (ecografía, TAC, CPRM, USE) que han reducido el papel de la CPRE diagnóstica, reservándose casi exclusivamente su utilización con fines terapéuticos. De hecho, tanto la CPRM como la USE presentan una sensibilidad similar a la CPRE para el diagnóstico de coledocolitiasis con una morbilidad mínima.
Como se ha descrito con anterioridad las mayores tasas de complicaciones ocurren en un grupo de pacientes que se van a beneficiar poco o nada de una CPRE. Por lo tanto el método más efectivo para disminuir la pancreatitis post CPRE es no realizar intervenciones innecesarias[24].
Profilaxis farmacológica:
Se han propuesto numerosos tratamientos farmacológicos con el fin de reducir la tasa de pancreatitis post-CPRE, aunque de forma práctica el beneficio clínico es prácticamente nulo.
La somatostatina y octreótido reducen la secreción pancreática reduciendo en consecuencia la hipertensión ductal[25]. El gabexate es un inhibidor sintético de la proteasa que también han sido utilizados[26]. No obstante, aunque algunos estudios habían sugerido que tanto la somatostatina como el gabexate podrían reducir la tasa de pancreatitis aguda, un metanálisis reciente no demostró beneficios[27]. El Octreótido incluso incrementa la presión basal del esfínter de Oddi.
La nitroglicerina sublingual o transdérmica es un agente capaz de reducir el espasmo del esfínter de Oddi. Su administración ha resultado efectiva tal y como recogen dos estudios randomizados[28], [29]. Presenta la ventaja de su precio y las limtaciones de su utilización en pacientes hipotensos o que toman fármacos antihipertensivos.
El alopurinol bloquea la producción de radicales libres. No demostrado beneficios en estudios randomizados. La interleukina-10 interfiere en la cascada inflamatoria de las citokinas. Los estudios realizados no arrojan resultados concluyentes[30]. La heparina en un estudio sugiere un efecto beneficioso aunque ningún estudio randomizado lo confirma. Los corticoesteroides, en tres estudios prospectivos controlados han fracasado a la hora de demostrar beneficios en la utilización de corticoides periprocedimiento. El nifedipino es inefectivo en la prevención de pancreatitis.
Factores técnicos durante la realización de la CPRE:
Una canulación difícil se considera como un factor de riesgo independiente para el desarrollo de pancreatitis. Estudios prospectivos muestran que una canulación selectiva de la vía biliar con guía puede prevenir las inyecciones de contraste en el conducto pancreático y reducir el daño ductal químico o por presión[31]. El daño térmico papilar puede contribuir a la génesis de una pancreatitis aguda post-CPRE. El uso de coagulación causa más daño tisular y edema papilar que la aplicación de corriente de corte pura en algunos estudios aunque otros no ha encontrado diferencias.
Prótesis pancreáticas:
La colocación de prótesis pancreáticas profilácticas durante unos días es la técnica más efectiva para disminuir de forma significativa la tasa de pancreatitis post-CPRE debido al mantenimiento del flujo del jugo pancreático. De hecho, un metanálisis concluye una reducción en la tasa de pancreatitis aguda post-CPRE de un 18-28% a un 5-14% tras su utilización en un grupo de pacientes con características de alto riesgo[32]-[35].No obstante existen una serie de cuestiones no resueltas al respecto. En este sentido es importante identificar el subgrupo de pacientes que realmente se beneficiarían de la colocación de una prótesis pancreática, el tiempo que debe mantenerse la prótesis en el conducto pancreático para ser eficaz, cuales son las potenciales complicaciones asociadas a su colocación y que tipo de guías y prótesis son las adecuadas[36].
En la tabla 5 se exponen las indicaciones clínicas sugeridas para la colocación de una prótesis pancreática profiláctica. La DEO, la canulación difícil y la esfinterotomía de precorte son las situaciones más comunes.
Tabla 5
Indicaciones sugeridas para la colocación de endoprótesis pancreáticas para
evitar la pancreatitis post-CPRE.
No está establecido el tiempo que debe mantenerse una prótesis pancreática para ser eficaz, pero parece que unas 3-6 horas para pacientes de riesgo medio y 24-48 horas para pacientes de alto riesgo (DEO) son suficientes. Se han descrito complicaciones relacionadas con la colocación de prótesis pancreáticas como una alta tasa de pancreatitis aguda si el intento de colocación es fallido (29 %)[37], estenosis del conducto pancreático y desarrollo consecuente de pancreatitis aguda recurrente e incluso pancreatitis crónica[36]. Por fortuna estas complicaciones ocurren con muy poca frecuencia.
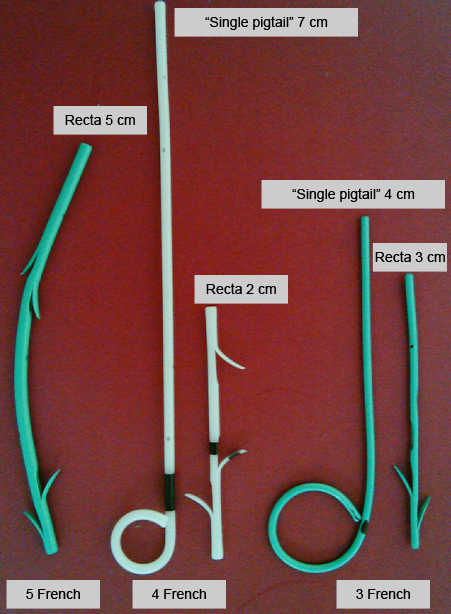
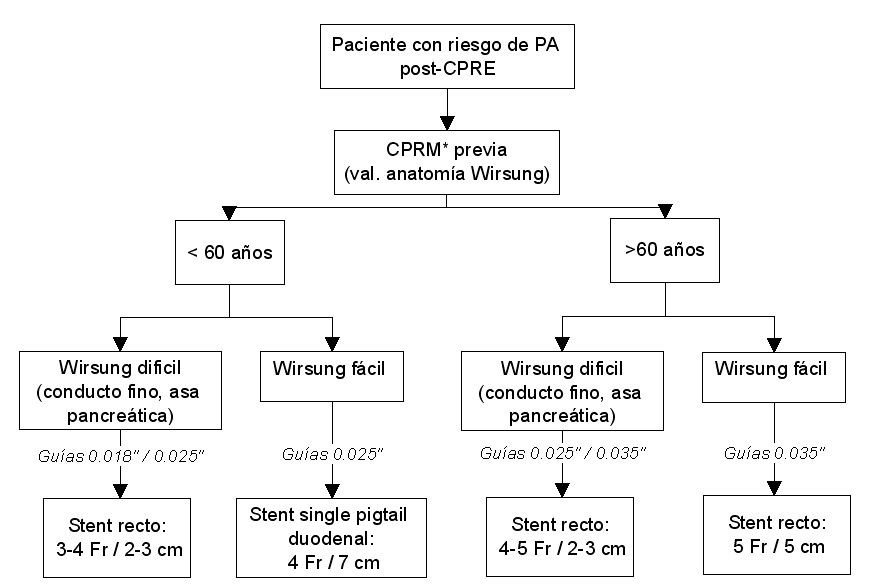
Respecto al tipo de guías y prótesis a emplear existe gran controversia. Las características de la prótesis pancreática ideal serían: fácil colocación, permanencia el tiempo necesario para ejercer la prevención, migración distal fácil en 2-3 días que eluda la necesidad de extracción endoscópica posterior, sin riesgo de migración interna y fabricadas con material blando que no produzcan lesiones del conducto pancreático. En nuestro centro se dispone de varios tipos de prótesis, la mayoría rectas de entre 3-5 Fr y de 3-7 cm de longitud (figura 2). Para las prótesis de 3 Fr se requiere una guía de 0.018”, que no son compatibles actualmente con los sistemas de intercambio rápido y que por lo tanto tienen una longitud de 450 cm que hacen más engorroso su manejo. Las prótesis de 4 Fr se insertan con guías de 0.025” y las de 5 Fr con guías de 0.035”, siendo de colocación más fácil y compatibles con dichos sistemas de intercambio. Nuestra sistemática de actuación, siguiendo las recomendaciones de Freeman[37] se basa en las características del paciente (edad e indicación sobre todo), técnica realizada y anatomía del conducto pancreático valorada ésta última con CPRM previa o durante la CPRE (figura 3).
Figura 2
Prótesis pancreáticas usadas para la prevención de pancreatitis post-CPRE en nuestro centro. De izquierda a derecha: endoprótesis de 5 Fr de polietileno de 5 cm con doble flap interno (se cortan previo a la inserción. Actualmente disponible sin flaps; Wilson Cook Endoscopy); prótesis de 4 Fr de 7 cm con "pig-tail duodenal" sin flaps internos de material blando (Hoobs Medical); prótesis de 4 Fr de 2 cm recta con flap interno de material blando (Hoobs Medical); endoprótesis de 4 cm de 3 Fr con "single pigtail duodenal" sin flap interno y prótesis de 3 Fr de 3 cm de longitud sin flap interno, ambas de polietileno (Wilson Cook Endoscopy).
Figura 3
Algoritmo propuesto en nuestro centro para la colocación de stents pancreáticos profilácticos de pancreatitis post-CPRE. PA, pancreatitis aguda. CPRM, colangiopancreatografía por resonancia magnética.
Rendezvous laparoscópico:
Una situación controvertida actualmente, sobre todo con la estandarización de las técnicas laparoscópicas es el manejo de los pacientes con colelitiasis y coledocolitiasis.
Nadie duda que lo ideal sea solucionar conjuntamente ambos problemas en un solo acto intervencionista (colecistectomía laparoscópica y CPRE). No obstante, en la actualidad, esto se realiza en muy pocos centros por varios motivos. En muchos no hay cirujanos que dominen la exploración laparoscópica de la vía biliar y las técnicas de extracción de coledocolitiasis debido a su complejidad y larga curva de aprendizaje[38]. Además, incluso en centros con experiencia, la existencia de coledocolitiasis y colédocos de pequeño calibre (< 8 mm) aumenta claramente el riesgo de lesiones de la vía biliar con graves consecuencias para el paciente. La alternativa para estos enfermos es la realización conjunta de la CPRE y la colecistectomía laparoscópica en un solo acto, pero esta estrategia no suele utilizarse por problemas de tipo organizativo entre los servicios de cirugía y endoscopia digestiva. Por lo tanto, la mayoría de los centros suelen realizar primero la CPRE y posteriormente la colecistectomía laparoscópica.
Existe un subgrupo de pacientes con mayor riesgo de pancreatitis aguda post-CPRE en esta situación clínica: pacientes jóvenes, sexo femenino, antecedentes de pancreatitis aguda post-CPRE y con un colédoco menor de 8 mm de diámetro[7], [8], [22]-[24].
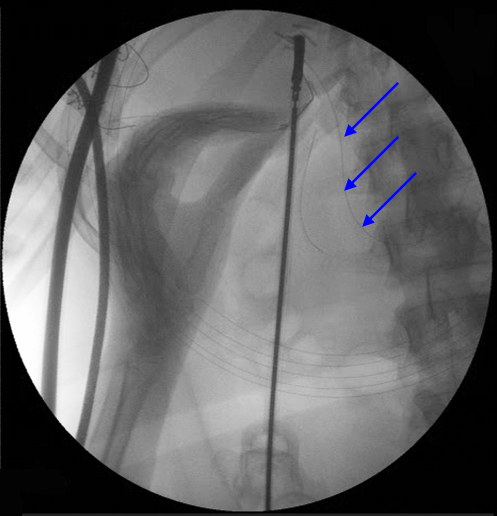
Con objeto de minimizar el riesgo de pancreatitis aguda post-CPRE y realizar la colecistectomía laparoscópica en un mismo acto, algunos autores han usado con éxito la denominada técnica de rendezvous laparoscópico[39]-[43]. Consiste en introducir una guía estándar de CPRE (generalmente de 0.035” tipo “Jagwire” de Boston-Scientific) a través del conducto cístico una vez disecado y tras realizar una pequeña incisión por parte del cirujano, con el objeto de que pase a la 2ª porción duodenal de forma transpapilar y bajo control fluoroscópico (figura 4). Una vez conseguido el paso de la guía, el endoscopista introduce el duodenoscopio capturándola con un asa de polipectomía, extrayéndola por el canal de trabajo (figura 5). Posteriormente se monta el papilotomo sobre la guía y se realiza la CPRE. A continuación el cirujano finaliza la colecistectomía. La tasa de éxito es superior al 95 % y el porcentaje de pancreatitis aguda es inferior al 1 %. Esto es debido al mínimo traumatismo papilar que se produce con este método de canulación.
Figura 4
Paso transpapilar de una guía "Jagwire" (Boston Scientific) de 0.035" (flechas) a través del conducto cístico (control fluoroscópico) por vía laparoscópica.
Figura 5
Captura de guía de 0.035" (Jagwire; Boston Scientific)) en duodeno durante el rendezvous laparoscópico con asa de polipectomía.
En nuestro centro realizamos la técnica con un protocolo específico desde hace año y medio. Tras una serie de 20 casos hemos conseguido la canulación con el método de rendezvous en el 90 % de los casos (se usó el método estándar en las fallidas) y la resolución definitiva del problema en el 85 % (en los 3 casos donde no se consiguió extraer la coledocolitiasis, se colocó una prótesis biliar transitoria, solucionando el problema con una 2ª CPRE estándar a los 2 meses).
Tratamiento:
El tratamiento de las PA post-CPRE no difiere de las originadas por otras causas. En cualquier caso, un precoz diagnóstico y una hiperhidratación agresiva pueden tener una repercusión importante en la evolución de esta complicación al mejorar la microperfusión de la glándula pancreática y por tanto evitar la progresión del edema a la necrosis.
Sepsis de origen biliar
Por consenso, se define infección post CPRE a todo proceso febril tras la realización de la técnica mayor de 38º C que no se explica por otras causas. Se considera moderada si requiere ingreso hospitalario superior a tres días tras la CPRE o requiere tratamiento endoscópico o quirúrgico no urgente y grave si aparece shock séptico y precisa tratamiento quirúrgico urgente[12].
Colangitis:
Aparece entre el 1-5 % de los pacientes. El principal factor de riesgo asociado es el drenaje incompleto de una obstrucción biliar asociada o no a la colocación de una prótesis, sobre todo en estenosis malignas. Al respecto, los tumores de la bifurcación biliar (Klatskin) son una circunstancia de especial riesgo[44]. En estos casos el drenaje unilateral de uno de los lóbulos hepáticos sin relleno de contraste del otro lóbulo en comparación con el drenaje bilateral tiene un riesgo de colangitis menor.
Otros factores de riesgo asociados son el drenaje combinado percutáneo y endoscópico, la ictericia franca y el bajo volumen de CPRE del centro que realiza la exploración[6], [7].
Las colangitis tardías se producen generalmente asociadas a una obstrucción o disfunción de una prótesis biliar previamente colocado en patología neoplásica o benigna. Es crucial realizar recambios de prótesis biliares plásticas en periodos menores de 12 semanas con un buen control por parte de la unidad de endoscopia en las fechas programadas al respecto[14]. Con las nuevas prótesis metálicas completamente recubiertas, cuando se usan en estenosis benignas parece razonable recambiarlas a los 6 meses.
Colecistitis:
Se trata de una complicación rara (0.3 %). La presencia de colelitiasis y el relleno de contraste de la vesícula biliar, la presencia de infiltración tumoral del conducto cístico[6], [8] y el uso de prótesis metálicas recubiertas parecen incrementar el riesgo.
En pacientes con colelitiasis y coledocolitiasis, cuando la CPRE se realiza antes de la colecistectomía laparoscópica electiva, ésta última se debería realizar con la menor demora posible.
Uso de antibióticos en la CPRE:
Aunque es común en gran parte de las unidades de endoscopias el uso de antibióticos profilácticos en todas las CPRE, no existen en la bibliografía argumentos para esta práctica. Los estudios que apoyan un ligero beneficio en los resultados globales, realmente demuestran que la mejor herramienta es un drenaje efectivo de la obstrucción biliar[45].
Cotton y cols usan antibióticos orales (ciprofloxacino 500 mgr vo 2-3 horas antes del procedimiento) en aquellas situaciones donde el riesgo de drenaje incompleto es mayor tras la CPRE (tumores de Klatskin, colangitis esclerosante, etc) y pautan antibióticos intravenosos (especialmente piperacilina y tazobactam) si no se ha conseguido[14].
Especial mención merece la profilaxis de endocarditis bacteriana. Está indicada en pacientes de alto riesgo (portadores de válvulas cardíacas, endocarditis previa, shunt pulmonar quirúrgico y enfermedades congénitas cianóticas) o riesgo intermedio (disfunción valvular, miocardiopatía hipertrófica, prolapso de la válvula mitral con disfunción valvular asociada)[14]. La pauta habitual recomendada es ampicilina 2 gr. iv (vancomicina 1 gr. iv si existe alergia a los B-Lactámicos) y gentamicina 80 mgr iv 30 minutos antes del procedimiento. A las 6 horas del procedimiento se debe administrar amoxicilina 1 gr. vo o ciprofloxacino 500 mgr vo.
Hemorragia postpapilotomía
Definición y clasificación:
La incidencia de la hemorragia postpapilotomía varía en función de la definición aplicada. Si se utiliza la que está basada en la repercusión clínica del paciente (evidencia de hemorragia tras la esfinterotomía en forma de hematemesis o melenas junto a disminución de la hemoglobina superior a 2 gr.)[12] su tasa oscila entre el 0.76-2.3%, pero puede ser mayor del 12% (10-48%), si consideramos las que se producen durante la CPRE y que cesan espontáneamente o con tratamiento endoscópico46. Un porcentaje importante de sangrados (puede llegar al 50% en algunas series) se producen de forma tardía (> 14 días).
Factores de riesgo:
Se han clasificado en tres grupos: dependientes del paciente, factores anatómicos y factores técnicos (tabla 6).
Tabla 6
Factores de riesgo para hemorragia post-CPRE.
| Análisis multivariante | Análisis univariante | |
| Freeman y cols (1996) [6] | Coagulopatía, anticoagulación 3 días antes del procedimiento, colangitis, volumen bajo CPRE, sangrado durante la CPRE | Cirrosis, coledocolitiasis, divertículo periampular, dilatación biliar |
| Loperfido y cols (1998) [7] | Volumen bajo CPRE | |
| Masci y cols (2001) [8] | Precorte, estenosis ampular | Colocación de stents |
| Christensen y cols 2004)[15] | Esfinterotomía, estenosis del conducto pancreático | Coledocolitiasis, extracción de coledocolitiasis |
Tras la revisión de la bibliografía (estudios multicéntricos), los factores que se han asociado claramente a la hemorragia post-CPRE son la presencia de coagulopatía no corregida, la anticoagulación en los tres días previos al procedimiento, presencia de colangitis, sangrado al inicio de la realización de la papilotomía y el bajo número de casos por endoscopista[47].
Otros factores posiblemente asociados sin significación estadística en la mayoría de los estudios son la presencia de cirrosis, la dilatación de la vía biliar, la presencia de un divertículo yuxtapapilar, la realización de esfinterotomía de precorte y la coledocolitiasis[47].
La toma de aspirina o antinflamatorios, la presencia de un tumor ampular, la longitud de la esfinterotomía y la ampliación de una esfinterotomía previa no parecen aumentar el riesgo de hemorragia. La esfinteroplastia con balón de gran tamaño previa papilotomía para la extracción de coledocolitiasis puede aumentar ligeramente el riesgo de sangrado.
Prevención:
Aparte de identificar y corregir los factores de riesgo citados, es fundamental valorar los riesgos de revertir la anticoagulación respecto a los del sangrado de forma individual en cada paciente.
Identificar las condiciones de riesgo tromboembólico junto a una valoración conjunta con hematología nos ayudará a tomar la decisión de discontinuar la anticoagulación o pautar tratamiento con heparina. En cualquier caso, se requieren unas cifras de plaquetas > 50000 con un INR < 1.5. En las indicaciones urgentes de CPRE (por ejemplo colangitis grave) se requiere el uso de plasma fresco[48].
Para los pacientes con bajo riesgo tromboembólico, es recomendable suspender el tratamiento anticoagulante entre 3-5 días antes de la esfinterotomía. Si el riesgo es alto, se suspende la anticoagulación oral pautando heparina (generalmente subcutánea) a dosis terapéuticas. La reintroducción de los anticoagulantes en los pacientes de bajo riesgo tromboembólico suele hacerse 3 días después de la CPRE (riesgo de hemorragia en este periodo del 10-15 %). Para los pacientes con alto riesgo la heparina debe mantenerse durante los 3-5 días tras el procedimiento y conjuntamente con los anticoagulantes orales hasta que éstos hayan alcanzado los niveles terapéuticos deseados[49].
Con respecto al uso de aspirina y otros antiagregantes plaquetarios existe una gran controversia. Parece razonable suspenderlos 3 días antes del procedimiento y durante 7-10 días tras éste cuando haya otros factores de riesgo de hemorragia asociados.
La insuficiciencia renal crónica puede ser un factor de riesgo. La disfunción plaquetaria que aparece en esta patología podría ser una de las causas. El tratamiento con desmopresina, hemodiálisis y la corrección de la anemia asociada se han usado como medidas de prevención.
La cirrosis hepática es también un posible factor de riesgo. La corrección con plasma y la administración de plaquetas si su número es menor de 50.000 en las 3 horas previas al procedimiento, son medidas recomendadas.
Otras medidas de prevención son realizar una buena técnica de esfinterotomía (dirección de corte correcto, corte secuencial, evitar cortes amplios en un solo tiempo) y uso de sistemas de mezcla de corriente de corte con coagulación).
Tratamiento:
Con fines terapéuticos es recomendable clasificar las HDA postpapilotomía en: endoscópicamente relevantes (campo endoscópico oscuro que impide continuar con la CPRE) y clínicamente relevantes con presentación diferida. Es decir, aquellas situaciones donde habrá que actuar endoscópicamente.
El tratamiento de la HDA postesfinterotomía es similar al usado en la HDA secundaria a ulcus péptico[48].
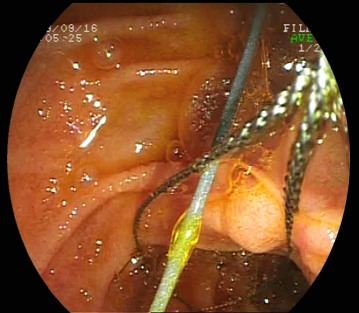
Inicialmente, cuando se produce un sangrado tras la papilotomía, es prudente esperar unos dos minutos si es venoso. Si no cede el siguiente paso consiste en lavar con 20 cc de adrenalina diluida con suero salino (1/20000) el área papilar durante otros 2 minutos para posteriormente mantener un balón de Fogarty inflado en la papila (efecto compresivo) durante 5 minutos. Si continúa el sangrado (o es arterial de forma inicial), el siguiente paso es la esclerosis de los márgenes de la papilotomía con adrenalina 1/10000 o 20000, sobre todo en la raíz. El volumen medio utilizado es 5 cc (2-20 cc), evitando las inyecciones en zonas cercanas al orificio pancreático (evita el riesgo de pancreatitis). La esclerosis se realiza de forma más eficaz cuando se usan agujas especiales con vainas de material más resistentes que el teflón que evitan el colapso del canal por donde se desliza la aguja[50]. La esclerosis es una técnica muy eficaz en alcanzar la hemostasia de la HDA postpapilotomía (96 %) con una tasa de recurrencia de tan solo el 4 %[51].
Si a pesar del tratamiento esclerosante persiste el sangrado, en nuestro centro, solemos colocar una prótesis biliar de 8.5-10 Fr con el doble objetivo de ejercer una compresión mecánica en la raíz de la papilotomía y servir como referencia para la aplicación de otros métodos endoscópicos (térmicos y/o mecánicos). El tratamiento con argón se ha utilizado con éxito en algunos casos[52]. Los hemoclips aplicados en el vértice de la papilotomía también se han usado en hemorragias de difícil control, sobre todo cuando es arterial. Tienen el inconveniente de que son difíciles de manejar con los duodenoscopios.
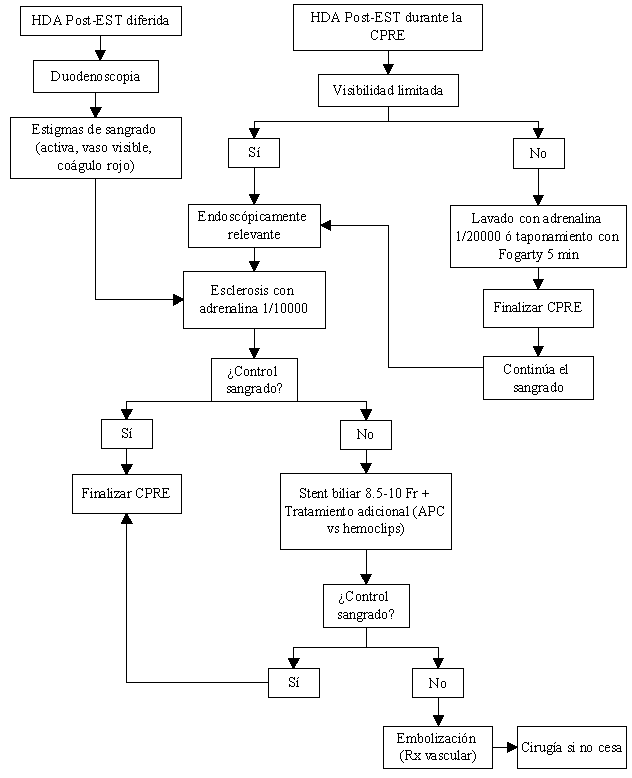
Aunque no existe un consenso sobre la estrategia a seguir para las hemorragias persistentes o recidivantes tras el tratamiento inicial, parece razonable un segundo tratamiento endoscópico con un método diferente al inicial (generalmente APC–argon plasma coagulation- o hemoclips) y si fracasara, intentar la embolización angiográfica. La necesidad de la cirugía es inferior al 0.5 % de los casos. En la figura 6 se expone el algoritmo de actuación que realizamos en nuestro centro ante una hemorragia postesfinterotomía.
Perforaciones relacionadas con la cpre
Se trata de una complicación poco frecuente (0.3-1.2%) pero que puede tener consecuencias fatales (mortalidad potencial del 5-36 %). Es muy importante reconocer de forma precoz durante el acto endoscópico o en las primeras horas tras su realización esta complicación y manejarla de forma correcta. Una actitud demasiado agresiva (quirúrgica) en algunas perforaciones relacionadas con la papilotomía puede tener consecuencias fatales para el paciente[53], [54].
Factores de riesgo:
La realización de una CPRE larga y compleja, la edad superior a los 65 años, estenosis del tubo digestivo alto, la cirugía gástrica tipo Billroth II, una dilatación de la vía biliar extrahepática superior a 14 mm, la sospecha de disfunción del esfínter de Oddi (DEO), la dilatación de estenosis biliopancreáticas, el uso de precorte y la presencia de divertículos yuxtapapilares se reconocen como potenciales situaciones de riesgo[54].
Clasificación de las perforaciones relacionadas con la CPRE:
En la tabla 7 se expone una clasificación simple de las perforaciones relacionadas con la CPRE desde el punto de vista topográfico. Desde el punto de vista temporal y en estrecha relación con el diagnóstico y el tratamiento, estas perforaciones se clasifican a su vez en dos grupos: aquellas identificadas durante el acto endoscópico (suelen estar alejadas de la papila, no relacionadas con la esfinterotomía y requerir en muchos casos tratamiento quirúrgico urgente) y las que se diagnostican tras el acto endoscópico (suelen estar relacionadas con la papilotomía y la instrumentación endoscópica y resolverse en un porcentaje alto de casos con tratamiento conservador).
Tabla 7
Clasificación según localización y principal factor de riesgo asociado de las perforaciones relacionadas con la CPRE.
Diagnóstico:
Las perforaciones que se identifican durante la realización de la CPRE suelen ocurrir en lugares lejanos a la papila y la pared duodenal. Una serie de factores anatómicos y situaciones relacionadas con la endoscopia predisponen a su aparición. Así una introducción difícil del endoscopio en el esófago predispone a la perforación de la hipofaringe y la presencia de estenosis en esófago medio o distal (sobre todo de tipo péptico) a la perforación esofágica. La aparición de enfisema subcutáneo cervical y neumomediastino en la fluoroscopia establece el diagnóstico[53].
Para las perforaciones gástricas y duodenales, la existencia de deformidades y estenosis antropilóricas y duodenales de tipo péptico, la cirugía Billroth II (riesgo de desgarro de la anastomosis por tracción del asa aferente en la introducción del duodenoscopio) son factores de riesgo relacionados. En estos casos la aparición de neumoperitoneo establece el diagnóstico.
Las perforaciones duodenales relacionadas con la papilotomía se pueden diagnosticar durante la CPRE cuando se aprecian las siguientes alteraciones: visualización fluoroscópica de las guías en territorio anómalo (fuera de los conductos biliar y pancreático), extravasación retroperitoneal o intraperitoneal del contraste y presencia de retroneumoperitoneo (a nivel subhepático y circundando la parte superior de la silueta renal derecha)[5].
Cuando una vez finalizada la CPRE aparece dolor intenso con o sin signos de irritación peritoneal precoz que no mejora con la emisión de gases y con signos de inestabilidad hemodinámica (hipotensión y taquicardia) hay que sospechar la existencia de una perforación. Analíticamente suele aparecer leucocitosis intensa (generalmente mayor de 20.000 leucocitos/dl) con amilasemia normal o ligeramente elevada (< 3 veces el valor normal) en las 4 horas tras la CPRE (a diferencia de la pancreatitis aguda con la que se puede confundir). En estos casos es necesario realizar un TAC abdominal con contraste oral hidrosoluble ya que valora la presencia de retroneumoperitoneo y aire libre intraperitoneal, la extravasación de contraste a la cavidad retroperitoneal y el volumen extravasado y la presencia de colecciones retroperitoneales. Todos estos datos ayudan de forma decisiva a diferenciar el cuadro de una pancreatitis aguda y establecer la indicación de cirugía.
Tratamiento:
Como se ha dicho anteriormente, las perforaciones relacionadas con el endoscopio y lejos de la papila requieren cirugía urgente.
En las perforaciones relacionadas con la papilotomía, si la perforación parece de pequeño tamaño (retroneumoperitoneo, pequeña extravasación de contraste) se recomienda colocar un stent biliar y/o pancreático. Dejar al paciente a dieta absoluta, colocar una sonda nasogástrica a caída libre, hiperhidratación, el uso de antibióticos de amplio espectro por vía iv (cefalosporinas de 3ª generación, piperacilina/tazobactam o imipenem; valorando el uso concomitante de aminoglucósidos). Se requiere una vigilancia clínica y analítica estrecha. Las indicaciones de cirugía urgente en estos casos se establecen cuando aparecen dos o más criterios de los que se describen a continuación: irritación peritoneal, hipotensión < 100 mm Hg, hipertermia > 38.5º C, disnea, taquicardia > 100 lpm o leucocitosis >15000 cels/dl.
La presencia de un gran volumen de contraste extravasado y colecciones retorperitoneales en el TAC son también indicación de cirugía. Sin embargo, la presencia de de aire en retroperitoneo/peritoneo o mediastino (independientemente del volumen) no son por si solas indicación de cirugía.
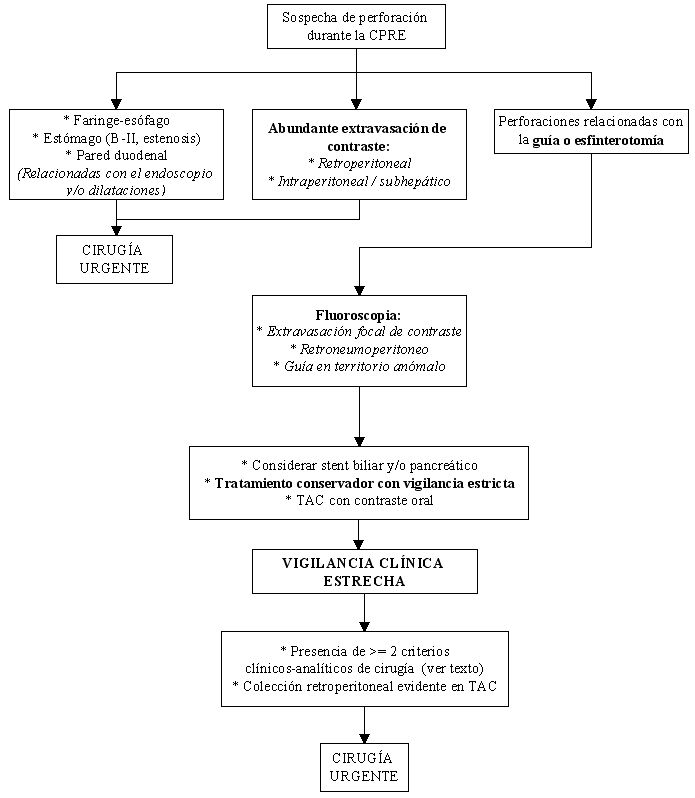
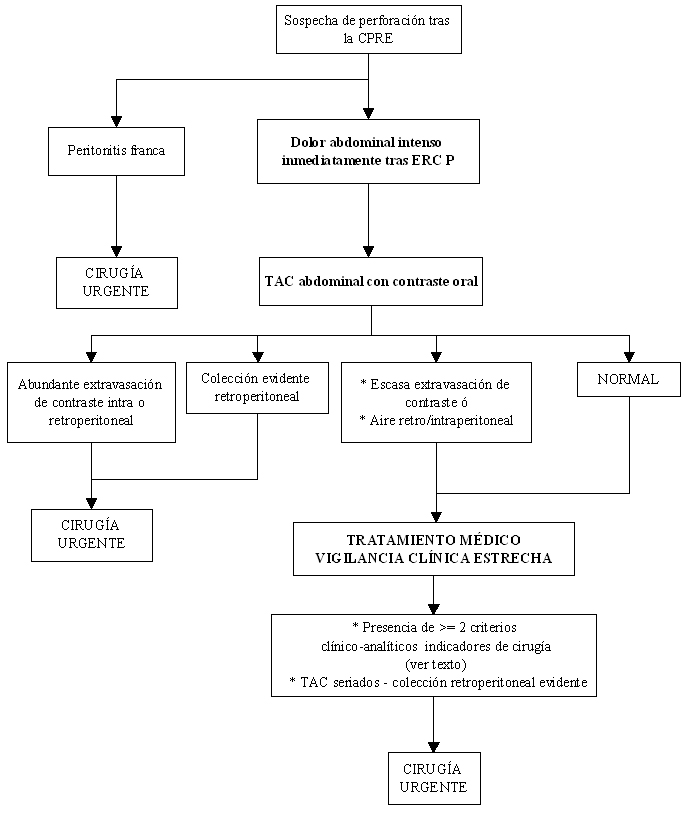
En las figuras 7 y 8 se expone un algoritmo diagnóstico-terapéutico de las perforaciones diagnosticadas durante la CPRE y en las siguientes horas a su finalización.
Estenosis papilar postesfinterotomía
Se trata de una complicación que puede aparecer a los años de realizar la papilotomía con una frecuencia del 1 al 4 %. La definición de esta complicación no está clara. Para algunos autores el criterio es la imposibilidad de extraer un balón de Fogarty inflado a 2 ml por la papilotomía y para otros se define como la presencia de un orificio postesfinterotomía menor de 5 mm al retirar un balón de Fogarty inflado con dicho diámetro. Se manifesta clínicamente como colestasis bioquímica, con o sin ictericia, recurrencia de coledocolitiasis y pancreatitis aguda recurrente. El diagnóstico se establece con las alteraciones clínico-analíticas descritas y el hallazgo en las pruebas de imagen (sobre todo ecografía abdominal y CPRM) de una dilatación variable de la vía biliar extrahepática y a veces intrahepática. La CPRE confirma el diagnóstico y se utiliza como herramienta terapéutica. Se distinguen dos tipos de estenosis, la denominada ampular o tipo I, donde la estenosis se limita a la porción intraduodenal del orificio biliar y suele tratarse con una ampliación de la papilotomía y la tipo II, cuya longitud se extiende mas proximalmente al conducto biliar y que requiere tratamiento con dilatación con balón y/o colocación de múltiples stents plásticos con objeto de dilatar secuencialmente la estenosis (se realizan recambios de las prótesis cada 3 meses con seguimientos de 1-2 años observando la evolución). Cuando fracasa el tratamiento endoscópico está indicada la cirugía con derivación biliodigestiva[55].
Complicaciones cardiopulmonares relacionadas con la cpre
En los últimos años, la mayoría de las CPREs se realizan con sedación profunda usando fármacos como el propofol, o incluso la anestesia general en casos seleccionados. Los pacientes de edad avanzada con factores de riesgo cardiopulmonares tienen mayor predisposición a este tipo de complicaciones, por lo que es crucial una cuidadosa evaluación preanestésica en colaboración con los anestesistas y cardiólogos y una vigilancia estrecha y una monitorización estrecha de las constantes vitales con pulsioxímetro y si es posible con registro electrocardiográfico y capnógrafo[14], [9].

 Descargar número completo
Descargar número completo Download full issue
Download full issue