CORRESPONDENCIA
Aida Selfa Muñoz
Servicio de Aparato Digestivo. Hospital San Cecilio.
Avda Dr. Olóriz, Nº 16. 18012. Granada. España.
Tlf: 958023142.
aidasale@hotmail.com
Introducción
La patogenia de la perforación de la vesícula biliar es multifactorial: compromiso vascular, obstrucción del cístico, estasis biliar e infección. Además es una patología que se asocia a una alta mortalidad y requiere cirugía inmediata.
Caso clínico
Varón marroquí de 74 años que consulta en el servicio de urgencias por cuadro de dos semanas de evolución de epigastralgia y vómitos biliosos sin relación con la ingesta. Además pérdida ponderal que no sabe cuantificar. No refiere fiebre, alteración del hábito intestinal ni otra sintomatología asociada. Entre sus antecedentes personales destaca diabetes mellitus y artropatía psoriásica. En tratamiento domiciliario con glibenclamida, metformina, glicazida, metotrexato, paracetamol y pantoprazol. En la exploración física sólo destaca dolor a la palpación en epigastrio sin signos de peritonismo, resto sin alteraciones y constantes estables.
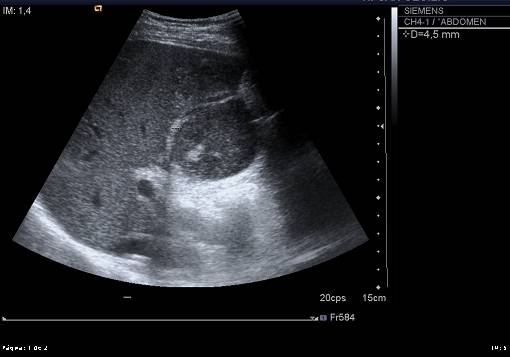
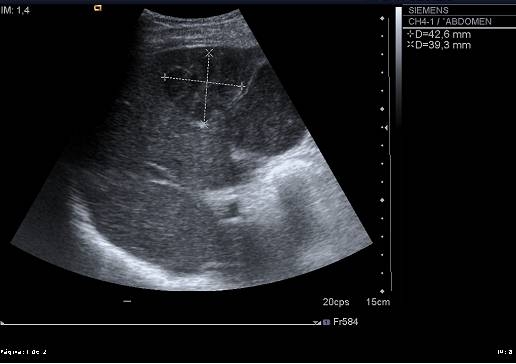
Estando en el área de Observación, y ante la persistencia del dolor a pesar de la analgesia, se solicita una ecografía abdominal urgente que informa de "parénquima hepático de ecogenicidad normal. Vesícula hidrópica de 11 x 4.8 cm de pared engrosada (4.5 mm), en la que no se consigue delimitar fundus y cuyo contenido presenta ecogenicidad similar a parénquima hepático (Figura 1). Vías biliares intra y extrahepáticas no dilatadas. Lesión ocupante de espacio sólida, en parénquima hepático, adyacente a la vesícula, de unos 4 x 4 cm y con escasa señal doppler-color en periferia (Figura 2). Área pancreática parcialmente visualizada por interposición de gas. Ligera esplenomegalia (15cm). Riñones normales. No se aprecia líquido libre. ID: neoplasia vesicular con infiltración hepática".
Figura 1
Vesícula biliar hidrópica de pared engrosada, hepatizada y en la que no se consigue delimitar fundus.
En el estudio analítico destaca: bilirrubina total 1.4 mg/dl [normal 0-1.2], GOT 71 U/L [normal<40], GPT 87 U/L [normal<40], GGT 253 U/L [normal 7-50], FA 300 U/L [normal 40-130], LDH 509 U/L [normal 230-460], proteína C reactiva 13.16 mg/dl [normal 0-0.5], proteínas 5.6 g/dl [normal 6.5-8.7] y albúmina 2.7 g/dl [normal 3.5-5], ferritina 1290 [normal 30-400], hierro 43 [normal 45-150]. Resto de la bioquímica sin hallazgos patológicos (incluida la función renal, sodio, potasio, calcio, glucosa, amilasa, lípidos y hormonas tiroideas). El hemograma presenta leve leucocitosis (11450/mm³) con neutrofilia (neutrófilos 87%). Coagulación con actividad de protrombina 66% [normal 70-100]. Marcadores tumorales: CA19.9 1136 [normal 0-37], resto de marcadores (AFP, antígeno carcinoembrionario, CA125, CA15.3, PSA) dentro de la normalidad.
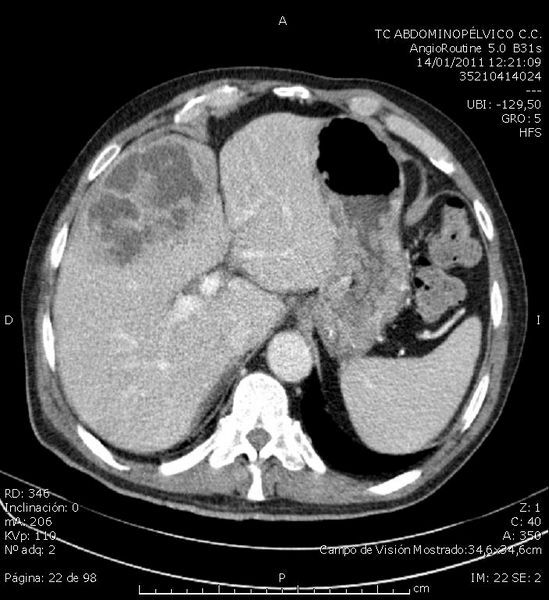
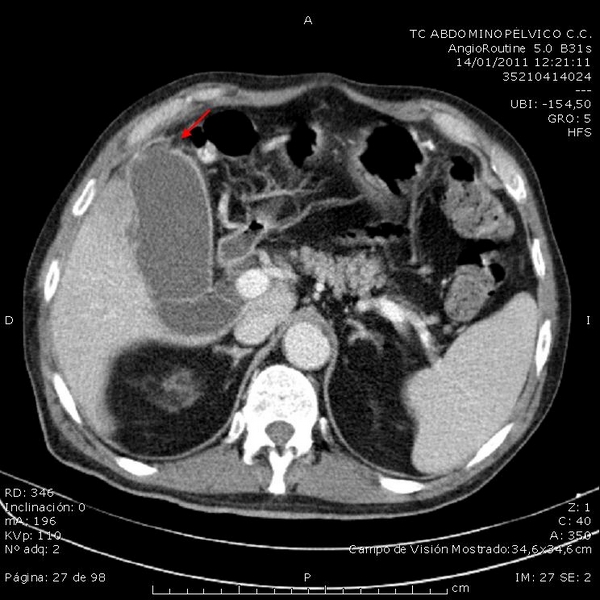
Para completar el estudio se realiza TC abdominopélvico con CIV que describe: "Hígado con lesiones hipodensas e hipocaptantes perivesiculares tabicadas de densidad líquido de unos 6,3 x 6,5 x 7 cm (APxTxL) en continuidad con la vesícula biliar (Figura 3). Vesícula aumentada de tamaño, con engrosamiento parietal, rarefación de la grasa perivesicular y perforada en su fundus (Figura 4). Bazo, páncreas, adrenales y riñones sin alteraciones significativas. No se aprecian adenopatías de tamaño significativo ni líquido intrabdominal. Próstata aumentada de tamaño. ID: Los hallazgos plantean diagnóstico diferencial entre colecistitis con perforación vesicular y absceso hepático de vecindad vs neoplasia vesicular con infiltración hepática".
Figura 3
Hígado con lesiones hipodensas e hipocaptantes perivesiculares, tabicadas, de densidad líquido, de unos 6.3 x 6.5 x 7 cm (APxTxL) en continuidad con la vesícula biliar.
Figura 4
Vesícula aumentada de tamaño, con engrosamiento parietal, rarefación de grasa perivesicular y perforada en su fundus, hallazgos compatibles con perforación vesicular tipo II.
Ante la duda diagnóstica se programa punción aspiración con aguja fina (PAAF) guiada por ecografía. Antes de la realización de esta prueba se produce un empeoramiento brusco del estado general del paciente, con picos febriles de hasta 39ºC, palidez facial y oliguria. Se le pauta sueroterapia y antibioterapia IV, se extraen hemocultivos que son negativos y analítica urgente en la que destaca un aumento de la proteína C reactiva 27.6 mg/dl y de la leucocitosis 12960/mm³ (neutrófilos 86%).
En la PAAF guiada por ecografía se extrae de la LOE hepática material purulento y se cursa una muestra para cultivo (positivo para Klebsiella pneumoniae). Dado que la etiología del cuadro parece ser infectiva en lugar de neoplásica, se avisa a Cirugía quienes intervienen de urgencia al paciente mediante colecistectomía abierta con drenaje de absceso hepático retrovesicular. Anatomía patológica: colecistitis aguda gangrenosa.
Discusión
La perforación de la vesícula biliar es una complicación poco frecuente de la colecistitis aguda (2-11%)[1]. El acontecimiento inicial en la mayoría de los casos es la obstrucción del cístico por litiasis que producen aumento de la presión intraluminal y ésta a su vez excede la presión de los vasos de la vesícula biliar produciendo edema, isquemia y finalmente gangrena de la pared vesicular. Si la obstrucción continua, la gangrena progresa hasta la perforación. El fondo vesicular es la primera parte afectada ya que es la zona más distal a la arteria principal de alimentación[2]. La incidencia de la perforación de vesícula biliar aumenta en el sexo masculino, la raza hispana y a partir de los 60 años de edad[3]. Además de la colelitiasis y la infección, otros factores que predisponen a la perforación son traumatismos, malignidad, inmunosupresión, fármacos (como corticosteroides) y enfermedades sistémicas como diabetes mellitus o patología cardíaca aterosclerótica. En 1934 Niemeier[4] clasificó la perforación de la vesícula biliar en tres tipos: tipo I perforación aguda con peritonitis generalizada; tipo II perforación subaguda con formación de abscesos y peritonitis localizada; y tipo III perforación crónica con formación de fístula bilio-biliar ó bilio-entérica.
La presencia de abscesos perivesiculares es infrecuente, su prevalencia varía entre 2,1% y 19,5%[5]. Se clasifican también en tres tipos[5]: tipo I es el más común, localizado adyacente a la vesícula biliar; tipo II el absceso es intramural; y tipo III, en el que el absceso se encuentra intraperitoneal.
Los hallazgos ecográficos de la perforación de la vesícula biliar en la colecistitis aguda son engrosamiento de la pared, vesícula distendida, líquido perivesicular e incluso defecto en la pared[6]. Tras la perforación, tanto el TC como la ecografía pueden mostrar la pared de la vesícula (engrosada, edematosa, interrumpida focalmente o no identificarse ésta) y la presencia de colecciones líquidas perivesiculares o de abscesos, con la luz de la vesícula biliar en el interior o periférica a los mismos[7]. Hay varios estudios publicados[8-10] que comparan TC y ecografía en el estudio de la perforación vesicular, la mayoría coinciden en demostrar una mayor precisión del TC para detectar los defectos de la pared vesicular y las complicaciones asociadas. La sensibilidad de éste en el diagnóstico de la perforación vesicular es del 89% lo que hace que se recomiende su uso en el diagnóstico de esta patología[10].
La colecistectomía y el lavado abdominal suelen ser suficientes en el tratamiento de la perforación de vesícula, en el tipo III se requieren procedimientos quirúrgicos adicionales como la reparación de las fístulas asociadas. Los abscesos perivesiculares tipos I y II pueden tratarse de forma conservadora con antibióticos asociados o no a drenaje percutáneo; en cambio el tipo III requiere cirugía urgente debido a la alta mortalidad asociada[11]. En nuestro caso el paciente tenía una perforación vesicular tipo II asociada a un absceso tipo I pero hubo que recurrir a la colecistectomía urgente por el empeoramiento y el estado de sepsis.

 Descargar número completo
Descargar número completo Download full issue
Download full issue