CORRESPONDENCIA
Jade García Espinosa
Hospital de Alta Resolución de Alcalá la Real
Avda. Iberoamérica, 43D
23680 Alcalá la Real (Jaén)
Introducción
Los procedimientos hemostáticos endoscópicos como la inyección local de epinefrina, la colocación de un adhesivo tisular de fibrina sobre la mucosa y la colocación de hemoclips son comúnmente utilizados para el tratamiento de úlceras hemorrágicas gástricas y duodenales, habiendo desplazado a la cirugía abierta[1]. Aunque los riesgos de esta técnica son mínimos, se han descrito algunos casos de hematomas duodenales intramurales como complicación[1].
Presentamos el caso de un paciente que desarrolló un hematoma intramural duodenal tras someterse a tratamiento endoscópico de una úlcera hemorrágica mediante inyección local de epinefrina y colocación de hemoclips.
Caso clínico
Paciente varón de 42 años con antecedentes personales de leucemia aguda mieloblástica tratada con trasplante alogénico de médula ósea. Presentó una hemorragia digestiva alta por úlcera duodenal el día +12 del transplante por lo que fue sometido a tratamiento hemostático endoscópico con inyección local de epinefrina y colocación de hemoclips.
Al día siguiente del tratamiento endoscópico el paciente presentó dolor abdominal intenso. Analíticamente destacaba hiperbilirrubinemia a expensas de bilirrubina directa. Ante la sospecha clínica de complicación abdominal post transplante de médula ósea se solicitó una ecografía urgente.
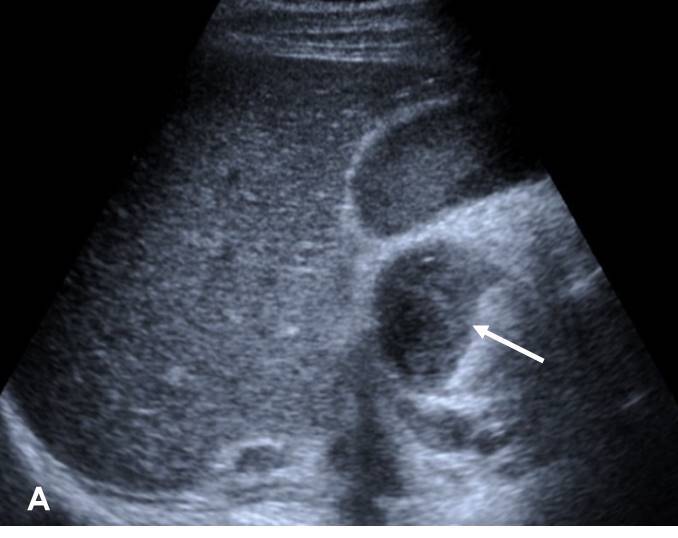
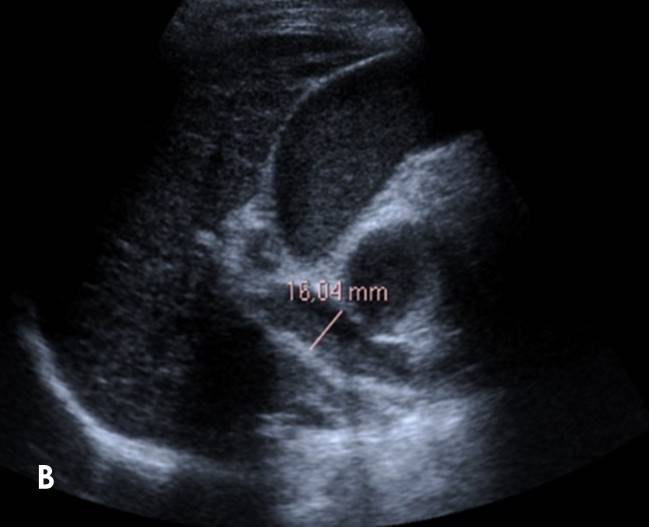
La ecografía (Figuras 1 y 2) mostró engrosamiento hiperecogénico de la pared duodenal (flecha en Figura 1) y dilatación de la vía biliar intra y extrahepática, con dilatación del colédoco de hasta 16 mm (cursor en Figura 2).
Figura 1
Ecografía abdominal donde se aprecia engrosamiento hiperecogénico de la pared duodenal (flecha).
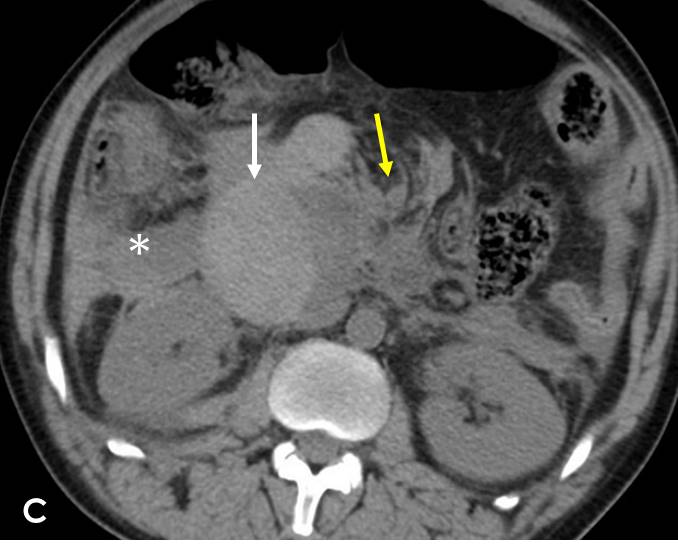
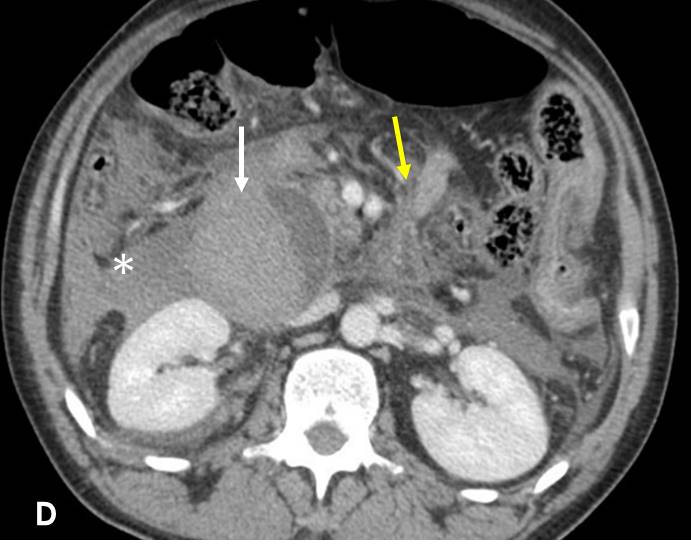
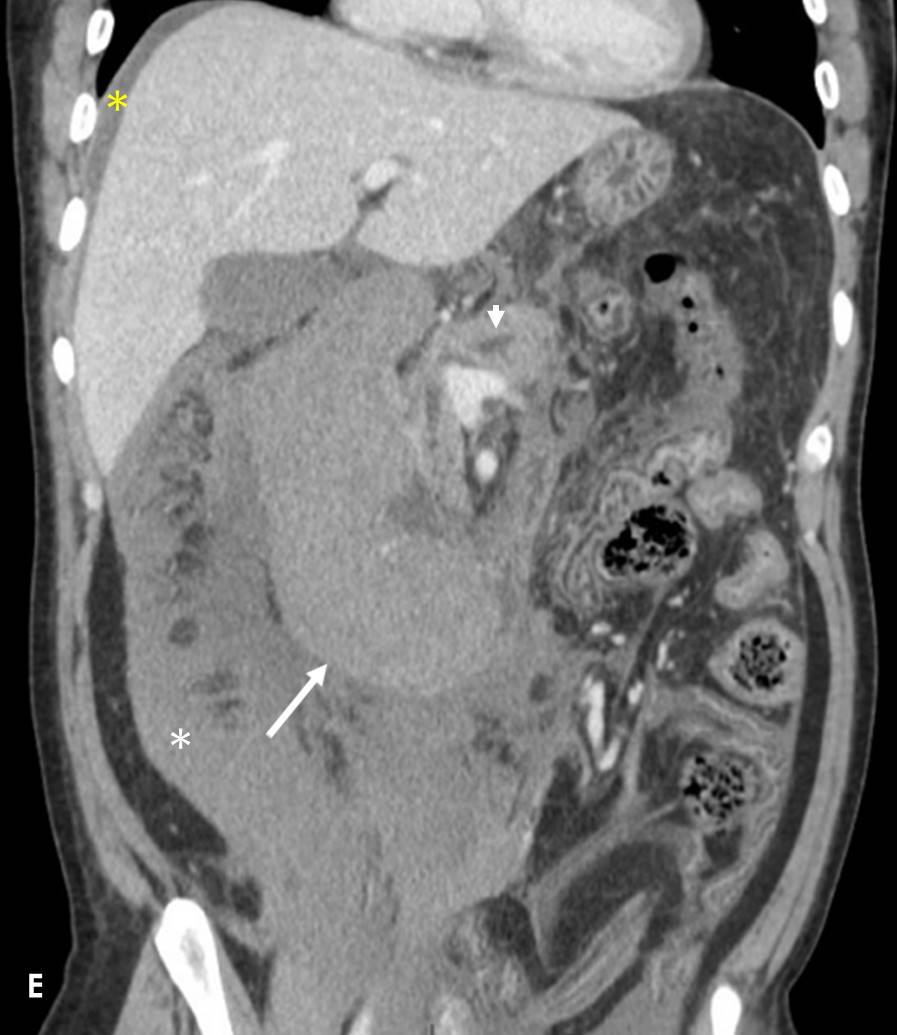
Se completó el estudio con TC de abdomen y pelvis sin y con contraste intravenoso (iv) (Figura 3) en fase portal (Figuras 4 y 5) en el que se observó engrosamiento hiperdenso de la pared duodenal en un segmento extenso desde la primera porción a rodilla duodenal, que no realzaba tras la administración de contraste iv y que no asociaba masa sólida, sugerente de hematoma intramural (flechas blancas en Figuras 3, 4 y 5). Mostraba un pequeño foco hiperdenso en fase portal en el interior del hematoma, sugerente de pequeño sangrado activo venoso. Asimismo se evidenció material hemático retroperitoneal (asteriscos blancos en Figuras 3, 4 y 5), mesentérico (flechas amarillas en Figuras 3 y 4), líquido peritoneal (asterisco amarillo en Figura 5) y dilatación del conducto pancreático (punta de flecha en Figura 5).
Figura 3
TC de abdomen y pelvis sin contraste iv donde se aprecia hematoma intramural duodenal (flecha blanca), hematoma retroperitoneal (asterisco) y líquido o hematoma mesentérico (flecha amarilla).
Figura 4
TC de abdomen y pelvis con contraste iv donde se aprecia hematoma intramural duodenal (flecha blanca), hematoma retroperitoneal (asterisco) y líquido o hematoma mesentérico (flecha amarilla).
Figura 5
TC de abdomen y pelvis con contraste iv con reconstrucción coronal en la que se aprecia el hematoma intramural duodenal (flecha blanca), hematoma retroperitoneal (asterisco blanco), líquido peritoneal (asterisco amarillo) y dilatación del conducto pancreático (punta de flecha).
Ante estos hallazgos y en el contexto del paciente, el diagnóstico radiológico fue de hematoma intramural duodenal secundario a tratamiento endoscópico. Secundariamente existía dilatación de la vía biliar y del conducto pancreático por obstrucción de la ampolla de Vater.
El tratamiento fue conservador con colocación de sonda nasogástrica y nutrición parenteral ya que el paciente estaba estable hemodinámicamente, resolviéndose completamente el hematoma en aproximadamente cuatro semanas.
Discusión
El hematoma intramural duodenal es una entidad rara. La causa más frecuente es el traumatismo abdominal cerrado (70-80%). Entre las causas de hematoma intramural espontáneo la más frecuente es la secundaria a tratamiento anticoagulante con warfarina[1], [3]. Otros factores de riesgo son los trastornos de la coagulación, enfermedades vasculares del colágeno, pancreatitis agudas graves, vasculitis y neoplasias duodenales o pancreáticas. El hematoma duodenal como complicación de tratamientos endoscópicos tanto diagnósticos como terapéuticos se ha descrito en escasas ocasiones.
Los procedimientos endoscópicos hemostáticos con inyección local de epinefrina, colocación de adhesivo tisular de fibrina sobre la mucosa y colocación de hemoclips, son la técnica de elección para el tratamiento de las úlceras duodenales y gástricas sangrantes. Aunque la inyección local con epinefrina podría causar daño tisular, en la práctica clínica no suele ocurrir en pacientes sanos[2]; sin embargo, puede presentar riesgo en un subgrupo de pacientes con enfermedades de base como aquellos con insuficiencia renal crónica en hemodiálisis, cirróticos, pacientes sometidos a terapia anticoagulante o aquellos con trastornos de la coagulación o enfermedades hematológicas, como en nuestro caso[1], [2].
La presentación clínica del hematoma duodenal intramural espontáneo puede variar desde dolor abdominal a obstrucción intestinal o abdomen agudo. A menudo el diagnóstico no se sospecha clínicamente por la escasa especificidad de los síntomas y se establece con técnicas de imagen, siendo de elección la TC abdominopélvica sin y con contraste iv. La alta disponibilidad de la TC en los servicios de Radiodiagnóstico evitan un alto número de laparotomías exploradoras[3].
Los hallazgos en TC incluyen el engrosamiento hiperdenso (30-80 unidades Hounsfield) de la pared duodenal, que puede estar presente durante los diez primeros días tras la aparición de los síntomas. La hiperdensidad disminuye a medida que evoluciona el hematoma, pudiendo simular una lesión quística intramural en su estadio crónico[3].
Además del hematoma intramural, puede existir hemorragia intraluminal, mesentérica, intraperitoneal y retroperitoneal así como dilatación de la vía biliar y del conducto pancreático por obstrucción de la ampolla de Vater[1], como ocurrió en nuestro caso. La obstrucción de la ampolla de Váter con dilatación del conducto pancreático puede ocasionar un cuadro de pancreatitis aguda[1], [4]. Si el hematoma es extenso y oblitera la luz duodenal puede ocasionar una obstrucción a ese nivel.
En ecografía, el hematoma intramural agudo, se presenta como un engrosamiento hiperecogénico de la pared del duodeno[3]. Sin embargo, este hallazgo no es específico para los hematomas intestinales y puede observarse en un amplio espectro de trastornos, incluyendo la enfermedad intestinal inflamatoria, colitis pseudomembranosa, colitis infecciosa, colitis isquémica, infarto hemorrágico, enfermedad injerto contra huésped y obstrucción venosa mesentérica. Por lo tanto, la utilidad de la ecografía para el diagnóstico certero de hematoma intramural duodenal es cuestionable[3], [8].
El tratamiento de elección es conservador con sonda nasogástrica y nutrición parenteral en pacientes hemodinámicamente estables, siendo necesaria la cirugía en pacientes inestables o ante la sospecha de perforación[1]. La resolución del hematoma suele darse de forma espontánea entre una y ocho semanas después[5]-[7].
Conclusión
El hematoma duodenal como complicación de un procedimiento endoscópico es una entidad extremadamente rara aunque se han descrito algunos casos en pacientes con factores de riesgo.
El endoscopista debe tener en cuenta esta complicación y vigilar estrechamente a los pacientes con factores de riesgo, teniendo un alto grado de sospecha si aparece sintomatología.
La TC es la técnica de elección para el diagnóstico y seguimiento. El manejo suele ser conservador, reservando la cirugía para pacientes inestables hemodinámicamente.

 Descargar número completo
Descargar número completo Download full issue
Download full issue