CITA ESTE TRABAJO
Abellán Alfocea P, Martínez Cara JG, Ortega Suazo EJ, Redondo Cerezo E.Apendicitis aguda como origen de hemorragia digestiva baja. 2020;43(6):95-96.
Introducción
La apendicitis aguda es una causa frecuente de abdomen agudo y su diagnóstico está basado en pruebas de imagen. El diagnóstico endoscópico de esta entidad es inusual, y los pocos casos descritos corresponden a presentaciones atípicas en las cuales las pruebas de imagen o la clínica no fueron concluyentes.
Caso clínico
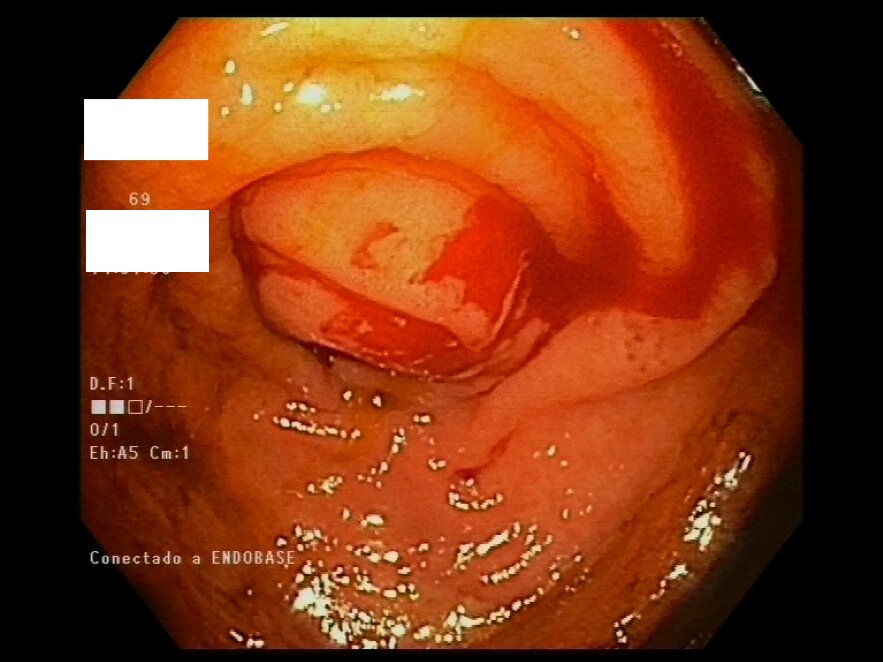
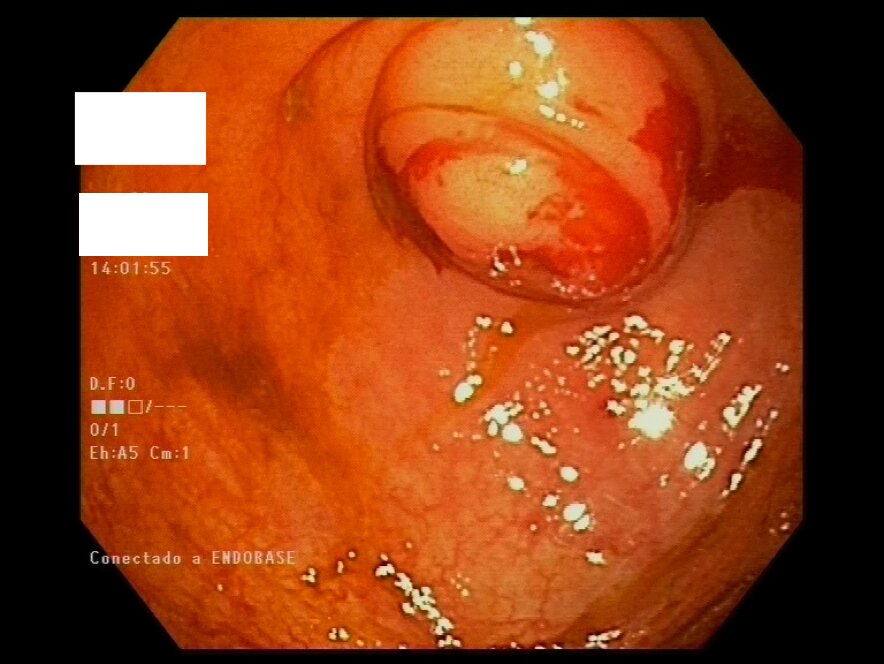
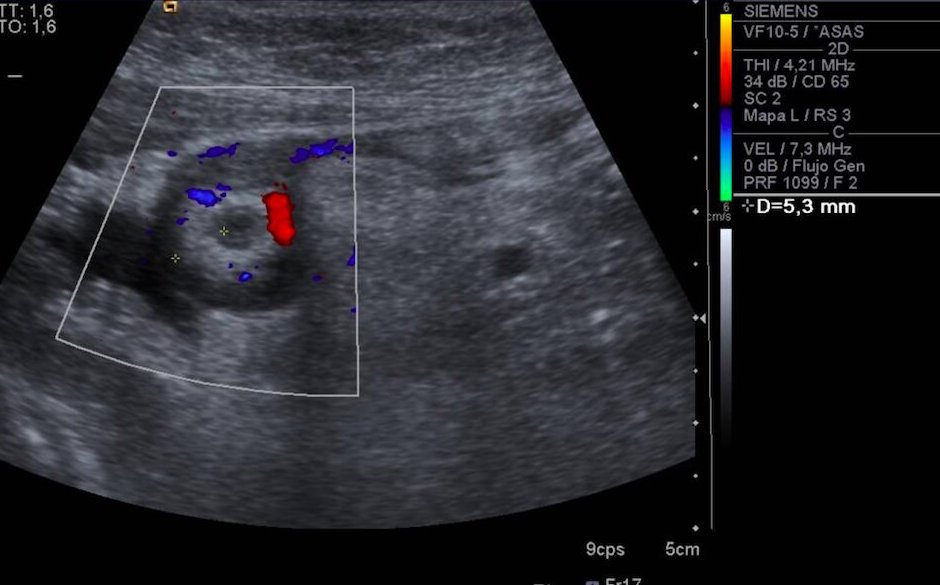
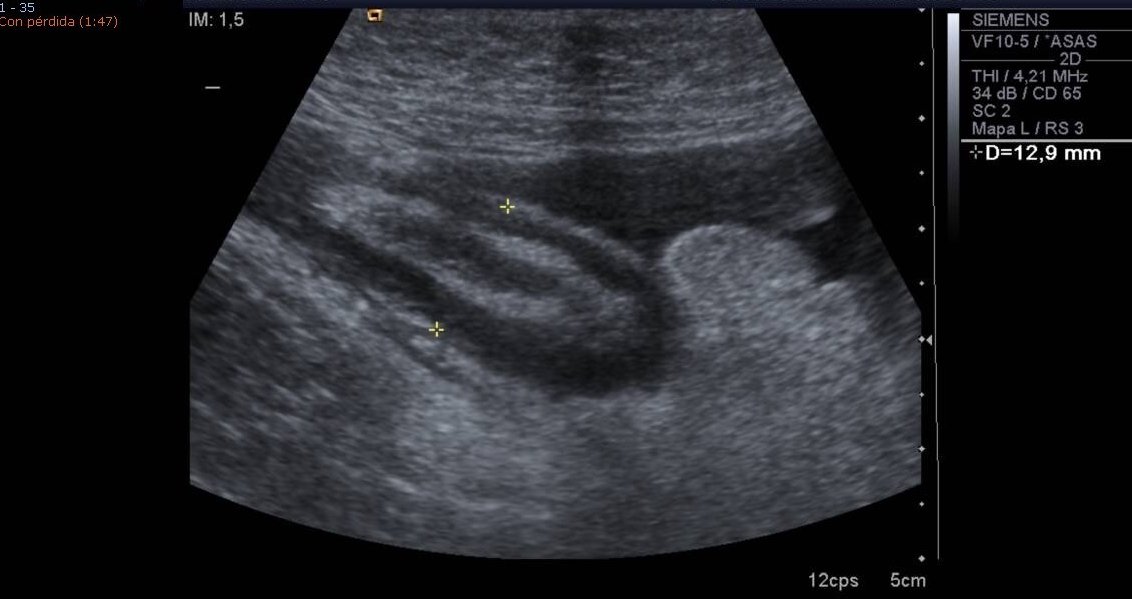
Presentamos el caso clínico de una mujer de 69 años, con antecedentes de hipertensión y diabetes, que ingresa en nuestro centro por hemorragia digestiva baja anemizante. No asocia clínica de dolor abdominal ni fiebre y la exploración abdominal es anodina. Se realiza endoscopia digestiva baja, en la que se aprecian algunos restos hemáticos a lo largo del colon sin causa que lo justifique. En ciego se aprecia ostium apendicular edematoso, con sangrado espontáneo, que protruye en ciego, con pus emergiendo del orificio, sugerente de apendicitis aguda (Figuras 1 y 2). Ante los hallazgos se solicita ecografía abdominal urgente en la que se visualiza engrosamiento apendicular, hiperemia de su pared, base retrocecal y signos inflamatorios periapendiculares compatible con apendicitis aguda evolucionada (Figuras 3 y 4). Tras el diagnóstico la paciente se somete a apendicectomía laparoscópica, sin complicaciones y cesando el sangrado.
Discusión
Las principales causas de hemorragia digestiva baja sin repercusión hemodinámica son hemorroidales o relacionadas con patología neoplásica. Las hemorragias digestivas agudas, por lo general, tienen un origen diverticular o en lesiones de tipo vascular, mientras que en pacientes jóvenes nos debemos plantear las malformaciones vasculares, como el Dieulafoy, o anatómicas, como el divertículo de Meckel[1].
La hemorragia digestiva baja secundaria a una apendicitis aguda es una presentación muy inusual, cuyo diagnóstico puede ser complejo si no existe una sospecha diagnóstica, y en el cual la localización del sitio de sangrado es crucial para proceder a una intervención adecuada[1]. Son pocos los casos descritos en la literatura y en su mayoría se deben a apendicitis evolucionadas no intervenidas o apendicitis granulomatosas[2].
La colonoscopia no forma parte de las técnicas diagnósticas de la apendicitis aguda, incluso en algunas ocasiones la exploración podría complicar el proceso, pero en casos como el que presentamos es una herramienta fundamental para alcanzar el diagnóstico y el tratamiento adecuado. Por otro lado, algunos autores postulan el papel de la colonoscopia en el tratamiento de esta entidad ya que se han descrito varios casos de drenaje o de extracción endoscópica de fecalitos impactados[3],[4]. Aun así, son muy pocos los casos publicados sobre estas técnicas, y actualmente la colonoscopia no tiene un papel establecido ni en el diagnóstico ni en el tratamiento de la apendicitis aguda.

 Descargar número completo
Descargar número completo Download full issue
Download full issue