CO-01. ALTERACIÓN DEL PERFIL HEPÁTICO Y SU IMPACTO EN PACIENTES CON SARS-COV2.
Cadena Herrera ML, del Pino Bellido P, Vías Parrado C, Guerra Veloz MF, Cordero Ruiz P, Carmona Soria I
UGC Aparato Digestivo. Complejo Hospitalario Regional Virgen Macarena, Sevilla.
Palabras clave: covid-19, transaminasas.
Introducción
Evaluar la prevalencia de elevación de transaminasas y su influencia en la mala evolución de los pacientes ingresados con SARS-Cov2.
Material y métodos
Estudio unicéntrico retrospectivo. Se incluyeron pacientes con PCR positiva para SARS-Cov2 ingresados entre el 23 de marzo y 30 de abril de 2020 en el hospital HUVM y que disponían de analítica con perfil hepático al ingreso. Se recogieron variables clínicas y analíticas al ingreso y durante la hospitalización. Se definió como alteración de la función hepática (AFH) a valores de transaminasas ALT/AST superiores a 40 UI/L al ingreso o durante la hospitalización. Las variables finales estudiadas fueron ingreso UCI, necesidad de ventilación mecánica invasiva (VMI) y mortalidad.
Resultados
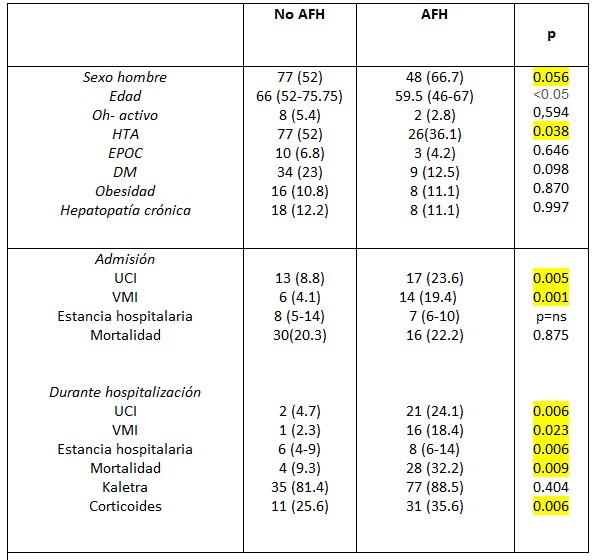
Se incluyeron 220 pacientes. 72 pacientes (32.7%) presentaron AFH al ingreso, esta fue más frecuente en varones jóvenes -media 59,5 años. El ingreso a UCI (23.6% vs 8.8% p 0.005) y la necesidad de VMI (19.4% vs 4.1% p 0.001.), pero no la mortalidad, fueron mayores en pacientes con AFH al ingreso que los que no la tenían. Tabla 1
Durante la hospitalización, 94 pacientes (41,7%) presentaron AFH, más frecuente en varones jóvenes -media 61años- hipertensos. Los pacientes con AFH durante la hospitalización tuvieron valores más altos de leucocitos (7070 vs 5805 p 0.015), mayor linfopenia (970 vs 1265 p 0.001) y más uso de corticoides (35.6 vs 25.6% p 0.006). Estos pacientes, además presentaron mayor ingreso en UCI (24.1 vs 4.7% p 0.006), mayor necesidad de VMI (18.4 vs 2.3% p 0.023), mayor estancia hospitalaria y mayor mortalidad (32.2 vs 9.3, p 0.009) que aquellos sin AFH. Tabla 1
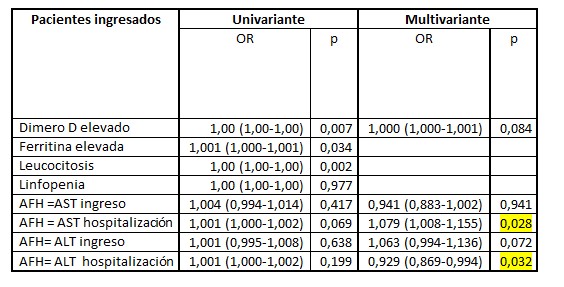
En el análisis univariante AFH al ingreso se asoció con mayores tasas de ingreso en UCI (OR 2.24, IC 95% 1.02-4.91, p 0.044) y necesidad de VMI (OR 3.11, IC95% 1.22-7.92, p 0.017), sin asociación con mortalidad.
En el análisis multivariante, AFH durante la hospitalización se relacionó con mayor mortalidad (ALT OR 0.929, IC 95% 0.869-0.994, p 0.032 y AST OR 1.079, IC 95% 1.008-1.155, p 0.028). Tabla 2
Conclusiones
- La AFH al ingreso se asoció con mayor riesgo de ingreso en UCI y necesidad de VMI, sin embargo, no se relacionó con mayor mortalidad.
- La AFH durante la hospitalización se asoció con mayor estancia hospitalaria y mortalidad, sin relación con la medicación administrada.
- La afectación hepática parece tener un papel importante en la severidad del SARS-Cov2, pero se necesitan más estudios para evaluar el valor pronóstico de estas asociaciones.
CO-02. ESTUDIO DE CORTE TRANSVERSAL PARA EVALUAR LA PREVALENCIA DE EHGNA: INFLUENCIA DE LA DIETA MEDITERRÁNEA Y ANÁLISIS DE LA FIBROSIS HEPÁTICA MEDIANTE MÉTODOS NO INVASIVOS
Del Pino Bellido P, Cadena Herrera L, Valdés Delgado T, Bellido Muñoz F, Guerra Veloz MF, Cordero Ruiz P, Valladolid León JM, Caunedo Álvarez Á, Carmona Soria I
UGC Aparato Digestivo. Complejo Hospitalario Regional Virgen Macarena, Sevilla.
Palabras clave: enfermedad hepática grasa no alcohólica, fibrosis hepática, dieta mediterránea.
Introducción
La enfermedad hepática grasa no alcohólica (EHGNA) tiene un amplio espectro clínico que oscila entre la esteatosis hepática, esteatohepatitis no alcohólica, cirrosis y carcinoma hepatocelular. En nuestro país existe poca información acerca de prevalencia de EHGNA, estimándose una prevalencia global del 25%, y fibrosis avanzada del 3%, condicionando el pronóstico de la enfermedad.
OBJETIVO
Evaluar la prevalencia de EHGNA (esteatosis y fibrosis hepática) en sujetos invitados a una colonoscopia, dentro del programa de cribado de Cáncer colorrectal (CCR) aplicado en nuestro Hospital.
Estudiar la adherencia a la dieta mediterránea (DM) y la actividad física con la presencia de EHGNA.
Material y métodos
Estudio de corte transversal en pacientes derivados a nuestro hospital para realizarse una colonoscopia dentro del programa de cribado CCR. Se excluyeron aquellos con hepatopatía de otra etiología, consumo excesivo de alcohol (>30g en hombres y >20 g en mujeres), fármacos hepatotóxicos y/o relacionados con esteatosis, y enfermedades inflamatorias.
Previa a la realización de la colonoscopia se recogieron variables demográficas, antropométricas analíticas, ecografía abdominal (US), y elastografía de transición (ET). Se realizó encuesta de adherencia a dieta mediterránea y cuestionario de actividad física.
Se definió esteatosis como: US score≥2 o FLI≥60; fibrosis avanzada mediante ET>8; baja adherencia a la dieta mediterránea PREDIMED<9, actividad física definida como alta, moderada o baja.
Resultados
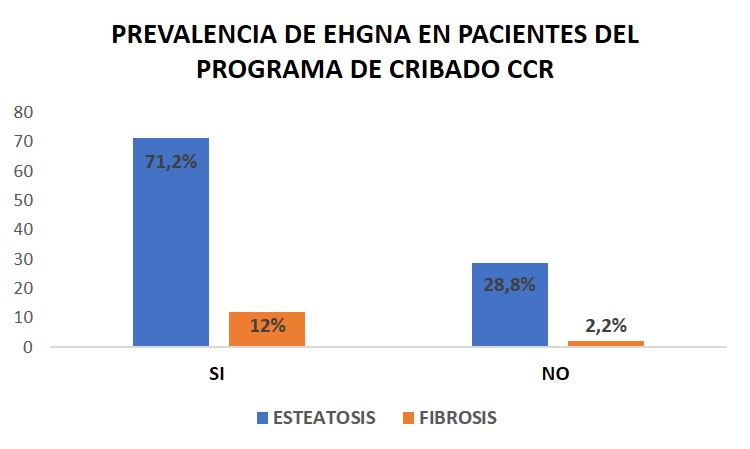
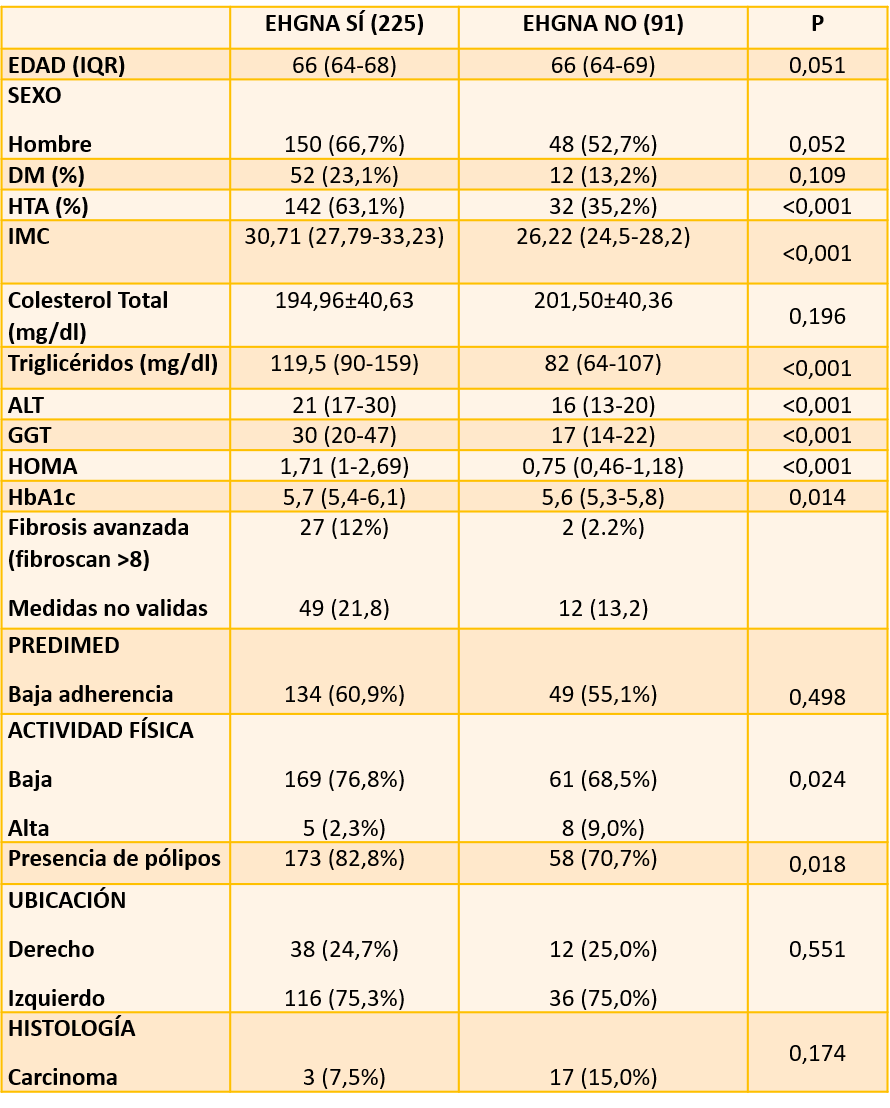
Se han incluido 316 sujetos, 62,7% hombres con una mediana edad 66 (64-68) años, 20,25% DM, 55,1% HTA. El 71,2% (225) presenta esteatosis (Figura 1).
Pacientes con EHGNA de forma significativa tienen mayor prevalencia de HTA (63.1 vs 35.2%), mayor IMC (30.7 vs 26.6), triglicéridos mas altos (119 vs 82mg/dl), valores mas altos ALT (21 vs 16U/L), GGT mas elevada (30 vs 17), HOMA más elevado (1,71 vs 0,75) que lo pacientes sin EHGNA. El porcentaje de fibrosis avanzada y de baja actividad física es mayor también en este grupo (tabla 1).
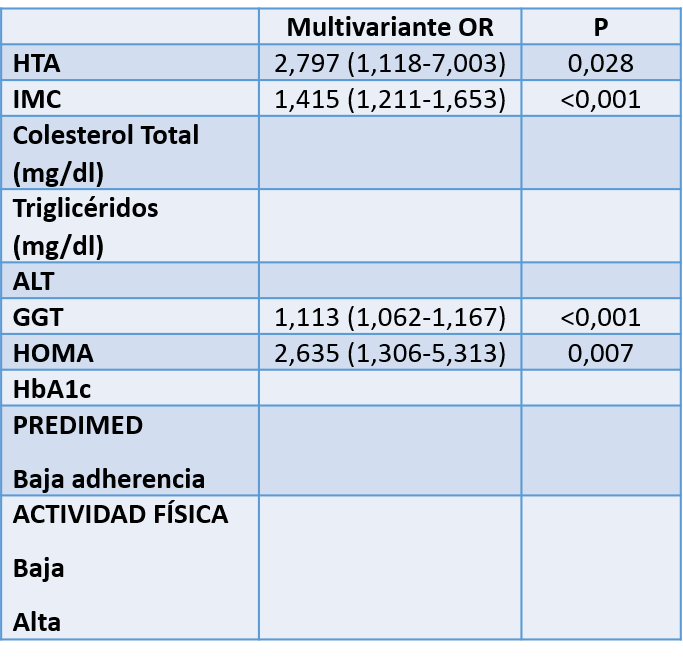
En el análisis multivariante las principales variables relacionadas con la esteatosis fueron: HTA (OR 2,797; IC95% 1,118-7,003, p=0,028); IMC (OR 1,415; IC95% 1,211-1,653, p<0,001), GGT (OR 1,113; IC95% 1,062-1,167, p<0,001) y HOMA (OR 2,635; IC95% 1,306-5,313, p=0,007) (tabla 2).
CO-03. PAPEL DE LA OSTEOPONTINA Y LA CITOQUERATINA K18 COMO BIOMARCADORES EN EL DIAGNÓSTICO DIFERENCIAL ENTRE EL DAÑO HEPÁTICO INDUCIDO POR FÁRMACOS IDIOSINCRÁSICO Y LA ESTEATOHEPATITIS NO ALCOHÓLICA
García García AM1, Martin Reyes F1, del Campo Herra E1, Cueto Sánchez A2, Sanabria Cabrera J2, San Juan Jimenez R2, Medina Caliz I2, Caballano Infantes E2, Ortega Alonso A1, Robles Diaz M1, Stephens C2, Lucena MI2, Andrade RJ1, García Cortes M1, García Fuentes E1
1UGC Aparato Digestivo. Complejo Hospitalario de Especialidades Virgen de la Victoria, Málaga. 2Servicio Farmacología Clínica. Ibima. Instituto de Investigación Biomédica de Málaga, Málaga.
Palabras clave: osteopontina, citoqueratina k18, biomarcador.
Introducción
La alta prevalencia actual de la esteatohepatitis no alcohólica (EHNA) puede dificultar la diferenciación entre esta entidad y la lesión hepática idiosincrásica inducida por fármacos (drug induced liver injury; DILI) en pacientes que toman fármacos. Las pruebas hepáticas estándar son subóptimas en cuanto a especificidad, sensibilidad y pronóstico. Nuestro objetivo fue evaluar el potencial de la osteopontina (OPN), la citoqueratina 18 escindida por caspasa (ccK18) y la citoqueratina 18 total (escindida y no escindida, K18) como biomarcadores para discriminar entre EHNA y DILI.
Material y métodos
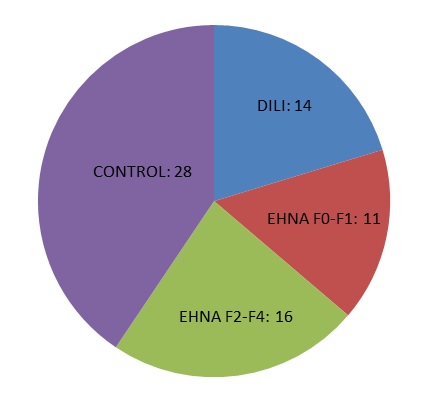
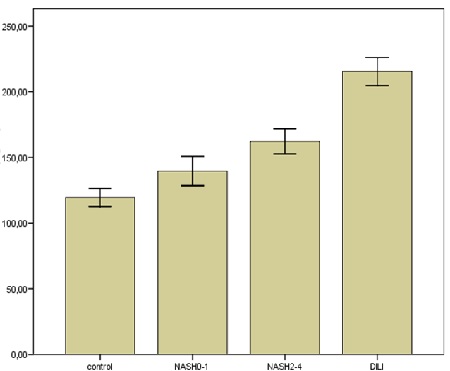
Se recolectaron muestras de sangre de casos adjudicados de DILI dentro de la primera semana del inicio de los síntomas, EHNA y controles sanos. Se realizó elastografía transitoria (FibroScan®) en casos de EHNA y control. Los casos de EHNA se dividieron en dos grupos (F0-F1 y F2-F4). Se extrajeron muestras de sangre en un solo momento. OPN, CcK18 y K18 se analizaron mediante ELISA en 14 DILI, 37 EHNA (11 F0-F1 y 26 F2-F4) y 28 controles (todos F0) (figura 1)
Resultados
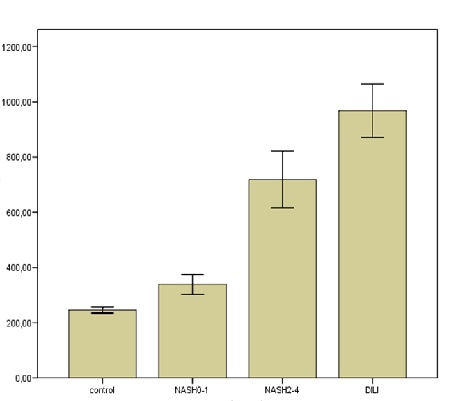
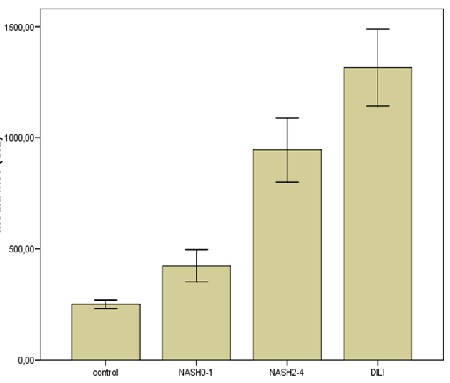
CcK18 y K18 distinguieron los casos de control y EHNA F0-F1 (ccK18: 245,8 ± 11,3 y 339,2 ± 35,9, respectivamente; K18: 250,3 ± 19,8 y 424,1 ± 72,2, respectivamente) de los casos EHNA F2-F4 y DILI (ccK18: 718,6 ± 103,7 y 968,1 ± 96,7, respectivamente; K18: 944,8 ± 144,3 y 1315,3 ± 172,5, respectivamente) (p <0,05). No se encontraron diferencias significativas en los niveles de ccK18 y K18 entre los controles y los pacientes EHNA F0-F1, o entre los casos de EHNA F2-F4 y DILI (figuras 3 y 4). Con respecto a la OPN, no se encontraron diferencias significativas entre los controles y EHNA F0-F1 (119,6 ± 6,9 y 139,6 ± 11,2, respectivamente) o entre EHNA F0-F1 y EHNA F2-F4 (139,6 ± 11,2 y 162,2 ± 9,6, respectivamente) . Se encontraron diferencias significativas entre el control y la EHNA F2-F4 (p = 0,002). Los niveles de OPN en los casos de DILI (215,5 ± 10,6) difirieron significativamente de los grupos restantes (p <0,01 para las tres comparaciones) (figura 4).
Conclusiones
Nuestros hallazgos sugieren que solo la OPN puede ser un biomarcador potencial para diferenciar DILI de EHNA. En nuestro estudio, ccK18 y K18 no diferenciaron entre DILI y formas más graves de NASH. Sin embargo, CcK18 y K18 también podrían usarse para discriminar los casos de EHNA según el grado de fibrosis.
Financiación: PI-0285-2016, UMA18-FEDERJA-194, PI18 / 00901, PI16 / 01748, PT17 / 0017/0020, CIBERehd y SCReN-ISCI.
CO-04. INCIDENCIA Y EVOLUCIÓN DE LA INFECCIÓN POR SARS-COV2 EN PACIENTES CON ENFERMEDAD INFLAMATORIA INTESTINAL DE ANDALUCÍA
Gros Alcalde B1, Benítez-Cantero JM1, Soto Escribano P1, Marín Pedrosa S1, Medina Medina R1, Camargo Camero R2, Alcaín Martínez G2, Trigo Salado C3, Martín Rodríguez MM4, Keco Huerga A5, Trapero Martínez AM6, Olmedo Martín R7, Iglesias Flores EM1
1Departamento Aparato Digestivo. Complejo Hospitalario Regional Reina Sofía, Córdoba. 2Departamento Aparato Digestivo. Complejo Hospitalario de Especialidades Virgen de la Victoria, Málaga. 3Departamento Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío, Sevilla. 4Departamento Aparato Digestivo. Complejo Hospitalario Regional Virgen de Las Nieves, Granada. 5Departamento Aparato Digestivo. Complejo Hospitalario de Especialidades Virgen de Valme, Sevilla. 6Departamento Aparato Digestivo. Complejo Hospitalario de Jaén, Jaén. 7Departamento Aparato Digestivo. Complejo Hospitalario Regional de Málaga, Málaga.
Palabras clave: enfermedad inflamatoria intestinal, covid, sars-cov2.
Introducción
- principal:
-1. Estimar la incidencia de la infección por SARS-CoV-2 entre los pacientes con EII de Andalucía.
-2. Analizar la necesidad de ingreso hospitalario en pacientes con EII e infección por SARS-CoV-2 así como su evolución.
-- secundarios:
-1. Evaluar la necesidad de recursos sanitarios en estos pacientes (ingreso en UCI, intubación orotraqueal, estancia hospitalaria).
-2. Evaluar la mortalidad de los pacientes con EII e infección COVID.
-3. Identificar factores de riesgo asociados a peor evolución de la enfermedad infecciosa.
-4. Evaluar si la actividad inflamatoria a nivel intestinal puede condicionar una peor evolución en estos pacientes.
Material y métodos
Observacional, ambispectivo, multicéntrico y longitudinal. PCR-SARS-CoV-2 positiva y EII, de Andalucía.
Variables demográficas, de evolución de su EICI, de la infección COVID-19 y seguimiento posterior.
Análisis estadístico programa SPSS® software versión 20.0.
Resultados
19 pacientes, 52,6% mujeres. Edad media 50,4 (DS 11,9) años. 10,5 % tabaquismo, 42% hipertensión, 21% diabetes y 16% obesidad. 52,6% colitis ulcerosa (CU) y 47,4% enfermedad de Crohn (EC), media de 10,3 (DS 7,1) años de evolución. Enfermedad perianal 10,5% y manifestaciones extraintestinales 26,3%, todas ellas tipo articular. En el momento de la infección el 31,6% enfermedad activa y 68,4% remisión clínica. 73,7% en tratamiento con aminosalicilatos (5ASA), 52,6% inmunosupresores, 21,1% esteroides y 26,3% biológicos. Síntomas predominantes: fiebre (79%), tos (68%), astenia (63%), diarrea (58%) y cefalea (58%). Ingresaron 9 pacientes (47,4%), enfermedad respiratoria grave (77,8%) y un ingreso en UCI. No fallecidos. Todos los ingresados recibieron hidroxicloroquina y 77,8% con lopinavir/ritonavir. Factores asociados con la necesidad de ingreso: hipertensión (p=0,04), insuficiencia cardíaca (p=0,047), diarrea (p=0,009), disnea (p=0,003), hipoxemia (p=0,04) y dolor abdominal (p=0,018). Se relacionó con enfermedad respiratoria infecciosa grave la obesidad (p=0,03) y manifestaciones extraintestinales (p=0,02). Niveles de PCR significativamente superiores en ingresados respecto a los pacientes que no precisaron ingreso 88,7 vs 4,7 (p=0.017). A todos los pacientes con tratamiento inmunosupresor, se les suspendió el mismo tras la PCR positiva.
Conclusiones
La infección SARS-CoV2 tiene un importante impacto en nuestra población con casi el 50% de los pacientes que requieren ingreso, estando relacionado con la comorbilidad del paciente (hipertensión, cardiopatía y obesidad), y no con la actividad de la EII ni con el tratamiento de base. Tan sólo la presencia de MEIs se asoció con una enfermedad respiratoria infecciosa grave. La diarrea, disnea, dolor abdominal e hipoxemia son más frecuentes en pacientes que ingresaron. Resultados limitados por pequeño tamaño muestral.
CO-05. USTEKINUMAB EN ENFERMEDAD DE CROHN, EFICACIA, SEGURIDAD Y FACTORES PREDICTORES DE REMISIÓN.
Lorenzo González L1, Vázquez Morón JM2, Leo Carnerero E3, Sánchez Capilla D4, Pallarés Manrique H2, Valdéz Delgado T1, Castro Laria L1, Argüelles-Arias F1
1UGC Aparato Digestivo. Complejo Hospitalario Regional Virgen Macarena, Sevilla. 2UGC Aparato Digestivo. Complejo Hospitalario de Especialidades Juan Ramón Jiménez, Huelva. 3UGC Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío, Sevilla. 4UGC Aparato Digestivo. Complejo Hospitalario Regional Virgen de Las Nieves, Granada.
Palabras clave: crohn, ustekinumab.
Introducción
La enfermedad de Crohn es un desafío a nivel terapéutico a pesar de los nuevos fármacos disponibles. Ustekinumab es un anticuerpo monoclonal que actúa inhibiendo las interleucinas IL12 e IL23. Nuestro objetivo fue evaluar la efectividad y seguridad de Ustekinumab, al igual que factores predictores de remisión en la práctica diaria.
Material y métodos
Estudio observacional, retrospectivo y multicéntrico realizado en 5 hospitales de Andalucía. Se incluyeron pacientes con EC en tratamiento con Ustekinumab desde 2017 con una pauta de inducción iv según peso más 90 mg sc a las 8 semanas. Posteriormente, la pauta de mantenimiento fue en todos los pacientes 90 mgs sc/8 semanas. Se realizó seguimiento durante un año.
Se recogieron datos demográficos y clínicos para analizar posibles predictores de remisión como el índice de Harvey Bradshaw (IHB), CDAI, PCR y VSG basal a los 3, 6 y 12 meses. También se recogieron tratamientos previos y concomitantes, indicación de inicio de ustekinumab y reacciones adversas.
Resultados
Se analizaron 98 pacientes (edad media de 43 años), mayoría hombres (52%). 42,8% presentaban fallo a un biológico previo y el 56% a 2 o más. Los motivos de inicio de ustekinumab fueron corticodependencia (50%), brote moderado (62%) y manifestaciones extraintestinales (31,6%).
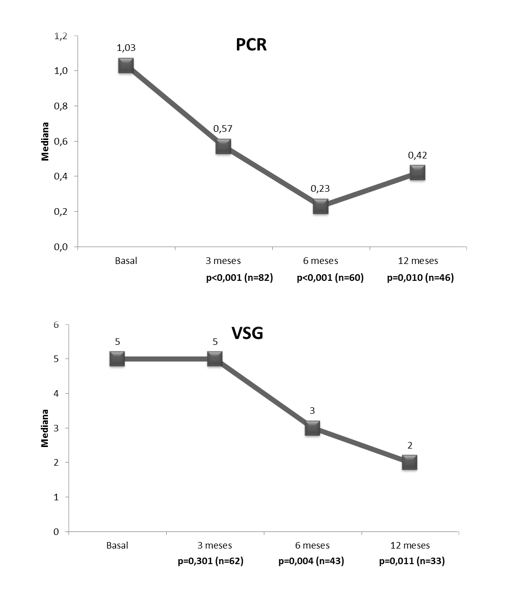
Tanto los índices clínicos (CDAI y Índice de Harvey- Bradshaw) como los parámetros bioquímicos (PCR y VSG) presentaron un descenso estadísticamente significativo durante el seguimiento.
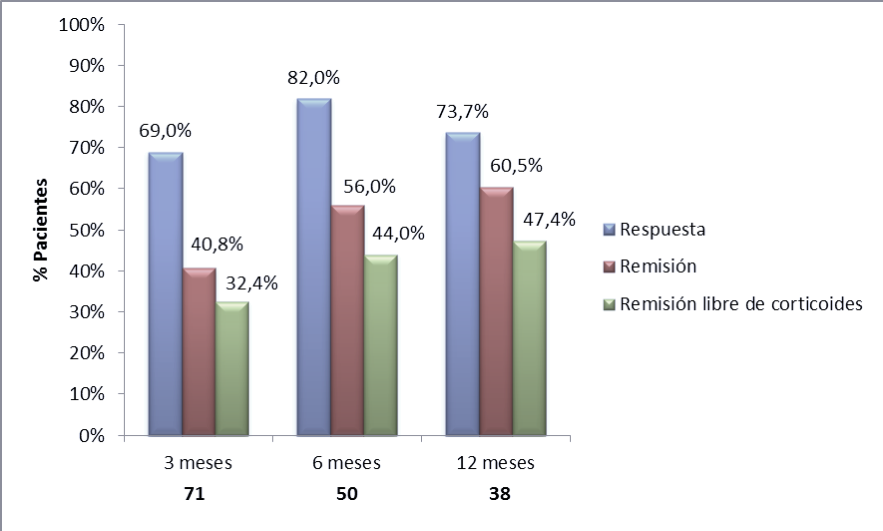
A los 3 meses, el 69% de los pacientes presentaron respuesta y 40,8% remisión. A los 6 meses, el 56% estaban en remisión clínica. A los 12 meses, 73,7% en respuesta clínica y 60,5% en remisión. La remisión libre de corticoides fue del 32,4%, 44%, 47,4% a los 3, 6 y 12 meses respectivamente.
Como posibles factores predictores de remisión, en el análisis multivariante a los 3 meses se encontraron estadísticamente significativos en relación con la remisión libre de corticoides: ex fumador (p 0.041), índice Harvey Bradshaw ≤ 4 (p 0.014) y no enfermedad perianal (p 0.049). A los 6 meses se encontró el sexo femenino (p 0.017).
Durante el seguimiento aparecieron 4 eventos adversos: Herpes zoster, herpes labial, reacción infusional, trombosis de la vena mesentérica superior y de la porta (tras cirugía).

 Descargar número completo
Descargar número completo Download full issue
Download full issue