CO-16. COLANGITIS BILIAR PRIMARIA E INFECCIÓN POR SARS-COV-2: INCIDENCIA, SUSCEPTIBILIDAD Y RESULTADOS.
Lucena-Valera A1, Sousa JM1, Casado M2, Morales-Arraez D3, Moreno-Moraleda I2, Arenas J4, Conde I5, Muñoz L6, Canillas L7, Fernandez E8, Quiñones R9, Simón MA10, Gómez E11, Gutierrez ML12, Fernández-Rodríguez C12, Jorquera F9, García-Buey ML8, García-Retortillo M7, Morillas R6, Berenguer M5, Hernández-Guerra M3, Molina E13, Ampuero J1
1UGC Aparato Digestivo. Complejo Hospitalario Regional Virgen del Rocío, Sevilla. 2UGC Aparato Digestivo. Complejo Hospitalario de Especialidades Torrecárdenas, Almería. 3UGC Aparato Digestivo. Complejo Hospitalario Universitario de Canarias, San Cristóbal de La Laguna. 4UGC Aparato Digestivo. Hospital Universitario Donostia-Donostia Unibertsitate Ospitalea, Donostia/San Sebastián. 5UGC Aparato Digestivo. Hospital Universitari I Politècnic la Fe, Valencia. 6UGC Aparato Digestivo. Hospital Universitari Germans Trias I Pujol de Badalona, Badalona. 7UGC Aparato Digestivo. Hospital del Mar, Barcelona. 8UGC Aparato Digestivo. Hospital Universitario de La Princesa, Madrid. 9UGC Aparato Digestivo. Complejo Asistencial Universitario de León, León. 10UGC Aparato Digestivo. Hospital Clínico Universitario Lozano Blesa, Zaragoza. 11UGC Aparato Digestivo. Hospital Universitario 12 de Octubre, Madrid. 12UGC Aparato Digestivo. Hospital Universitario Fundación Alcorcón, Alcorcón. 13UGC Aparato Digestivo. Complexo Hospitalario Universitario de Santiago, Santiago de Compostela.
Palabras clave: colangitis biliar primaria, sars-cov-2, covid-19.
Introducción
La infección por SARS-CoV-2 se ha convertido en una de las principales causas de morbilidad a nivel mundial. Sin embargo, se desconoce su impacto en algunas enfermedades hepáticas. El objetivo del estudio fue determinar la incidencia acumulada de infección por SARS-CoV-2 en pacientes con colangitis biliar primaria (CBP) e identificar los factores basales asociados que implican una mayor susceptibilidad a la infección, así como los resultados relacionados con la COVID-19.
Material y métodos
Estudio retrospectivo multicéntrico que incluyó a 1.151 pacientes (AMA positivo 84%; cirrosis 18%) de 13 hospitales españoles desde enero de 2020 a abril de 2021. Las características iniciales de la cohorte general se recogen en la tabla 1. La CBP se diagnosticó según las guías internacionales, requiriendo biopsia hepática el 29% de los pacientes. La infección por SARS-CoV-2 fue confirmada por laboratorio, mientras que se consideró COVID-19 grave a aquella infección que requirió ingreso hospitalario. Además, se recogió la mortalidad relacionada con COVID-19.
Resultados
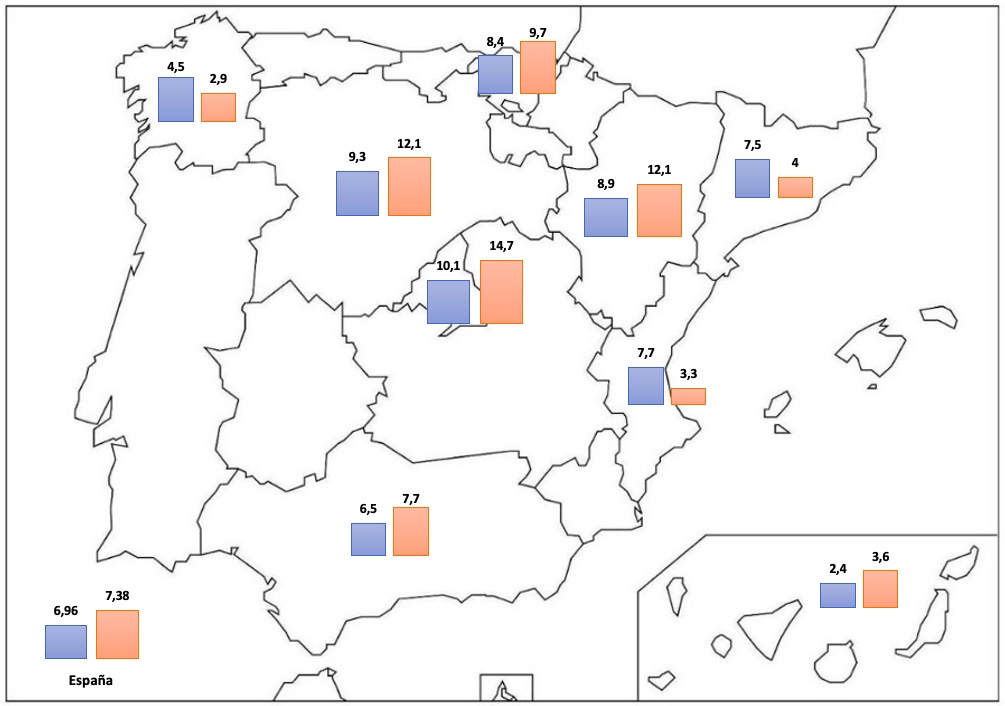
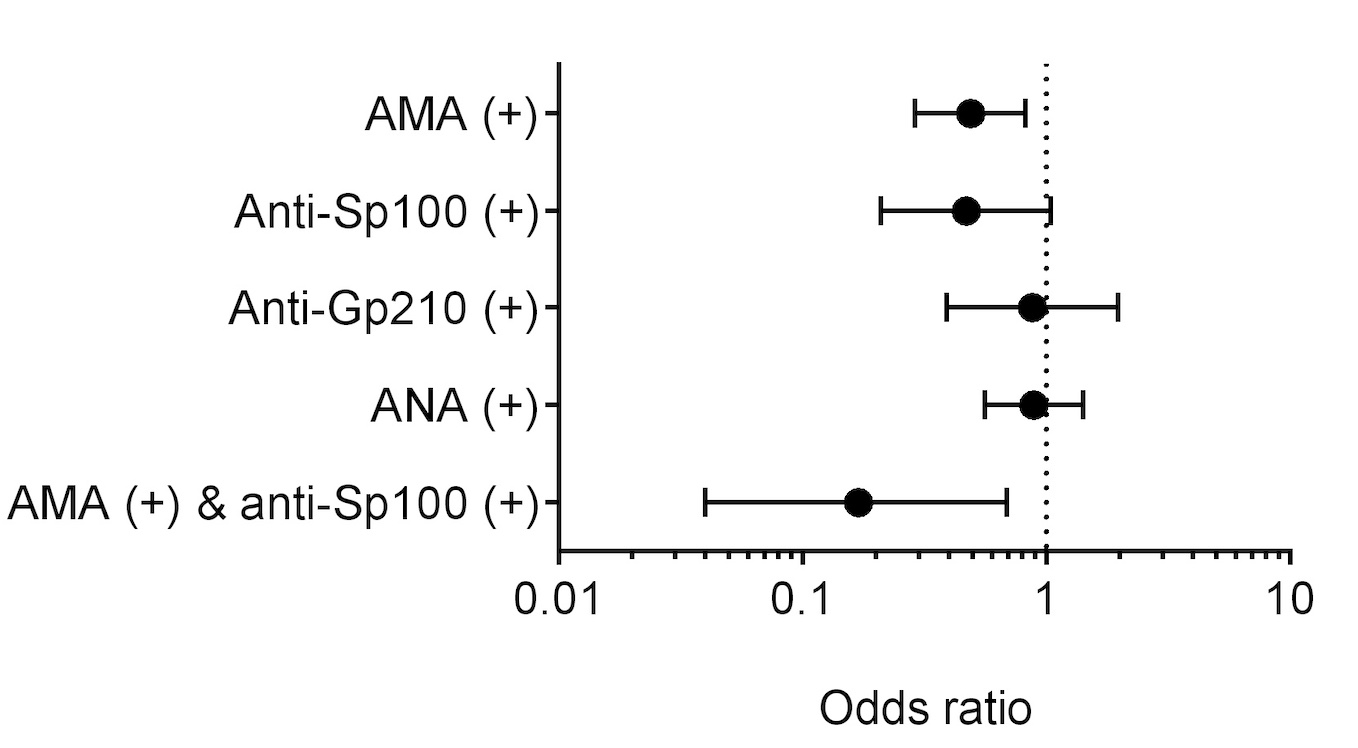
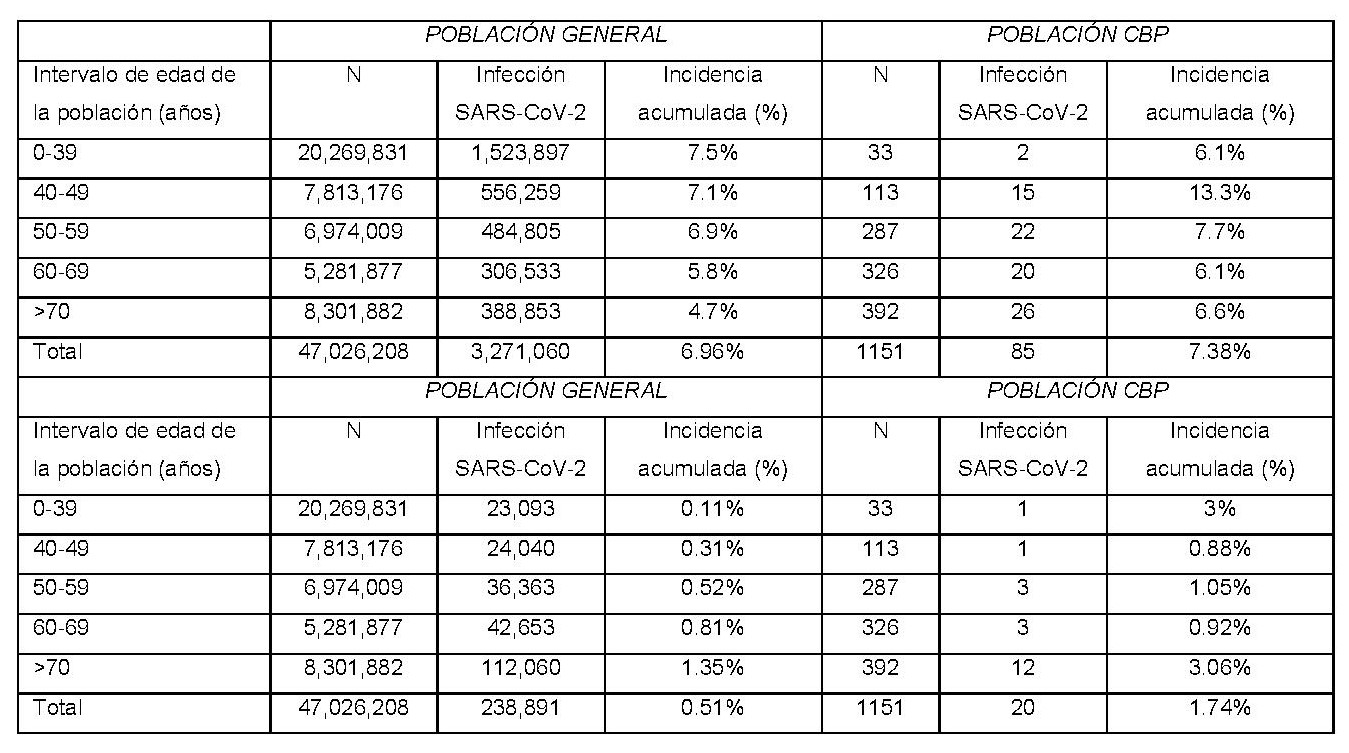
La incidencia acumulada de la infección por SARS-CoV-2 fue del 7,3% (85/1151) en la población CBP frente al 7% de la población general española (Figura 1); mientras que la hospitalización por COVID-19 fue el 1,74% (20/1151) en la población CBP frente al 0,51% (238.891 / 47.026.208) en la población española (Tabla 2). La mortalidad relacionada con COVID-19 fue del 0,35% (4/1151) en la población CBP frente al 0,10% (48.436 / 47.026.208) en España. Los niveles de albúmina [OR 0,41 (IC del 95%: 0,23-0,75); p = 0,003] y AMA positivo [OR 0,41 (IC del 95%: 0,22-0,77); p = 0,006] fueron factores protectores contra la infección por SARS-CoV-2 así como la combinación de AMA y anti-Sp100 positivos (OR 0,12 (IC del 95%: 0,03-0,57); p = 0,007) (Figura 2). Para el COVID-19 grave, el sexo masculino [OR 13,44 (IC del 95%: 1,92-94,13); p = 0,009], la hipertensión arterial [OR 5,24 (IC del 95%: 1,12-24,32); p = 0,035], los niveles de fosfatasa alcalina [OR 1,004 (IC del 95%: 1,00-1,01); p = 0,05] y la edad [OR 1,06 (95% CI 0,99-1,12); p = 0,078] se asociaron de forma independiente (tabla 3).
Conclusiones
La incidencia acumulada estandarizada por edad de infección por SARS-CoV-2 y hospitalización relacionada con COVID-19 fue mayor en pacientes con CBP que en la población general. Se encontraron niveles más altos de albúmina, AMA y antiSp-100 positivos como factores protectores frente a la infección por SARS-CoV-2, mientras que los niveles de fosfatasa alcalina se asociaron de forma independiente con COVID-19 grave y el requisito de ingreso hospitalario.
CO-17. ADHERENCIA DE LOS PACIENTES A LA PRUEBA DEL TEST ALIENTO ESPIRADO PARA EVALUAR LA TOLERANCIA A LACTOSA MEDIANTE AUTOTOMA DOMICILIARIA: EFICACIA DE UNA INTERVENCIÓN EDUCATIVA.
Moya Suárez AB, Berlanga Gómez I, Méndez Sánchez IM, López Vega M, Rivas Ruiz F, Pérez Aisa A
Unidad Aparato Digestivo. Complejo Hospital Costa del Sol, Marbella.
Palabras clave: motilidad, test de hidrógeno/metano espirado, intolerancia lactosa.
Introducción
Analizar la eficacia de una intervención educativa en la adherencia de los pacientes que se realizan la prueba del Test de Aliento Espirado para evaluar la tolerancia a lactosa (TAEL) mediante autotoma en el domicilio
Material y métodos
Estudio cuasiexperimental con grupo control no equivalente
El estudio se llevó a cabo en la unidad de motilidad digestiva de un hospital de agudos. Se incluyeron todos los pacientes que tenían solicitado el TAEL que no presentasen deterioro cognitivo, que superasen el test basal (H2>10ppm) y, aceptasen participar. El grupo control realizó el procedimiento de la forma habitual (entrega del kit en la consulta médica con instrucciones escritas y realización en el domicilio del paciente) y el grupo intervención recibió una acción educativa con la visualización de un video con las instrucciones a seguir y resolución de dudas por la enfermera tras su visualización. Se realizó análisis descriptivo utilizando medidas de tendencia central, dispersión y posición para variables cuantitativas, y distribución de frecuencias para las cualitativas. Para evaluar diferencias entre grupos de estudio, se utilizó el test de Ji-Cuadrado (o test exacto de Fisher caso de frecuencias esperadas inferiores a 5) para variables cualitativas, y el test de t de Student para las cuantitativas. Se estableció el nivel de significación estadística en p<0,05.
Resultados
Un total de 127 pacientes se realizaron el TAEL. Se incluyeron 55 pacientes en el grupo control (C) y 72 en el grupo de intervención educativa (I). El 74% presentó una media de edad de 43 años (DE: 16,6). No se observaron diferencias entre grupos, ni en las características sociodemográficas (edad, género, nacionalidad) ni en las clínicas (motivo de consulta, superar test basal, efectos adversos). El porcentaje de pruebas concluyentes ha sido superior (98,6%) en grupo I que en el control (90,9%) con una p cercana a la significación (p: 0,084); mientras tanto la presencia de efectos adversos (48,6% grupo I. vs 46% grupo C) y su número (1,39 grupo I vs 1,48 grupo C) son similares en ambos grupos.
CO-18. PROYECTO FOCUS: EN BUSQUEDA DE LA ELIMINACIÓN DE LA HEPATITIS C. RESULTADOS PRELIMINARES
Amado Villanueva PP1, Pérez Campos E1, Navarro Moreno E1, Rojo Martín M2, Casado Martín M1, Vega Sáenz JL1
1UGC Aparato Digestivo. Complejo Hospitalario de Especialidades Torrecárdenas, Almería. 2Sección Investigación. Complejo Hospitalario de Especialidades Torrecárdenas, Almería.
Palabras clave: hepatitis c, cribado poblacional.
Introducción
La eliminación de la hepatitis C es un difícil reto en el que España está posicionado como uno de los primeros países que podría alcanzarlo, consiguiendo así el objetivo propuesto por la OMS de la eliminación de las hepatitis virales para el año 2030. Para ello se requiere aumentar la tasa de diagnóstico de la infección mediante estrategias de cribado dirigidas fundamentalmente a población vulnerable con elevada prevalencia de la infección, como es el cribado de la hepatitis C en el servicio de urgencias, con escaso vínculo con nuestro sistema sanitario.
El objetivo de este estudio es evaluar la eficacia del cribado de la infección por el virus de la hepatitis C (VHC) en el servicio de urgencias del Hospital Universitario Torrecárdenas (proyecto FOCUS).
Material y métodos
Presentamos los resultados preliminares del proyecto FOCUS puesto en marcha en el servicio de urgencias de nuestro hospital en agosto del 2021. Se ha realizado el cribado de la infección por VHC en todo paciente que acudió al servicio de urgencias del hospital, con edades comprendidas entre los 18 y 69 años, al que se le realizase extracción sanguínea por cualquier motivo, previo consentimiento verbal informado.
Mediante quimioluminiscencia (LIAISON®X- Diasorin) se realizó la determinación de anticuerpos frente al VHC y los pacientes positivos se confirmaron mediante PCR para la detección de ARN viral (cobas® 6800- Roche) en la misma muestra (Diagnóstico en un paso). Los pacientes con infección activa han sido posteriormente contactados para evaluación en consulta especializada y prescripción de tratamiento antiviral.
Resultados
Desde el comienzo del proyecto, hemos realizado cribado de VHC en 655 pacientes de los cuales, 22, (3%) han sido Anti VHC positivos, con una edad media de 55 años, donde el 74% eran hombres y un 26% mujeres. De estos pacientes, 4 (0,61%) tenían RNA VHC positivo, todos ellos varones. Tan solo uno de ellos conocía su estado de infección.
Conclusiones
La seroprevalencia de la infección VHC en la población que acude a urgencias es claramente superior a la estimada en población general, con una tasa de infección activa 3 veces superior, por lo que el cribado de la hepatitis C en los servicios de urgencias puede ser una estrategia eficaz para aumentar la tasa de diagnóstico de la infección VHC.
CO-19. ANÁLISIS DE LA VARIABILIDAD EN EL MANEJO DE LA ESOFAGITIS EOSINOFÍLICA EN ANDALUCÍA
Molina Villalba C1, Vázquez Rodríguez JA1, García De Paso Mora J2, Serrano Falcón B3, Pérez Aisa A4
1UGC Aparato Digestivo. Complejo Hospitalario de Poniente, Ejido, El. 2Servicio Aparato Digestivo. Hospital Quironsalud Sagrado Corazón, Sevilla. 3Servicio Aparato Digestivo. Hospital de Alta Resolución de Alcalá la Real, Alcalá la Real. 4Unidad Aparato Digestivo. Complejo Hospital Costa del Sol, Marbella.
Palabras clave: esofagitis eosinofílica, diagnóstico, tratamiento.
Introducción
Con el aumento de la incidencia de la esofagitis eosinofílica (EEo) y la publicación de recomendaciones actualizadas para el abordaje de ésta, planteamos el análisis del manejo en práctica clínica de dicha enfermedad en Andalucía.
Material y métodos
Se elaboró una encuesta tipo test con 21 ítems. Fue publicada a través de la web de la Sociedad Andaluza de Patología Digestiva en el mes de mayo de 2021 y accesible a todos los facultativos y residentes socios.
Resultados
Se obtuvieron 32 respuestas a la encuesta.
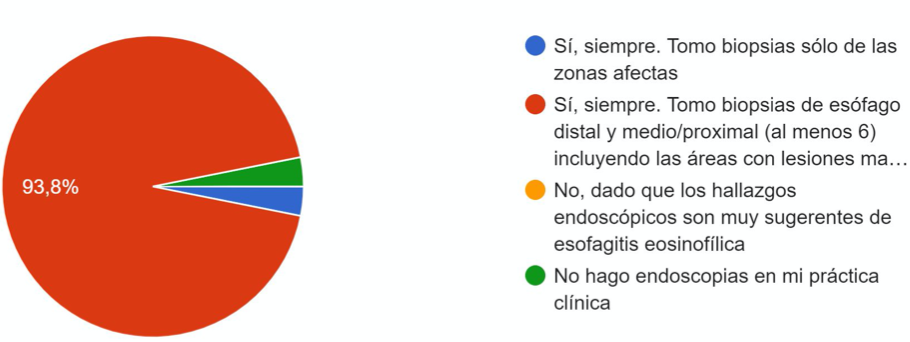
El 21,9% de los encuestados, en la gastroscopia urgente por impactación, nunca toman biopsias esofágicas y el 53% biopsian en caso de ausencia de lesiones por decúbito. La mitad pautan tratamiento tras la toma de biopsias en la gastroscopia urgente y el 18,8% inicia tratamiento sin biopsias. Ante la sospecha clínica, el 75% solicitan gastroscopia con sedación profunda a todos, prefiriendo el uso de propofol (78%). Ante la sospecha clínica-endoscópica de EEo, el 100% toman biopsias esofágicas (Figura 1). El 81,3% no usan el score endoscópico de referencia para EEo (EREF) ni se usa un cuestionario estructurado de síntomas en el 90,6%.
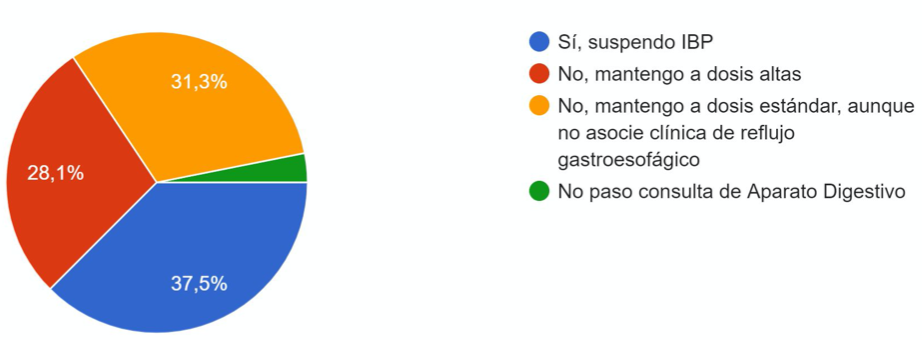
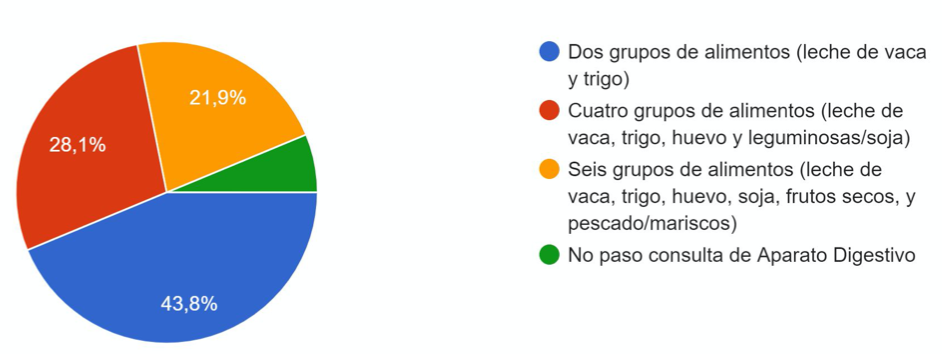
El 93,8% pautan IBP a altas dosis como tratamiento de elección y el resto, corticoides inhalados deglutidos. Tras fracaso a IBP, el 37,5% los suspende al iniciar corticoides deglutidos (Figura 2). La mitad de los encuestados tratan con dieta de exclusión a menos del 25% de sus pacientes. De los que optan por ésta, un 43,8% inician la exclusión de dos alimentos (Figura 3) y el 81,3% dan recomendaciones dietéticas basadas en recursos web de sociedades científicas. El 68,8% no han precisado prescribir budesonida bucodispersable, planteándose el uso de dicho fármaco el 28%, con dificultades en la adquisición en todos los casos y optando por el uso de formulación magistral de budesonida oral.
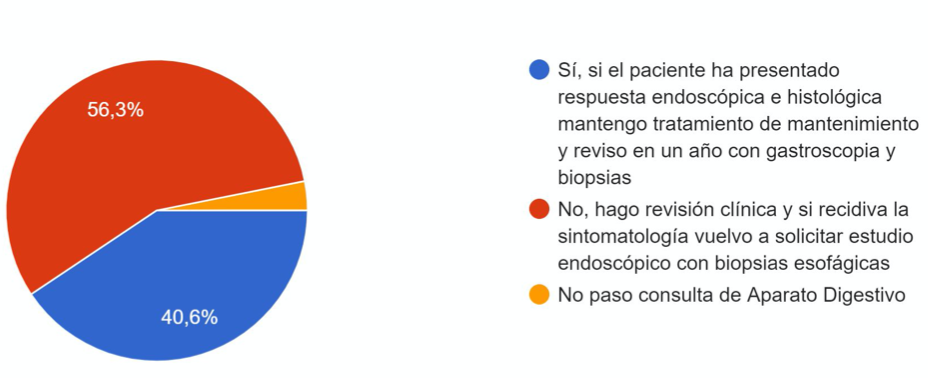
Más de la mitad de los especialistas ante pacientes con respuesta clínica no realizan seguimiento endoscópico-histológico (Figura 4). Sólo el 18,8% disponen de consulta monográfica de tracto digestivo superior.
Conclusiones
Frente a las recomendaciones actuales establecidas se detecta en esta muestra que:
- El 50% de los médicos encuestados mantienen IBP a pesar de la refractariedad al mismo.
- Más de la mitad reconoce no realizar gastroscopia con biopsias tras iniciar tratamiento médico, y el seguimiento lo basan en la respuesta clínica.
- Existe una baja adherencia al uso del score endoscópico y a cuestionarios clínicos que aportarían objetividad en la evaluación de la respuesta al tratamiento.
CO-20. EXPERIENCIA EN VIDA REAL CON USTEKINUMAB Y TOFACITINIB EN PACIENTES CON COLITIS ULCEROSA
Campos Serrano N1,Lázaro Sáez M1, Moreno Moraleda I1, Olmedo Martín RV2, Hernández Martínez A1
1Servicio Aparato Digestivo. Complejo Hospitalario de Especialidades Torrecárdenas, Almería. 2Servicio Aparato Digestivo. Complejo Hospitalario Regional de Málaga, Málaga.
Palabras clave: colitis ulcerosa, ustekinumab, tofacitinib.
Introducción
Ustekinumab y tofacitinib pertenecen al grupo de las nuevas dianas terapéuticas aprobadas en los últimos años para el tratamiento de la colitis ulcerosa. El objetivo de este estudio es comparar la efectividad en la práctica clínica real, ya que se desconoce si existen diferencias entre ambos fármacos en el tratamiento de la enfermedad.
Material y métodos
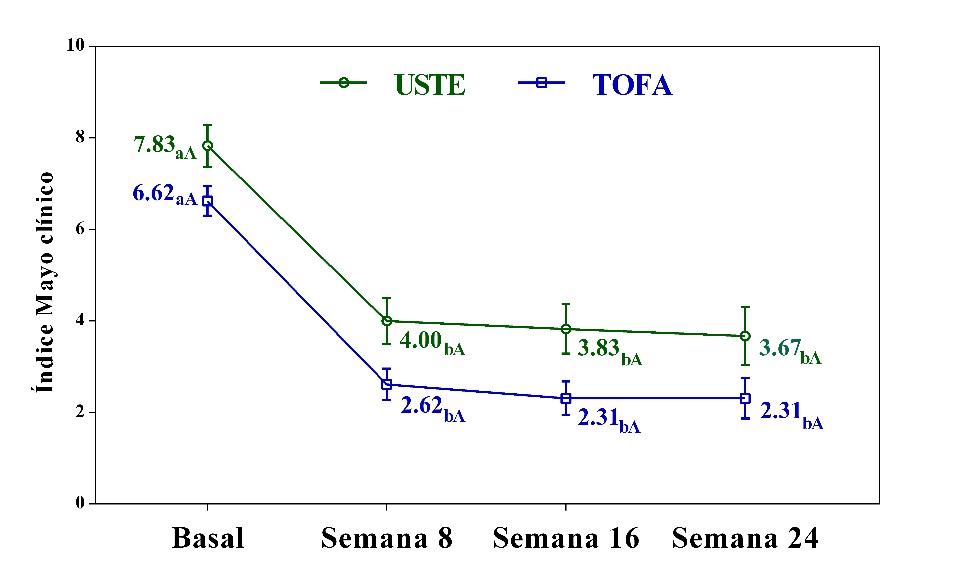
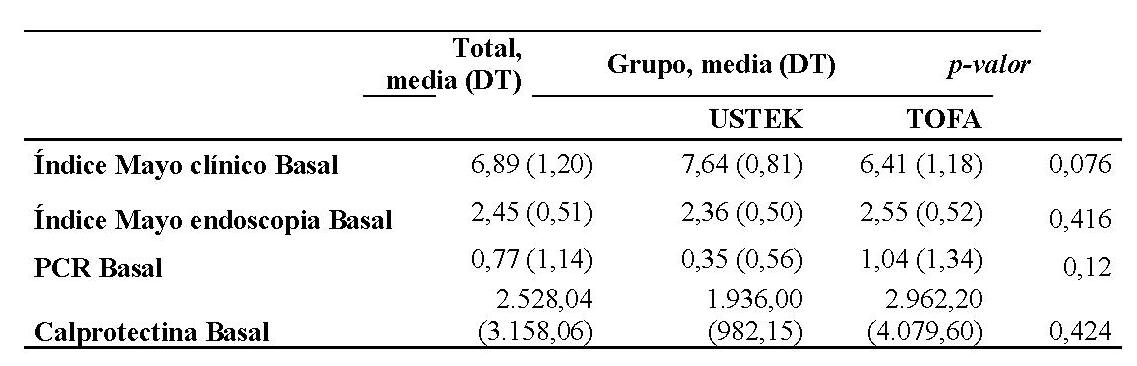
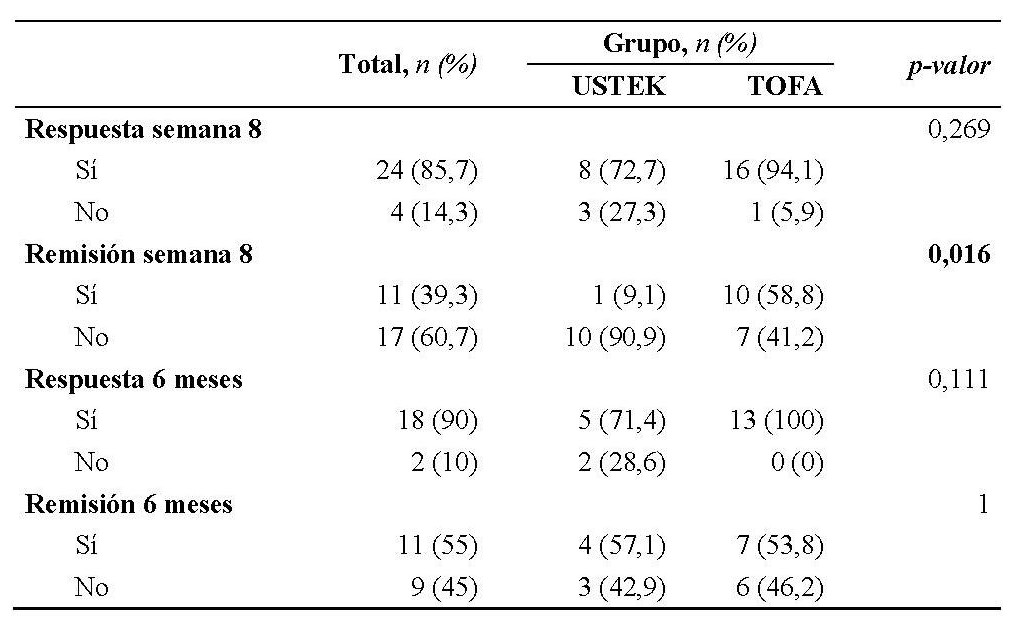
Estudio descriptivo retrospectivo en el que se incluyen 28 pacientes con diagnóstico de colitis ulcerosa en dos centros hospitalarios en España: Hospital Torrecárdenas de Almería y Hospital Regional Universitario de Málaga. Se han registrado las variables epidemiológicas (edad al inicio del tratamiento, años de evolución de la colitis ulcerosa al inicio del tratamiento), clínicas pre-tratamiento (valores basales del índice de mayo clínico/endoscópico, PCR y calprotectina) y clínicas post-tratamiento (remisión/respuesta a corto (8 semanas) y largo plazo (6 meses) y evolución de los valores del índice mayo clínico/endoscópico, PCR y calprotectina en la semana 8, semana 16 y semana 24).
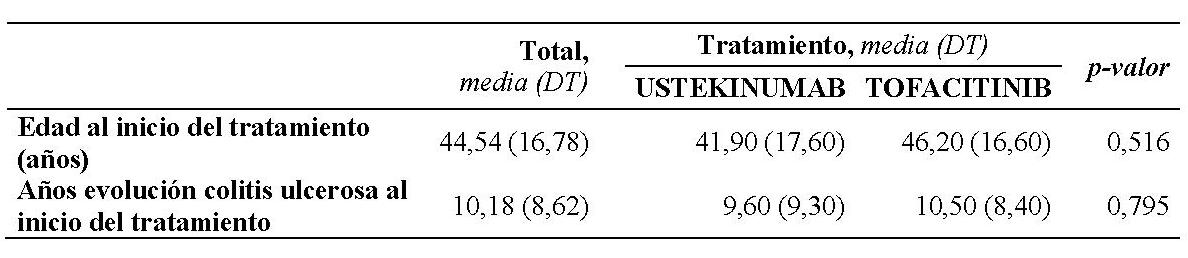
Tabla 1
Descriptivo y comparativo entre tratamientos de la edad y años de evolución de la colitis ulcerosa al inicio del tratamiento.
Resultados
La muestra final del estudio se ha constituido de 28 pacientes de los cuales un 42,9% (n=12) son mujeres y un 57,1% (n=17) hombres. Según el grupo de tratamiento, 11 pacientes (39,3%) recibieron tratamiento con ustekinumab y 17 pacientes (60,7%) recibieron tratamiento con tofacitinib. No se observaron diferencias en la edad al inicio del tratamiento (41,9 con ustekinumab y 46,2 con tofacitinib, con p 0,516) ni en los años de evolución de la colitis ulcerosa (9,6 con ustekinumab y 10,5 con tofacitinib, con p 0,795) entre ambos grupos de tratamiento (Tabla 1).
Tampoco se observaron diferencias en los valores basales del índice de mayo clínico/endoscópico, PCR y calprotectina (Tabla 2).
Sin embargo, con respecto a las variables post-tratamiento (Tabla 3), el porcentaje de pacientes en remisión en tratamiento con ustekinumab (9,1%) fue significativamente inferior con respecto a los pacientes en tratamiento con tofacitinib (58,8%). La única variable en la que se observó una disminución del valor estadísticamente significativa a lo largo del estudio fue el índice mayo, aunque esta evolución fue independiente del grupo de tratamiento y, por tanto, el tratamiento no influyó en la evolución de la puntuación del índice Mayo. En la figura 1 se muestra la evolución entre los tratamientos.
Conclusiones
Tanto tofacitinib como ustekinumab son opciones terapéuticas eficaces en el tratamiento de la colitis ulcerosa, sin identificarse diferencias a nivel de efectividad entre ambos grupos de tratamiento. Aunque se necesitan estudios con una serie más amplia de pacientes, ambos fármacos podrían convertirse en una opción de tratamiento en pacientes seleccionados con fracaso a anti-TNF o incluso a la terapia con inmunosupresores.

 Descargar número completo
Descargar número completo Download full issue
Download full issue