CITA ESTE TRABAJO
García Martínez A, Mateos Millán D, Morales Prado Á, Prieto García JL. Síndrome de Bouveret y endoscopia digestiva como apoyo al diagnóstico. RAPD 2024;47(1):39-41. DOI: 10.37352/2024471.4
Introducción
El síndrome de Bouveret es una forma rara de íleo biliar que consiste en el paso de una litiasis de gran tamaño (habitualmente mayor de 2 cm) desde la vesícula biliar a la luz intestinal a través de una fístula colecisto-duodenal, causando obstrucción a la salida gástrica o en intestino proximal. Se describió por primera vez en 1896 por Léon Bouveret (Lyon, Francia)[1][3]-[3].
Caso clínico
Se trata de una mujer de 80 años con antecedentes de colelitiasis que ingresa en el hospital por epigastralgia, sensación de plenitud postprandial y vómitos. Una vez hospitalizada se amplió estudio con colangioresonancia y tomografía de abdomen (Figura 1) donde se identificó ocupación de bulbo duodenal por una lesión ovalada, así como aerobilia y aire en vesícula junto con las litiasis conocidas. Ante estos hallazgos se solicitó una endoscopia oral donde se confirmó una fístula y una litiasis ovalada de 30 mm aproximadamente en bulbo duodenal (Figura 2), la cual impedía el paso a segunda porción duodenal. Se intentó fragmentar endoscópicamente con todo el instrumental disponible (asa, pinza de biopsia, trípode…etc.) e incluso su extracción directa sin éxito.
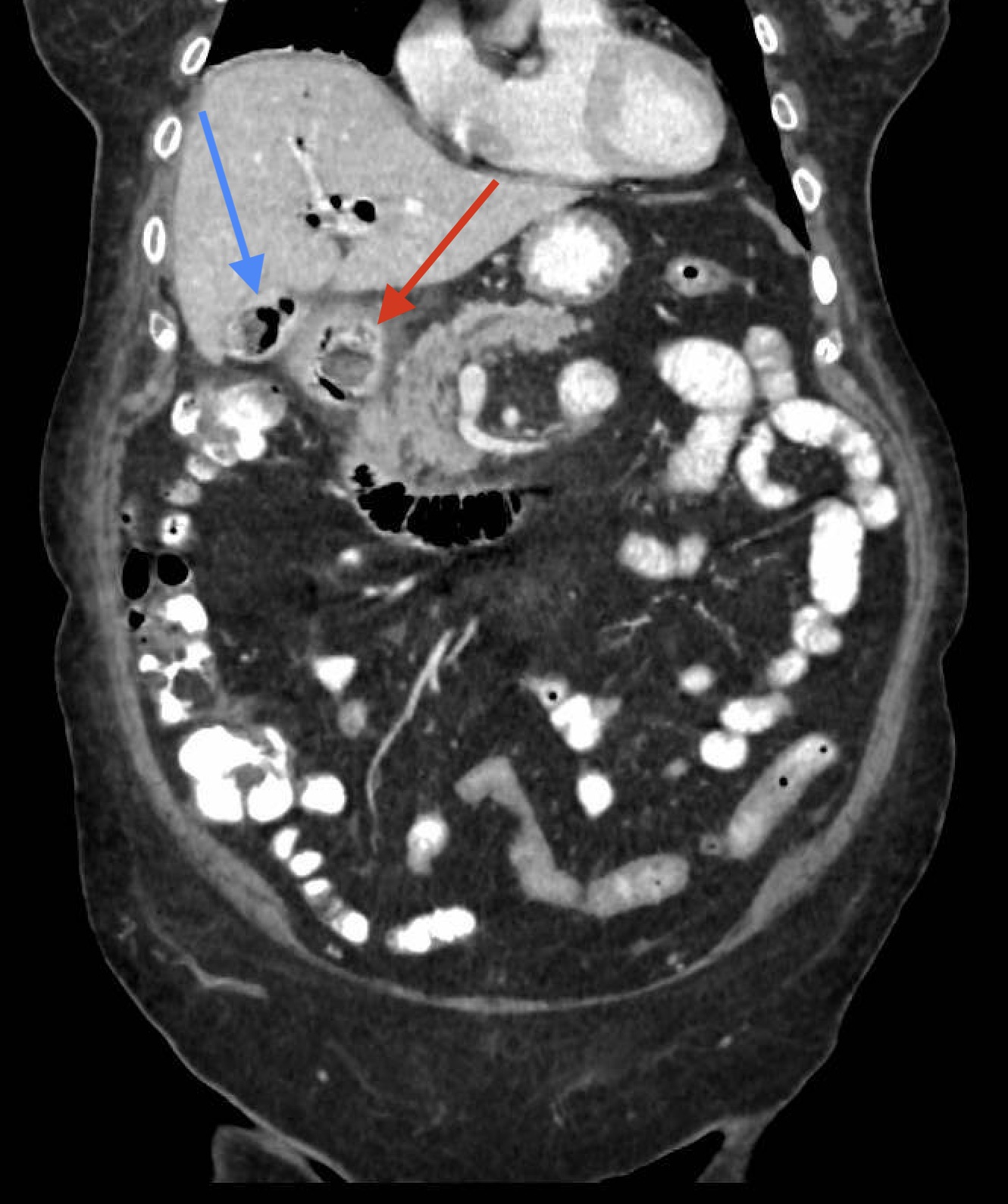
Figura 1
TAC de abdomen donde se identifica en la flecha roja una imagen ovalada que se corresponde con una litiasis de gran tamaño dentro de bulbo duodenal. En azul se identifica la vesícula con otras litiasis y aire.
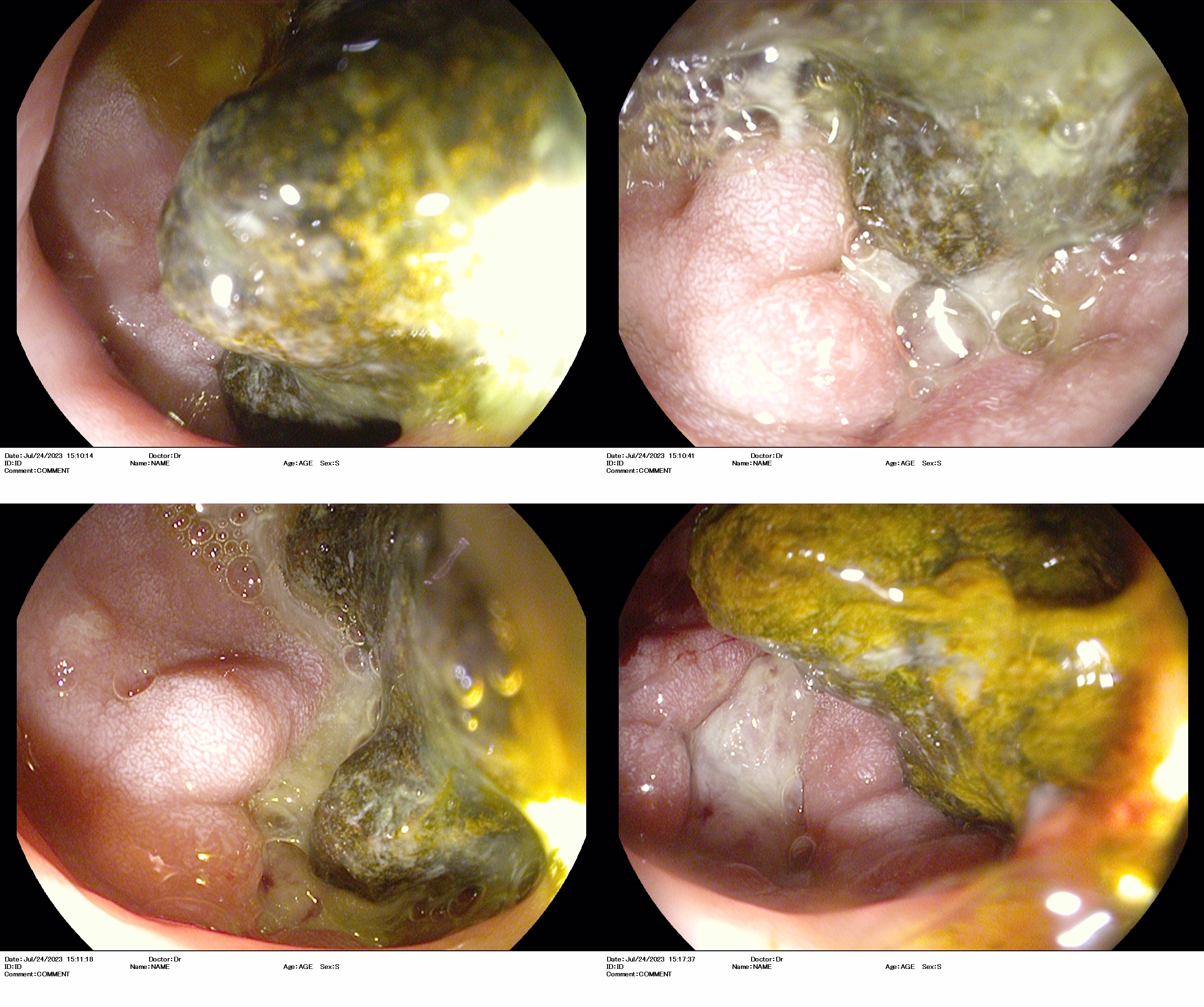
Figura 2
Visión endoscópica del bulbo duodenal donde se visualiza gran litiasis que impide el paso a la segunda porción duodenal, así como una fístula en la cara anteroinferior que parece comunicar con la vesícula biliar.
Posteriormente se valoró con unidad de endoscopia avanzada de referencia (dado que no disponemos de colangiopancreatografía retrógrada endoscópica en nuestro centro) para valorar litotricia electrohidráulica pero se desestimó por resultados insatisfactorios en otros pacientes con características similares así como por la evidencia actual al respecto. Por tanto, fue valorada por equipo quirúrgico y se realizó extracción quirúrgica programada del cálculo con aceptable evolución posterior.
Discusión
Este síndrome suele acontecer en mujeres mayores de 70-75 años con comorbilidad y su presentación clínica consiste en una obstrucción intestinal alta (distensión gástrica que mejora con el vómito, vómitos frecuentes y abundantes, así como dolor epigástrico o en el hipocondrio derecho)[3],[4].Fisiopatológicamente la formación de la fístula entre la vesícula biliar y la luz del tracto digestivo es debido a una reacción inflamatoria crónica, lo cual detiene la perforación libre y permite el paso de la litiasis. No obstante, sólo el 6% de las litiasis que pasan al tubo digestivo originan obstrucción intestinal debido al tamaño, ocurriendo principalmente en íleon terminal (50-90%), íleon proximal y yeyuno (20-40%) así como el duodeno (menos del 5% de los casos)[5].
En el diagnóstico es fundamental la sospecha clínica, si bien se realiza definitiva con la suma de factores clínicos, radiológicos y endoscópicos. La radiografía simple de abdomen puede mostrar la tríada de Rigler (obstrucción del intestino delgado, neumobilia y litiasis ectópica) pero sólo está presente en un tercio de los casos[2],[3],[5].La ecografía de abdomen es útil para excluir colecistitis acompañante. La tomografía es diagnóstica en un 60% de las veces, el cual se puede complementar con colangioresonancia magnética, dado que el 15-25% de las litiasis son isodensas. Por último, la endoscopia apoya el diagnóstico dado que permite visualizar directamente la litiasis (hasta en un 70% de las veces), el orificio de la fístula duodenal y descartar otros diagnósticos diferenciales (como por ejemplo neoplasias)[3]-[5].
Con respecto al tratamiento, se han descrito opciones de tratamiento tanto endoscópicas como percutáneas entre las que se encuentran la extracción con cesta o asa de polipectomía y métodos de fragmentación con litotricia mécanica, láser, extracorpórea con ondas de choque e hidráulica intracorpórea[3],[4],[6]. Dada la edad avanzada y la comorbilidad que suelen presentar los pacientes con síndrome de Bouveret, se debe intentar en primera instancia su extracción endoscópica[4]. No obstante, la tasa global de éxito con los procedimientos endoscópicos es tan sólo del 37-43% y en numerosas ocasiones todas las alternativas endoscópicas resultan fallidas, especialmente en los casos de litiasis impactadas de gran tamaño (> 2-3 cm)[4],[7]. Cappel et al han comunicado una tasa de éxito terapéutico con la litotricia YAG-láser del 60% y sólo del 25 y el 20% para la litotricia mecánica y la litotricia extracorpórea por ondas de choque, respectivamente[8]. Por otra parte, se han descrito casos de síndrome de Bouveret complicado con una obstrucción en intestino delgado distal por impactación de parte de la litiasis original previamente fragmentada, cuya extracción requirió un nuevo procedimiento endoscópico o, más frecuentemente, tratamiento quirúrgico[4]. Por tanto, hasta en un 91% de los casos necesitarán cirugía por fracaso de estas terapias, consistiendo en la extracción de la litiasis, así como la reparación de la fístula, con una tasa de éxito superior al 80%[3],[4].La colecistectomía es habitualmente opcional pero obligada en caso de apreciarse litiasis intravesiculares[3],[4],[9].Debido a la edad y comorbilidad de los pacientes, el síndrome de Bouveret tiene una morbilidad del 60% y una mortalidad del 12-30%[3].
Como conclusión, se trata de una patología que requiere estrecha colaboración entre endoscopistas y cirujanos. Aunque no existen protocolos estandarizados para el manejo de estos pacientes, la endoscopia es útil en el diagnóstico y potencialmente terapéutica. En caso de litiasis impactadas de gran tamaño los endoscopistas deberían prepararse para utilizar múltiples instrumentos endoscópicos incluyendo la litotricia para maximizar las tasas de éxito. En caso de fracaso del tratamiento endoscópico, ausencia de experiencia o falta de disponibilidad, estaría justificada la opción quirúrgica[6].

 Descargar número completo
Descargar número completo Download full issue
Download full issue